颈胸“联合”肿瘤的诊治分析
2015-04-11宋帅林赵松齐宇杨洋张春敭刘东雷吴恺
宋帅林 赵松 齐宇 杨洋 张春敭 刘东雷 吴恺
颈胸“联合”肿瘤的诊治分析
宋帅林 赵松 齐宇 杨洋 张春敭 刘东雷 吴恺
目的 探讨颈胸联合肿瘤手术治疗的方法及要点。方法 回顾性分析郑州大学第一附属医院胸外科2012年7月至2015年4月收治的26例颈胸联合肿瘤的手术治疗方法及径路选择,其中5例选择颈胸联合T或L型切口切除肿瘤,8例行颈部领式切口加胸腔镜纵隔肿瘤切除术,2例行颈部领式切口加后外侧切口切除肿瘤,11例行颈部领式切口切除肿瘤。结果 该组无术后死亡病例,患者均顺利出院。24例患者术后随访1年,恢复良好;2例患者术后随访6个月,未诉不适。结论 颈胸联合肿瘤位置特殊,手术难度、风险较大,应根据肿瘤特点选择适合的手术方式和径路,以达到理想的治疗效果。
颈胸联合肿瘤; 手术治疗; 手术切口
颈部以胸骨颈静脉切迹、胸锁关节、锁骨上缘、肩峰至第7颈椎棘突的连线与胸部为界,经胸廓入口,与纵隔关系密切。少数颈部肿瘤经胸廓入口延伸、扩展至纵隔、胸腔内,或肿瘤起源于胸部,主要源自纵隔,不断扩展越过胸廓入口至颈部,这种位于颈胸结合部的肿瘤称为颈胸联合肿瘤。目前,颈胸联合肿瘤主要以手术治疗为主,对于手术方式的选择仍存在一定的争议,不同学者选择的手术方式不尽相同,常见的有胸骨正中切口[1]、蛤壳式切口、半蛤壳式切口[2]、颈部领式切口加胸骨正中切口[3-4]等。为探索颈胸联合肿瘤的诊治、减少手术创伤及并发症,本研究收集了26例颈胸联合肿瘤患者的临床资料,并结合相关文献资料,总结报道如下。
资料与方法
一、一般资料
回顾性分析郑州大学第一附属医院胸外科2012年7月至2015年4月收治的颈胸联合肿瘤患者临床资料。纳入标准:(1)术前均行颈胸部增强CT、三维重建,初步拟诊为颈胸联合肿瘤;(2)均在我科行手术治疗;(3)临床资料完整。排除标准:(1)心肺功能较差无法耐受手术,生化、血凝、甲状腺功能、血压等指标异常致使手术存在高危风险者;(2)肿瘤明显外侵周围器官或远处转移的情况;(3)患者其他部位合并首要处理的原发良恶性肿瘤。
根据上述标准,26例患者被纳入本研究,其中男性16例,女性10例;年龄15~65岁,平均年龄(46.2±10.7)岁。患者病史有不同程度咳嗽、胸闷症状者15例,因发现颈部肿块就诊者6例,体检发现者5例;肿瘤累及颈部和上纵隔者19例,累及颈部至中纵隔者7例。本组患者术前均行颈部、胸部增强CT及三维重建(图1~4),评估肿块与周围组织关系,初步拟诊,制定预备手术方案。其中术前行数字减影血管造影(digital subtraction angiography,DSA)下栓塞肿瘤滋养血管者5例;术前经支气管超声引导针吸活检(endobronchial ultrasound guided tranbronchial needle aspiration,EBUS-TBNA)确诊者4例。
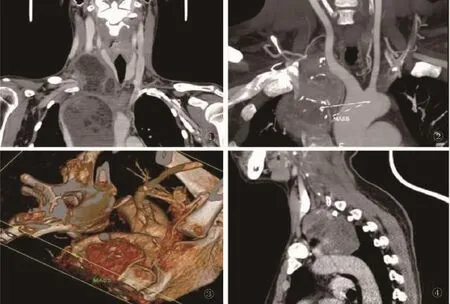
图1 CT示右侧颈部及右纵隔可见巨大不规则囊实性肿块,上腔静脉、颈总动脉受压移位 图2 颈动脉CT血管造影示右颈部、前纵隔可见类圆形肿块影,其内可见点状钙化灶,边缘欠清晰,大小约54mm×57mm,与右侧锁骨下动静脉、右侧颈总动脉近段关系相邻,其内可见明显多发滋养动脉影 图3 CT三维重建示肿瘤与右锁骨下动脉关系紧密 图4 CT示左颈部及左前上纵隔可见一类圆形囊性肿块影,大小约58mm×52mm,边界清晰,呈轻度不均匀强化,邻近组织受压移位
二、治疗方法
26例患者均在全麻下行手术治疗。5例选择颈胸联合T或L型切口纵隔肿瘤切除术,手术先行颈部领式切口,逐步显露肿瘤颈部部分,分离与周围组织粘连部,结扎滋养血管,注意保护颈部血管、神经,后行胸骨正中劈开切除胸内部分,其中1例术中见瘤体含大量黄色黏稠液体,并含有毛发、脂肪粒等物质,囊壁与左侧无名静脉、上腔静脉、主动脉等组织关系密切,并累及至心包内,右冠状动脉穿行肿瘤内,左无名静脉、上腔静脉受压变形,囊壁无法完全清除。8例行腔镜辅助颈胸联合纵隔肿瘤切除术,先行颈部领式切口,充分游离肿瘤颈部部分、结扎胸导管及滋养血管,后改为右或左侧卧位,胸腔镜下切除肿瘤。2例颈胸联合纵隔肿瘤切除术先行颈部领式切口,充分游离肿瘤上部、结扎滋养血管,后改为侧卧位,鉴于与锁骨下动脉关系紧密(图2、3),选择于第4肋间后外侧切口开胸,术中分离肿瘤时损伤动脉壁,行缝合修补止血。11例采用单独颈部领式切口,游离并显露甲状腺及肿瘤颈部部分,沿肿块包膜分离粘连部分并进入胸腔,手指可探及肿瘤下极,并以适当力度向上牵引肿块,继续沿包膜分离,注意保护气管、颈根部血管和神经,避免强力牵拉,逐步将肿瘤从胸骨后拉出,完整切除肿瘤。
结 果
本组患者手术过程顺利,手术时间70~330min,平均(167.5±81.0)min;术中出血量50~600ml,平均(150.8±121.7)ml。患者术后住院时间5~24d,平均(8.5±3.9)d,所有患者顺利出院。术后病理结果见表1。本组3例(11.5%)患者术后发生并发症,其中伤口脂肪液化1例,暂时性声音嘶哑1例,合并颈部乳糜漏1例,给予颈静脉角处加压包扎,清淡饮食,采用生长抑素治疗后,均治愈出院。24例患者术后随访1年,恢复良好;2例患者术后随访6个月,未诉不适。
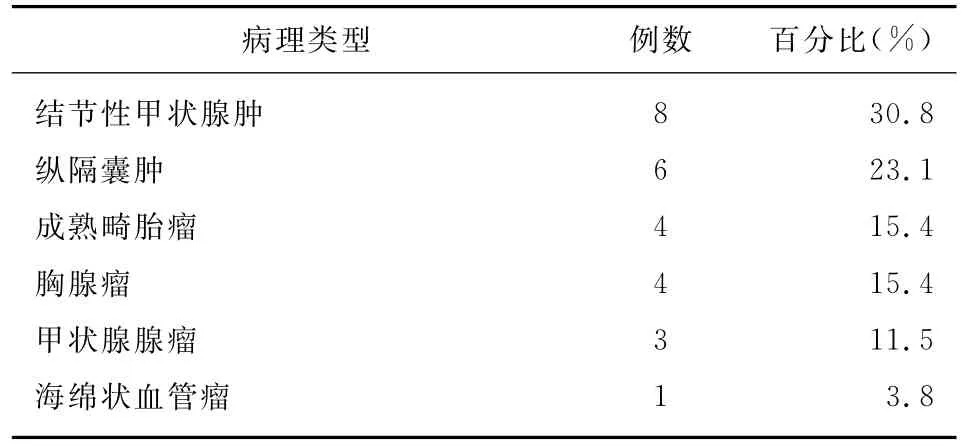
表1 26例患者术后病理类型
讨 论
颈胸联合肿瘤解剖位置复杂,影响手术的因素众多,主要包括肿瘤与周围组织界限、有无包膜、肿瘤下界所在胸腔纵隔位置、局部粘连情况、血供情况、与大血管及神经关系等,每项都可影响手术入路的选择和手术进展,而手术切口入路的选择与手术进程、难度、风险以及术后并发症等密切相关。因此,术前影像学评估、制定适合的个体化手术方案显得更为重要。本组患者术前均行颈胸部增强CT、三维重建,从不同层面了解肿瘤特征、与周围结构关系,为术前诊断、手术入路选择等提供重要信息。本组中5例患者因肿瘤滋养血管粗大或者较多,血供丰富,术前行DSA下栓塞滋养血管,减少术中出血量,降低手术风险。若怀疑肿瘤有恶性可能,可选择EBUS-TBNA、颈部超声引导穿刺活检和CT引导穿刺活检,明确诊断。8例患者采用改良手术入路,颈部低领式切口加胸腔镜辅助完整切除肿瘤,11例采用单颈部领式切口完整切除肿瘤,与胸骨正中劈开[1,5]、蛤壳或半蛤壳式切口[2]相比,可减少术中出血量和术后并发症,缩短住院时间,降低手术创伤。若肿瘤与血管壁关系紧密,则应有防治血管破裂出血的应急预案,通常在受累血管壁的上下方预留阻断带,后分离切除病变,一旦血管壁破裂出血及时收紧阻断带,立即缝合修补破裂处,必要时行血管移植[6]。本组2例与锁骨下动脉关系密切,分离肿瘤时损伤动脉壁,均行缝合修补止血,未行血管移植。若病史较长出现气管移位、狭窄或者软化者,则及时行气管悬吊术,必要时行气管切开,防止术后出现气管塌陷造成呼吸困难[6]。虽然本组病例未出现气管软化情况,但应注意加以重视。
颈胸联合肿瘤组织来源多样,但发生率较低,其常见类型有畸胎瘤、胸骨后甲状腺肿、纵隔囊肿,文献资料中也见有胶质细胞肿瘤、纤维瘤、胸腺脂肪瘤、脂肪肉瘤、海绵状血管瘤、淋巴瘤等报道[3,7-9]。颈胸联合肿瘤首选手术治疗,虽然病理类型多样,但是其诊断思路、手术存在一定的共性。国际上关于胸骨后甲状腺肿的定义、手术入路选择等方面未形成统一意见,但可以借鉴Rios[10]、Katlic[11]、Raffaelli[12]、Coskun[5]、Rolighed[1]、吴跃煌[13]等关于胸骨后甲状腺肿的定义和分型标准,不论肿瘤位置(前后纵隔、胸腔等)、组织源性、有无包膜、有无恶性行为以及与周围组织关系等方面因素,结合影像学检查可将颈胸联合肿瘤分为三度:Ⅰ度,肿瘤下界超过胸廓入口(胸骨颈静脉切迹水平),但未达到主动脉弓切迹水平;Ⅱ度,肿瘤下界达到或超过主动脉弓切迹水平,但未达到气管隆嵴水平;Ⅲ度,肿瘤下界达到或超过气管隆嵴水平(肿瘤下界不超过膈肌)。查阅文献资料并结合以往临床经验,对于诊治颈胸联合肿瘤,我们总结体会如下:(1)术前充分查阅影像检查,如 CT及三维重建、磁共振显像(magnetic resonance imaging,MRI),了解肿瘤的血供和位置特点等,必要时行DSA下栓塞滋养血管和穿刺活检。(2)术前根据影像学检查对肿瘤进行准确分度,拟定合适的手术方案。对于颈胸联合肿瘤,首选颈部切口,提前做好胸部切口准备。Ⅰ度肿瘤大部分可经颈部领式切口切除;Ⅱ度和少数经颈部切口无法切除的Ⅰ度肿瘤(粘连、界限与血管神经关系密切)需要颈部以外切口,包括胸腔镜辅助、后外侧切口开胸[14];Ⅲ度肿瘤选择颈部切口加胸骨正中劈开切口,切口呈T型或L型[1,5],必要时行蛤壳或半蛤壳状切口。(3)手术切口选择根据肿瘤特点因人而异,遵循术野暴露清晰、易于操作、解剖彻底、生理损伤小、切除尽可能完全等原则,切记不可勉强。若肿瘤体积大无法直视操作,如为囊性,可先清除内容物使瘤体缩小,完善术野暴露;如为实性肿瘤,或伴有恶性行为,外侵明显,甚至包绕大血管则可行部分切除,仔细分离血管后完全切除。若不慎损伤血管、神经,应在尽可能降低风险、减少并发症的情况下修复血管、神经。④术中送快速冰冻,进一步验证术前诊断,并指导术中手术方案的进行。术后根据肿瘤组织病理、免疫组织化学等结果,判断肿瘤的性质、分化程度,决定是否定期复查、化疗或放疗等术后辅助治疗。
由于本研究属于回顾性分析,存在偏倚,且手术例数较少,随访时间短,因此,有待进一步随访术后并发症、生活质量及生存情况,以评估手术的远期疗效。
颈胸联合肿瘤病理种类多,手术难度和危险性较大,术前应根据患者的不同情况选择合适的手术方式和径路进行手术,降低手术风险,减少损伤和术后并发症,以达到理想的治疗效果。
1 Roligned L,Ronning H,Christiansen P.Sternotomy for substernal goiter:retrospective study of 52operations[J].Langenbecks Arch Surg,2015,400(3):301-306.
2 Karikari IO,Powers CJ,Isaacs RE.Simple method for determining the need for sternotomy/manubriotomy with the anterior approach to the cervicothoracic junction[J].Neurosurgery,2009,65(6suppl):E165-166.
3 Kusano J,Iguchi F,Takahashi Y,et al.Neck and superior mediastinal granular cell tumor excised via a combined approach[J].Auris Nasus Larynx,2015,42(1):72-76.
4 贺梁,王江,王志文,等.颈胸联合操作治疗胸骨后巨大甲状腺肿的体会[J].临床外科杂志,2014,22(18):556-558.
5 Coskun A,Yildirim M,Erkan N.Substernal goiter:when is a sternotomy required?[J]Int Surg,2014,99(4):419-425.
6 黄德亮,刘良发,袁永一,等.原发性颈胸结合部肿瘤的诊治[J].中华耳鼻喉头颈外科杂志,2012,47(11):922-925.
7 Schreiber A,Lombardi D,Missale F,et al.Giant cervicomediastinal solitary fibrous tumor[J].Eur Arch Otorhinolaryngol,2014,271(6):1833-1838.
8 Patel RV,Evans K,Sau I,et al.Paediatric giant cervicomediastinal thymolipoma[J].BMJ Case Rep,2014.pii:bcr2014203585.doi:10.1136/bcr-2014-203585.
9 Lin YY,Su WF.Images in clinical medicine.Liposarcoma of the anterior mediastinum and neck[J].N Engl J Med,2010,363(9):864.
10 Rios A,Rodriguez JM,Balsalobre MD,et al.The value of various definitions of intrathoracic goiter for predicting intraoperative and postoperative complications[J].Surgery,2010,147(2):233-238.
11 Katlic MR,Grillo HC,Wang CA.Substernal goiter.Analysis of 80patients from Massachusetts General Hospital[J].Am J Surg,1985,149(2):283-287.
12 Raffaelli M,De Crea C,Ronti S,et al.Substernal goiters:incidence,surgical approach,and complications in a tertiary care referral center[J].Head Neck,2011,33(10):1420-1425.
13 吴跃煌,祁永发,唐平章,等.胸骨后甲状腺肿的手术径路[J].中华耳鼻喉头颈外科杂志,2006,41(7):528-529.
14 Chen X,Xu H,Ni Y,et al.Complete excision of a giant thyroid goiter in posterior mediastinum[J].J Cardiothorac Surg,2013,8:207.
Analysis of surgical management of cervico-thoracic junctional tumor
Song Shuailin,Zhao Song,Qi Yu,Yang Yang,Zhang Chunyang,Liu Donglei,Wu Kai.Department of Thoracic Surgery,The First Affiliated Hospital of Zhengzhou University,Zhengzhou 450052,China
Zhao Song,Email:zhaosong@zzu.edu.cn
Objective To discuss the methods and key points of surgical management of cervicothoracic junctional tumor.Methods Twenty-six patients with cervico-thoracic junctional tumor undergoing surgical treatment in Department of Thoracic Surgery,The First Affiliated Hospital of Zhengzhou University between July 2012to April 2015were enrolled in the retrospective study.Among these 26 patients,5were performed T or L shape incision which combined cervical collar incision with median sternotomy,8underwent cervical collar incision and video-assisted thoracoscopic surgery,2received cervical collar incision and posterolateral thoracic incision,and cervical collar incision was conducted in the other 11patients.Results There was no death after operation in these patients,and all were successfully discharged.Twenty-four patients were followed up for 1year,and all recovered well.The other 2patients were followed up for 6months,and there was no complaint of discomfort. Conclusions Cervico-thoracic junctional tumor has complex anatomical position,and there may exist higher difficulty and risk in surgery.The suitable operation method and surgical approach should be chosen according to tumor characteristics in order to achieve the ideal therapeutic effect.
cervico-thoracic junctional tumor; surgical treatment; incision
2015-09-28)
(本文编辑:周珠凤)
10.3877/cma.j.issn.2095-8773.2015.04.009
450052 郑州大学第一附属医院胸外科,郑州大学肺癌诊疗研究中心,郑州市胸部肿瘤重点实验室
赵松,Email:zhaosong@zzu.edu.cn
宋帅林,赵松,齐宇,等.颈胸“联合”肿瘤的诊治分析[J/CD].中华胸部外科电子杂志,2015,2(4):250-253.
