脑肿瘤手术围手术期灌注变异指数和中心静脉压的相关性研究
2015-04-10王娟丽罗中兵杨俊哲武汉市三医院光谷院区湖北武汉430074广州军区武汉总医院麻醉科湖北武汉430070
王娟丽,罗中兵,杨俊哲 (.武汉市三医院光谷院区,湖北 武汉430074;.广州军区武汉总医院麻醉科,湖北 武汉430070)
容量管理是麻醉管理中一个非常重要的组成部分。中心静脉压(central venous pressure,CVP)经常用于麻醉中评估容量状况的参数,是一个静态性血流动力学参数,与容量反应性的相关性差,用来反映循环容量状态并不十分理想[1-3]。鉴于静态性血流动力学参数的不足,临床上引入了功能性(也有学者称为“动态性”)血流动力学参数,如动脉收缩压变异率、脉压变异率和每搏量变异率等,对容量反应性评估理想[1,4-7]。灌注变异指数(pleth variability index,PVI)是一个新的功能性血流动力学参数,对容量反应性敏感性好,具有无创、连续、操作简便等特点[8-10]。
虽然有文献报道PVI 和容量反应性的相关性好,用于指导容量管理比CVP 更佳[11]。但也有文献报道PVI 预测容量反应的能力有限,且受温度、使用血管活性药物、手术应激和外周灌注状况等因素的影响[12]。但CVP 目前还是广泛用于围手术期判断容量状况的参数[13-15]。所以PVI 和CVP 共同联合指导容量管理是否可行、比单一参数是否更好,目前尚未见报道。为了解PVI 和CVP 的相关性,本研究选择42 例脑肿瘤切除术患者进行了临床观察,现报告如下。
1 资料与方法
1.1 临床资料
本研究为前瞻性自身对照研究,经广州军区武汉总医院伦理委员会批准,患者和家属同意。选择我院2014 年7 月至8 月42 例择期行脑肿瘤切除术患者,其中男20 例,女22 例,年龄(42 ±12)岁,身高(164 ±10)cm,体质量(63 ±10)kg;32 例患者行胶质瘤切除术,3 例患者行听神经瘤切除术,1 例患者行乳腺癌颅内转移瘤切除术,6 例患者行脑膜瘤切除术。患者纳入标准:ASA 分级Ⅱ~Ⅲ级,年龄20 ~60 岁,既往无心脏病、心律失常、肺功能不全、肝肾功能不全、内分泌紊乱等病史。
1.2 方法
1.2.1 麻醉诱导前准备 患者入室前常规肌内注射苯巴比妥钠0.1 g。入室后,控制室温在24 ~26 ℃,采用多功能监护仪(Datex-ohmida cardiocap/5,美国)常规持续监测无创血压、心电图、脉搏血氧饱和度和呼吸末二氧化碳分压。Masimo Radical-7 脉搏碳氧血氧仪(Masimo 公司,美国)的脉搏氧探头接患者食指持续监测PVI。1%利多卡因局部麻醉后行右侧颈内静脉或锁骨下静脉穿刺置管(7F 双腔深静脉导管,贝朗公司,德国),主导管接压力传感器(浙江海圣医疗器械有限公司),压力传感器固定于右侧第4 肋间腋中线,接监护仪校零后持续监测CVP。1%利多卡因局部麻醉后行足背动脉穿刺置管,持续监测有创动脉压。
1.2.2 麻醉诱导和维持 开放静脉适量补充容量后,采用全凭静脉麻醉方法进行诱导和维持。诱导给予咪唑安定0.05 mg/kg、依托咪酯0.3 mg/kg、舒芬太尼0.8 ~1 μg/kg、罗库溴铵0.8 ~1 mg/kg。诱导5 min 左右,如果收缩压高于120 mmHg,静脉给予丙泊酚50 ~100 mg,30 s 后行经口气管插管,接麻醉机行机械通气。机械通气参数:容量控制模式,潮气量6 ~8 mL/kg,呼吸频率12 ~16 次/分,调整呼吸参数使气道压在12 ~20 cmH2O 之间,维持呼吸末二氧化碳分压在28 ~30 mmHg。术中丙泊酚输注剂量为4 ~6 mg.kg-1.h-1,输注剂量为0.3 ~0.4 μg.kg-1.min-1,每30 ~40 min 静脉注射顺式阿曲库铵0.1 mg/kg 维持肌松。
1.2.3 麻醉管理 麻醉期间输注的液体种类有晶体液和胶体液,晶体液包括复方醋酸林格注射液(为主要使用的晶体液,用于补充容量或扩容)、生理盐水(用于稀释瑞芬太尼和抗生素)和20%甘露醇(用于降低颅内压,用量均为250 mL),胶体液主要使用琥珀酰明胶(佳乐施),少量患者使用了羟乙基淀粉(万汶)。血气分析血红蛋白小于80 g/L 时补充浓缩红细胞。麻醉中输液量和输注速度根据血压、心率、出血量、尿量、CVP和临床经验综合判断,维持CVP 在5 ~10 mmHg,主要控制在7 mmHg左右。麻醉期间如果收缩压小于90 mmHg 给予甲氧明每次0.5 mg,心率低于50 次/分,给予阿托品0.5 mg,术中收缩压高于160 mmHg,给予尼卡地平每次0.5 mg。
1.3 观察指标
由于手术持续的时间不一致,本研究只观察记录了入手术室至手术开始后120 min 时间内的情况。记录入手术室时(T0)、手术开始时(T1)、手术开始后30 min(T2)、60 min(T3)、90 min(T4)、120 min(T5)时的收缩压、舒张压、心率、CVP、PVI、输液量、尿量、出血量等。
1.4 统计学处理
采用SPSS 18.0 统计软件进行分析,计量资料以均数±标准差表示。血流动力学参数采用重复测量数据方差分析,组内两两比较采用LSD 法检验。PVI 和CVP 进行Pearson相关性分析。P <0.05 为差异有统计学意义。
2 结果
2.1 患者术中一般情况
所有患者均顺利完成手术。术中输液量、尿量、输血量和出血量见表1。T1 为手术开始时、T2 为手术开始后30 min 时、T3 为手术开始后60 min 时、T4 为手术开始后90 min 时、T5 为手术开始后120 min 时。术中有19 例患者使用了20%甘露醇250 mL,计入晶体液中。术中有2 例患者使用了阿托品,3 例患者使用了0.5 mg 甲氧明,4 例患者使用了尼卡地平0.5 ~1 mg。
表1 患者术中一般情况(±s,n=42,mL)
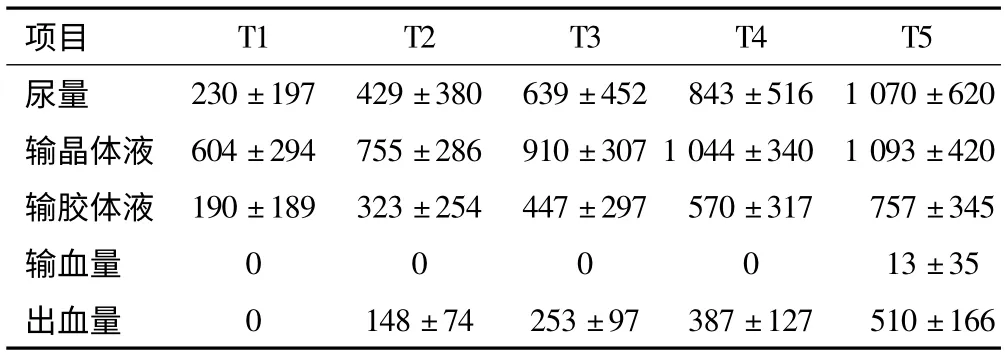
表1 患者术中一般情况(±s,n=42,mL)
?
2.2 患者血流动力学参数
入室时和术中(T0 ~T5)各时间点的收缩压、舒张压和心率比较差异有统计学意义(P=0.013)(P=0.004)(P=0.00),而术中各时间点差异无统计学意义(P =0.184)(P =0.139)(P=0.644)。入室时和术中各时间的CVP 差异有统计学意义(P=0.018),而术中各时间点的差异无统计学意义(P =0.221)。入室时和术中各时间点的PVI 比较差异有统计学意义(P = 0.003),术中各时间点差异也有统计学意义(P =0.005),见表2。
2.3 PVI 和CVP 相关性
入手术室时,即在自主呼吸情况下,PVI 和CVP 的相关系数r=0.201,相关性差。术中,即在机械通气情况下,PVI 和CVP 的相关系数r=0.237,相关性差散点图见图1。
表2 各时间点患者血流动力学参数的变化(±s)

表2 各时间点患者血流动力学参数的变化(±s)
* :与T0 比较,P <0.05;#:与T1 比较,P <0.05;c:与T2 比较,P <0.05。
?

图1 术中机械通气时PVI 和CVP 散点图
3 讨论
围术期麻醉管理中,评估容量状态是麻醉医师对每一个患者应做的重要工作。要做到客观准确的评估,需要麻醉医师的临床经验、血流动力学监测、出入量计算、患者临床表现和体征等综合判断。评估容量状态既往常用的血流动力学指标有血压、心率、CVP、肺动脉楔压、右室舒张末期容积等,但这些指标都是静态性血流动力学参数,对容量反应性的判断不理想[1-3]。容量反应性指给予容量负荷后,心输出量或每搏量增加的程度,如果增加明显则为容量反应性阳性,如果增加不明显则为容量反应性阴性,增加容量不能提高心输出量,增加了组织水肿、肺水肿的发生率[8]。判断容量反应性的“金标准”是古老的容量负荷试验,但干扰因素多[16]。近年来出现的功能性血流动力学参数对容量反应性的判断较理想,其是以呼吸运动时心肺相互作用为基本原理(即呼吸时肺的运动和胸内压的变化使进入心室内的血量变化),将心室每搏量周期性变化的程度作为判断指标[1]。PVI 是一个功能性血流动力学参数,指一个呼吸周期内,灌注指数的变化幅度。
CVP 是麻醉管理期间常用的判断容量状态的指标,其和功能性血流动力学参数PVI 联合使用,能否提高围手术期容量管理的质量,还未见文献报道。本研究发现,CVP 和PVI 的相关性差,两者对容量状态的评估是矛盾的,如CVP 提示患者需要加快大量补液,而PVI 可能提示不需要补液,所以联合应用时,对提高容量管理的水平可能没有作用。根据CVP 和PVI 的作用机理,两者应表现为负相关,但本研究的结果显示不管在自主呼吸或者机械通气下,不但相关性差,而且两者表现为正相关。可能原因是PVI 监测受到很多因素的影响,如麻醉药物、潮气量、心律、心率、血管活性药物、体温、末梢循环灌注等,而导致测量不准[8,14]。也可能是CVP 监测不能准确反映容量状态,但我们术中发现:根据临床经验、血压、术中短时间内的出入量、补液试验等判断为低容量状态时,CVP 的评估往往是正确的,而PVI 的评估一部分不正确。要进一步证明是CVP 还是PVI 不准确,需要大样本多中心的研究。
本研究选择脑肿瘤手术进行观察,主要考虑到这类手术对胸腹腔压力影响小,手术时间较长,出入量较大,对容量的管理要求较高,利于试验。术中血压均在正常范围水平,但比术前血压低,主要原因可能是术前部分患者有高血压病史,麻醉因素降低了血压,有意识控制血压减少术中出血。术中血压平稳,各时间点血压差异无统计学意义,减少了血压剧烈波动对患者和试验观察的不良影响。术中心率比术前低,可能因为瑞芬太尼的作用所致。选择手术开始至手术开始后120 min 内比较PVI 和CVP,主要考虑这段时间麻醉已经较为平稳,容量因素可能是影响血压的主要因素。
本研究发现,术中各时间点CVP 差异无统计学意义,且标准差小,证明术中CVP 比较稳定,个体差异比较小。而术中各时间点PVI 差异有统计学意义,且标准差很大,证明术中PVI 不稳定,且个体差异很大。这可能是影响PVI 测量的因素多导致PVI 测量不准确。但是,观察期间为一般手术的常规环境和麻醉处理,如室温度设置为24 ~26 ℃,并对患者进行了保温处理;接Masimo Radical-7 探头的手指给予了避光、常规机械通气参数设置、常规补液方法等,如果这些条件不能满足准确测量PVI,那PVI 在临床常规手术中的应用是受限的。
本研究中存在一些不足,因为试验条件的限制,没有进行麻醉深度监测,主要根据临床经验、丙泊酚和瑞芬太尼联合使用的文献和血流动力学指标进行综合判断,术后所有患者均无术中知晓。另外,因为术中PVI波动较大,且我们对其反映容量的能力不清楚,从伦理上考虑,本研究容量的控制是根据临床经验、出入量、CVP、血压、尿量等综合考虑,没有根据PVI 去调整容量和输注速度,这可能削弱了PVI 对容量状态的评估能力。
总之,PVI 用于颅内肿瘤切除术患者常规麻醉管理时,PVI 和CVP 的相关性差。围手术期影响PVI 的因素可能较多而影响了PVI 的准确性,可能限制了其在围手术期麻醉管理中的应用。
[1]Cannesson M.Arterial pressure variation and goal-direccted fluid therapy[J].J Cardiothor Vasc Anesth,2010,24(3):487 -497.
[2]Osman D,Ridel C,Ray P,et al.Cardiac filling pressures are not appropriate to predict hemodynamic response to volume challenge[J].Crit Care Med,2007,35(1):64 -68.
[3]黄 巍,王文浩,郁毅港,等.重型颅脑创伤并发大面积脑梗死的成因分析[J].局解手术学杂志,2012,21(6):607 -609.
[4]Kobayashi M,Koh M,Irinoda T,et al.Stroke volume variation as a predictor of intravascular volume depression and possible hypotension during the early postoperative period after esophagectomy[J].Ann Surg Oncol,2009,16(5):1371 -1377.
[5]Cannesson M,Musard H,Desebbe O,et al.The ability of stroke volume variations obtained with Vigileo/FloTrac system to monitor fluid responsiveness in mechanically ventilated patients[J].Anesth Analg,2009,108(2):513 -517.
[6]Kramer A,Zygun D,Hawes H,et al.Pulse pressure variation predicts fluid responsiveness following coronary artery bypass surgery[J].Chest,2004,126(5):1563 -1568.
[7]Cavallaro F,Sandroni C,Antonelli M,et al.Functional hemodynamic monitoring and dynamic indices of fluid responsiveness[J].Minerva anestesiol,2008,74(4):123 -135.
[8]尹健一,李幼生,黎介寿.脉氧容积变异指数预测扩容反应的基本原理及临床应用[J].中华危重病急救医学,2013,25(5):314 -318.
[9]Yin JY,Ho KM.Use of plethysmographic variability index derived from the Massimo pulse oximeter to predict fluid or preload responsiveness:a systematic review and meta-analysis[J].Anaesthesia,2012,67(7):777 -783.
[10]Hood JA,Wilson RJ.Pleth variability index to predict fluid responsiveness in colorectal surgery[J].Anesth Analg,2011,113(5):1058 -1063.
[11]Forget P,Lois F,de Kock M.Goal-directed fluid management based on the pulse oximeter-derived pleth variability index reduces lactate levels and improves fluid management[J].Anesth Analg,2010,111(4):910 -914.
[12]Biais M,Cottenceau V,Petit L,et al.Impact of norepinephrine on the relationship between pleth variability index and pulse pressure variations in ICU adult patients[J].Crit Care,2011,15(4):R168.
[13]Takeyama M,Matsunaga A,Kakihana Y,et al.Impact of skin incision on the pleth variability index[J].J Clin Monit Comput,2011,25(4):215 -221.
[14]Monnet X,Guerin L,Jozwiak M,et al.Pleth variability index is a weak predictor of fluid responsiveness in patients receiving norepineph rine[J].Br J Anaesth,2013,110(2):207 -213.
[15]Hoiseth LO,Hoff IE,Hagen OA,et al.Dynamic variables and fluid responsiveness in patients for aortic stenosis surgery[J].Acta Anaesthesiol Scand,2014,58(7):826 -834.
[16]Magder S.How to use central venous pressure measurements[J].Curr Opin Crit Care,2005,11(3):264 -270.
