胃癌根治术中淋巴结清扫范围对患者生存预后的影响分析
2015-04-02张严东江苏省南通市如东县中医院普外科江苏南通226400
张严东 (江苏省南通市如东县中医院普外科,江苏 南通 226400)
胃癌的预后需要进行合理、恰当的治疗,而转移淋巴结对预后的影响较为重要[1]。淋巴结的有效清除是胃癌根治术中一项重要的环节,对胃癌患者术后的生存率有着直接的影响。为探究胃癌根治术中淋巴结清扫范围对患者生存预后的影响分析,特选取我院2004年9月~2009年8月收治的60例胃癌根治手术患者进行观察,现报告如下。
1 资料与方法
1.1 一般资料:选取我院2004年9月~2009年8月收治的60例胃癌根治手术中淋巴结清除患者,根据淋巴结清扫范围将患者分为试验组(D2清扫术)、对照组(D1清扫术)各30例。其中试验组男21例,女9例,年龄38~80岁,平均(59±1.2)岁;对照组男21例,女9例,年龄40~85岁,平均(62±1.4)岁。所有患者均为胃窦部癌。入选标准:①所以患者均经病理检验为胃癌患者;②非晚期肿瘤不能切除患者;③患者均同意知情。排除标准:①患者患有其他原发性的疾病;②晚期肿瘤不能切除患者;③患者不知情。两组患者性别、年龄等一般资料比较,差异无统计学意义(P>0.05),具有可比性。
1.2 治疗方法
1.2.1 试验组方法:试验组患者行D2清扫术。淋巴结的清扫和探查方法为:游离大网膜和横结肠系膜前叶,离断胃网膜左右血管,清扫幽门上、下淋巴结,向上分离胰腺前被膜,清扫肝十二指肠韧带内淋巴结,离断胃右血管,游离幽门十二指肠球部,在幽门下约3 cm处边切除边缝扎离断十二指肠,近肝面离断肝胃韧带,清扫肝总动脉、胃左动脉、腹腔干旁淋巴结,近根部离断胃左动脉,清扫脾动脉旁淋巴结[2]。淋巴结的清扫范围达第2站淋巴结及脾动脉、肝十二指肠韧带淋巴结。
1.2.2 对照组方法:对照组患者行D1清扫术,具体操作方法与试验组相同,将淋巴结的清扫范围控制在第1站淋巴结。
1.3 观察指标:术后对患者随访,观察两组患者1年、3年、5年生存率情况,以及对胃癌患者淋巴结转移的独立危险因素进行分析[3]。
1.4 统计学方法:以SPSS13.0软件分析。数据比较以χ2检验,相关性分析选用Spearman法。P<0.05为差异有统计学意义。
2 结果
2.1 两组患者术后生存率情况的对比:试验组术后1年的生存率与对照组相比,差异无统计学意义(P>0.05),但3年和5年的生存率显著高于对照组,差异有统计学意义(P<0.05)。见表1。
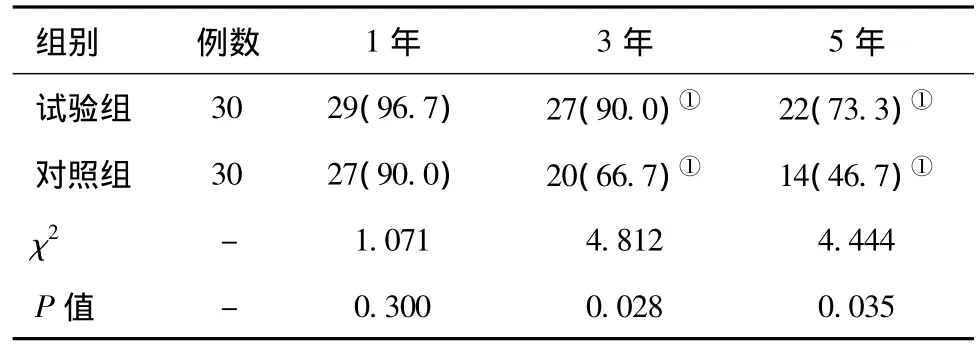
表1 两组患者术后生存率情况的对比[例(%)]
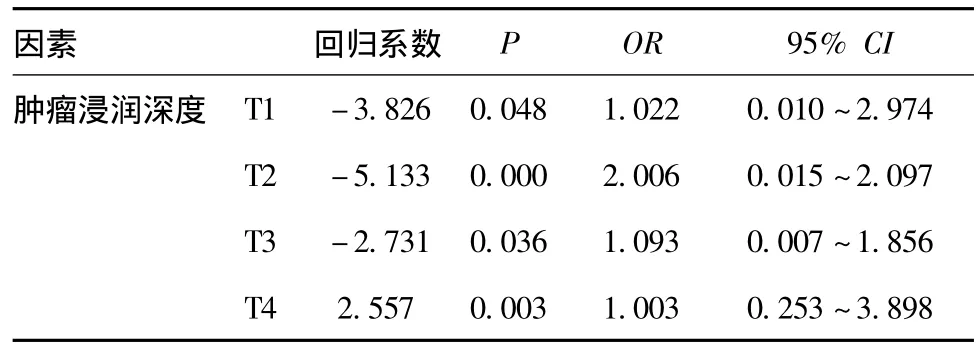
表2 淋巴结转移危险因素的分析
2.2 淋巴结转移危险因素的分析:对各因素进行logistic分析,结果显示,肿瘤浸润深度为淋巴结转移的独立危险因素(P<0.05)。见表2。
3 讨论
外科手术是治疗胃癌的主要方式,同时也是有效治疗胃癌的唯一方法。彻底清除已转移的淋巴结是改善患者预后的重要因素,然而在手术过程中过多地切除无转移的淋巴结,会导致患者的免疫功能下降,形成新的手术创伤,影响手术治疗的效果。因而需要对胃癌患者手术方式及淋巴切除的范围进行观察研究,改善患者预后,增强手术效果。
为探究胃癌根治术中淋巴结清扫范围对患者生存预后的影响,本文研究发现,实验组患者的远期生存率要显著高于对照组,且应用logistic分析发现肿瘤浸润深度为淋巴结转移的独立危险因素。提示应用D2清扫术能够有效地提高患者生存率,改善患者预后情况。随着医学的不断发展,D1清扫术也逐渐的应用与对胃癌患者淋巴结清扫上,但使用该方法必须有一个大前提,那就是必须准确的评估肿瘤的浸润深度与患者淋巴结转移情况[4]。就我国现状而言,术前对淋巴结转移情况的检测的准确性十分有限,国内许多医疗机构没有能力将更优秀的检测手段应用到实际检测中,而普通超声内镜、CT扫描对于淋巴结是否转移的检出率较低,大部分患者无法准确地对淋巴结转移情况进行分析。因此,根据我国实际情况,在没有对患者淋巴结转移情况有一个准确的判断时,盲目缩小清扫范围会增加术后不良风险,并不值得推荐。
综上所述,根据我国现实状况,本着肿瘤必须根治这一原则,在无法对患者淋巴转移情况作出确切评估时,D2清扫术应作为首选术式。
[1] 徐 继,吴 芳,倪海滨,等.腹腔镜与开腹远端胃癌根治术疗效及对凝血功能影响的对比研究[J].浙江医学,2014,(15):1300.
[2] 熊 盾,罗正永,张 杨,等.远端胃癌的标准D2式淋巴结清扫术[J].按摩与康复医学(下旬刊),2011,2(11):199.
[3] 赵 丹,龚光伟,李胜文,等.胃癌根治术后复发类型及影响因素分析[J].实用癌症杂志,2013,28(3):278.
[4] 陈 钶,牟一平,吴 迪,等.腹腔镜辅助胃癌根治术的近期和远期疗效[J].中华普通外科杂志,2014,29(2):81.
