腹腔镜与开腹手术治疗消化性溃疡穿孔的创伤对比研究
2015-03-27杨喜光陈小勋张兆明周永淳郑逸川韦振轩
杨喜光,陈小勋,张兆明,周永淳,郑逸川,韦振轩
(贵港市人民医院,广西 贵港,537100)
胃十二指肠溃疡急性穿孔是消化性溃疡最严重的并发症,具有起病急、病情重、变化快的特点,是外科常见急腹症[1]。目前不少学者将溃疡穿孔修补加术后抗幽门螺杆菌(Hp)治疗作为消化性溃疡穿孔的标准治疗方法[2]。腹腔镜修补胃十二指肠溃疡穿孔具有切口小、痛苦轻、康复快等优点[3]。本研究针对腹腔镜及传统开腹手术修补消化性溃疡穿孔的创伤程度进行比较,现将结果报道如下。
1 资料与方法
1.1 临床资料 回顾分析2010年3月至2014年3月贵港市人民医院胃肠外科诊断为急性胃十二指肠溃疡穿孔行手术修补患者的临床资料。患者就诊时均表现为突发中上腹剧烈疼痛,伴有压痛、反跳痛、腹肌紧张,肠鸣音消失。患者纳入标准:(1)经X 线、CT 或腹腔镜确诊为急性胃十二指肠溃疡穿孔;(2)穿孔时间<24 h。排除标准:(1)合并严重心脏、肝脏、肾脏疾病;(2)免疫缺陷;(3)合并严重腹腔感染;(4)活检病理确诊为胃癌;(5)有腹部手术史。根据患者要求施行腹腔镜胃十二指肠溃疡穿孔修补术(腔镜组,n =126)与传统开腹胃十二指肠溃疡穿孔修补术(开放组,n=142)。两组患者年龄、性别、有无溃疡病史、穿孔时间、穿孔位置、穿孔直径、伴随疾病等临床资料差异无统计学意义,见表1。
表1 两组患者临床资料的比较(±s)

表1 两组患者临床资料的比较(±s)
P >0.05
?
1.2 手术方法 两组患者术前均常规胃肠减压、留置导尿管,采用气管插管全身麻醉。(1)腔镜组:麻醉后于脐部做约10 mm 切口,建立CO2气腹,压力维持在12~14 mmHg;穿刺10 mm Trocar,置入腹腔镜探查,探明穿孔灶及无意外穿刺伤;分别于左锁骨中线脐下3 cm、右锁骨中线脐上4 cm穿刺5 mm Trocar;吸净腹腔积液,冲洗腹腔。暴露穿孔部位,必要时于胃穿孔边缘取组织进行快速病理检查,以排除癌性穿孔;镜下用3-0 可吸收缝线沿胃肠纵轴做穿孔灶全层缝合,大网膜覆盖穿孔处并打结固定。检查修补处无渗液后,反复冲洗、吸净腹腔,放置腹腔引流管,放出CO2,缝合切口。(2)开放组行传统开腹胃十二指肠溃疡穿孔修补术。两组术后均予以禁食、持续胃肠减压、制酸、抗感染、营养支持等对症处理。
1.3 测量创伤指标 两组患者分别于术前1 h 及术后4 h、24 h、48 h、72 h 抽血检测白介素6(interleukin-6,IL-6)、C-反应蛋白(C-reactive protein,CRP)、血白细胞计数(white blood cell count,WBC)。
1.4 统计学处理 应用统计学软件SPSS 13.0 进行数据处理,计量资料以均数±标准差(±s)表示,采用t 检验;计数资料采用χ2检验,P <0.05 为差异有统计学意义。
2 结 果
两组患者均顺利完成手术并康复出院,腔镜组无一例中转开腹。两组手术时间差异无统计学意义(P >0.05);而术中出血量、住院时间差异均有统计学意义(P <0.05)。开放组术后切口感染9 例,腹腔残余脓肿7 例,粘连性肠梗阻12 例;腔镜组术后切口感染1 例,腹腔残余脓肿2 例,粘连性肠梗阻2例;两组差异均有统计学意义(P <0.05)。见表2。
2.1 血常规 术前1 h,两组患者外周血WBC 差异无统计学意义(P >0.05);术后4 h,两组患者WBC迅速升高并达到高峰;术后24 h 开始逐渐下降;术后72 h 恢复正常。腔镜组术后WBC 均较开放组低,差异有统计学意义(P <0.05)。见表3。
2.2 IL-6 术前1 h,两组患者IL-6 差异无统计学意义(P >0.05)。术后4 h,两组患者IL-6 迅速升高,术后24 h 达到高峰,术后48 h 开始下降,术后72 h 接近正常水平。腔镜组术后IL-6 均较开放组低,差异有统计学意义(P <0.05)。见表4。
2.3 CRP 术前1 h,两组患者CRP 差异无统计学意义(P >0.05)。术后4 h,两组患者CRP 开始升高,术后48 h 达到高峰,术后72 h 开始下降。腔镜组术后CRP 均较开放组低,差异有统计学意义(P <0.05)。见表5。
表2 两组患者手术指标的比较(±s)

表2 两组患者手术指标的比较(±s)
?
表3 两组患者手术前后WBC 的比较[(±s),×109/L]
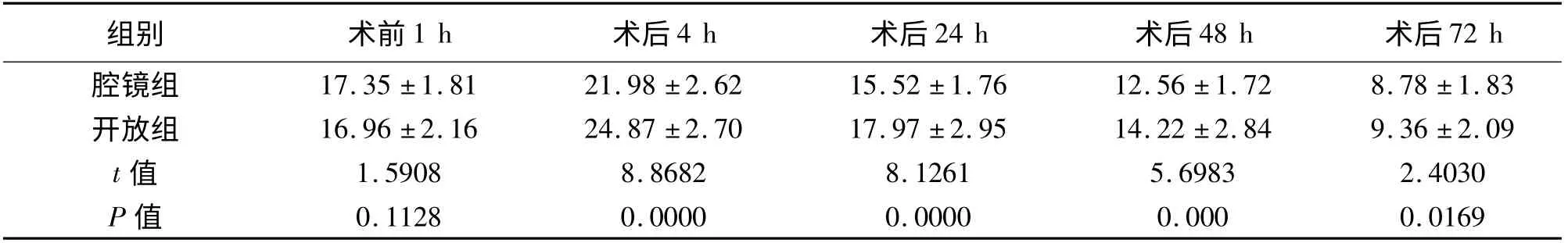
表3 两组患者手术前后WBC 的比较[(±s),×109/L]
?
表4 两组患者手术前后IL-6 的比较[(±s),ρ/g·L-1]
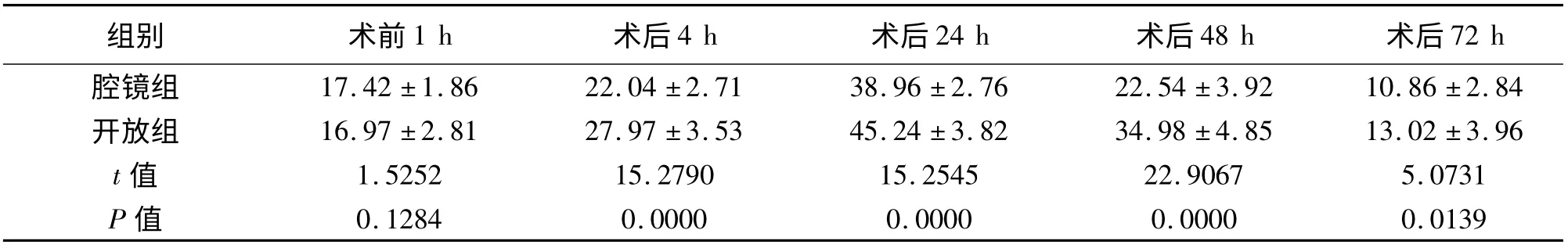
表4 两组患者手术前后IL-6 的比较[(±s),ρ/g·L-1]
?
表5 两组患者手术前后CRP 的比较[(±s),ρ/mg·L-1]
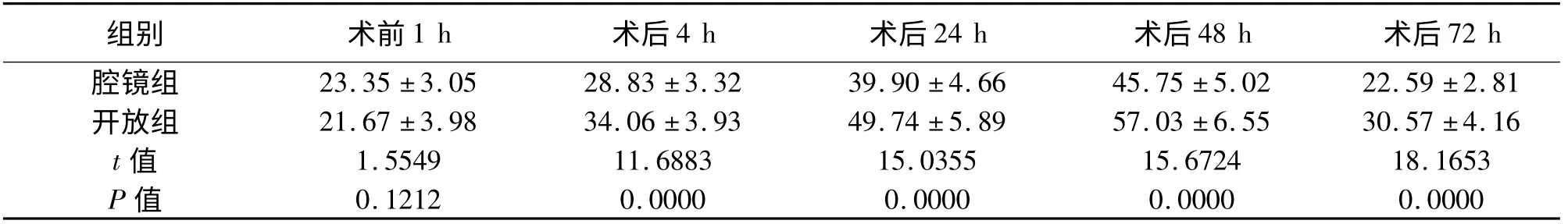
表5 两组患者手术前后CRP 的比较[(±s),ρ/mg·L-1]
?
3 讨 论
消化性溃疡穿孔的手术方法包括单纯穿孔修补术、胃大部切除术及穿孔修补加迷走神经切断术。传统观点认为,胃十二指肠溃疡穿孔首选胃大部切除术,以达到彻底性根治溃疡;但胃大部切除术后容易发生碱性反流性胃炎、倾倒综合征、贫血、营养吸收障碍等严重并发症,降低了患者的生活质量,因此胃大部切除术并不是治疗胃十二指肠溃疡急性穿孔的理想术式[4]。穿孔修补加迷走神经切断术因操作相对复杂,迷走神经解剖变异较多,对术者要求高,难以广泛推广,且术后溃疡复发率高[5]。随着对溃疡病的进一步认识、溃疡病内科治疗的发展,越来越多的学者将溃疡穿孔修补加术后抗幽门螺杆菌治疗作为消化道溃疡穿孔的标准治疗方法[2]。传统胃十二指肠穿孔修补术需于上腹部做15~20 cm切口以完成腹腔探查、穿孔修补及冲洗。与传统开腹修补术相比,腹腔镜胃十二指肠溃疡穿孔修补术具有以下优点:(1)手术切口小,美容效果好;患者创伤小,对机体影响小,利于术后恢复;术后切口感染、肠粘连、肠梗阻等术后并发症发生率降低[6];(2)腹腔镜具有明确诊断同时实施治疗的优势,减少了盲目开腹带来的创伤;(3)腹腔镜下视野广阔,腹腔冲洗彻底,术后腹腔残余脓肿发生率明显降低[7];(4)对腹腔脏器干扰少,康复快,术后住院时间短[8]。腹腔镜穿孔修补被认为是治疗胃十二指肠溃疡穿孔较为理想的方式[9]。
如何评价手术对机体创伤的程度?本研究选择了IL-6、CRP、WBC 这三个客观的创伤相关指标。它们具有检测方便、反应灵敏、影响因素较少的优点,因此可客观地评价手术后的创伤水平。在创伤因子刺激下,免疫细胞(主要是巨噬细胞、淋巴细胞)产生IL-6,介导应激反应的发生、调节免疫应答、参与机体炎症反应等功能[10]。IL-6 升高被认为是组织损伤与应激反应的早期敏感指标[11]。CRP 是在创伤、急性炎症时由肝脏产生的一种急性期蛋白,血中CRP 升高常为急性组织损伤、应激的可靠证据,创伤越重,CRP 升高越明显,是反应组织损伤水平的敏感指标,被誉为炎症及创伤的标志物[12]。炎症程度往往在外周血WBC 水平上反应出来,因此术后创伤越大,炎症越严重,WBC 水平越高,多年来常将WBC 作为炎症与组织损伤的“非特异性指示剂”[13]。术后上述3 个指标虽然均迅速升高达到高峰,但以WBC 出现高峰最早,其次为IL-6,最后是CRP,其原因可能为炎性白细胞及作为创伤应激产物的IL-6 能诱导机体的急性相反应并刺激肝细胞合成急性期反应蛋白,从而使CRP 的高峰延后。
本研究结果显示,术前1 h,两组患者IL-6、CRP、WBC 差异均无统计学意义(P >0.05);术后两组患者IL-6、CRP、WBC 明显升高,随后出现下降,表明上述3 项指标用于评价手术创伤程度是科学、灵敏的,两种术式对患者均产生了一定的创伤;但腔镜组3 项指标均较开放组低,差异有统计学意义。分析原因可能与腹腔组切口小、对腹腔脏器干扰少、冲洗彻底、引流充分、术后疼痛相对较轻等有关。
腹腔镜消化性溃疡穿孔修补术具有微创、术后患者康复快、安全、可靠等优势,值得临床推广。
[1]陈孝平,汪建平.外科学[M].8 版.北京:人民卫生出版社,2013:355-356.
[2]吴有军,何建苗,秦荣,等. 单纯修补配合术后抑酸抗HP 治疗在胃溃疡急性穿孔中的应用[J]. 中国普通外科杂志,2009,18(10):1094-1095.
[3]沈晓军,吴晓阳,杨栋.腹腔镜与开腹胃十二指肠溃疡穿孔修补的同期对照研究[J].中华普通外科杂志,2011,26(10):876-877.
[4]陈道达,陈剑英.胃大部切除术治疗消化性溃疡大出血或穿孔不是合理的选择[J].中华胃肠外科杂志,2006,9(6):470-471.
[5]李春来,杨卫军,黄志刚,等.消化性溃疡穿孔治疗方法的选择[J].腹部外科,2008,21(2):104-105.
[6]Bertleff MJ,Halm JA,Bemelman WA,et al.Randomized clinical trial of laparoscopic versus open repair of the perforated peptic ulcer:the LAMA Trial[J].World J Surg,2009,33(7):1368-1373.
[7]Ates M,Sevil S,Bakircioglu E,et al. Laparoscopic repair of peptic ulcer perforation without omental patch versus conventional open repair[J].J Laparoendosc Adv Surg Tech A,2007,17(5):615-619.
[8]秦鸣放.腹部外科腹腔镜与内镜治疗学[M].北京:人民军医出版社,2010:82-84.
[9]高远,林雨东,张绍康,等.腹腔镜胃十二指肠溃疡穿孔修补术的临床体会[J].腹腔镜外科杂志,2011,16(12):926-927.
[10]Andaluz-Ojeda D,Bobillo F,Iglesias V,et al.A combined score of pro-and anti-inflammatory interleukins improves mortality prediction in severe sepsis[J].Cytokine,2012,57(3):332-336.
[11]Boo YJ,Kim WB,Kim J,et al.Systemic immune response after open versus laparoscopic cholecystectomy in acute cholecystitis:A prospective randomized study[J].Scand J Clin Lab Invest,2007,67(2):207-214.
[12]Fujita Y,Kakino A,Harada-Shiba M,et al.C-reactive protein uptake by macro-phage cell line via class-A scavenger receptor[J].Clin Chem,2010,56(3):478-481.
[13]Paladino L,Subramanian RA,Bonilla E,et al. Leukocytosis as prognostic indicator of major injury[J]. West J Emerg Med,2010,11(5):450-455.
