MSCT前庭导水管15°斜状位图像的重建、径线测量及临床应用*
2015-03-25王林省张丽红陈月芹王皆欢刘艳杰郭沐洁
王林省 张丽红 陈月芹 王皆欢 刘艳杰 郭沐洁
(1济宁医学院附属医院,山东 济宁272029;2济宁医学院附属济宁市第一人民医院,济宁272011)
大前庭导水管畸形(large vestibular aque-duct,LVA)是一种婴幼儿最常见的以感音神经性耳聋为特征的内耳畸形。CT是其首选的影像学诊断技术。目前国内外学者多采用前庭导水管(vestibular aqueduct,VA)后肢中段宽度(中间径)大于1.5mm为标准,该标准源自1978年Valvassori等[1]X线体层摄影测量值,该标准与影像学测量值间存在较大差异。近年来,国内外大量研究表明该诊断标准过大,不利于(轻度扩张)临界性LVA的诊断,急需制定新的诊断标准[2-3],而新标准的制定有赖于正常VA的测量。
传统利用直接CT扫描图像由于受体内外结构不一致影响,很难在同一层面上将VA后肢全程显示,不利于 VA精确测量[4]。近年来,随着MSCT广泛应用,采用亚毫米各项同性扫描,利用MPR可重建出任意方向层面,国内已有利用MSCT多平面技术重建出其轴位和矢状位图像标准图像并计算出其正常值范围[5-8]。但研究表明VA后肢走行接近于15°斜矢状位,国内学者[7]利用特殊支架直接扫描可获得VA15°斜矢状位图像,但因儿童及老年患者不易采用,而在临床上应用受到限制。本文旨在采用MSCT各项同性扫描原始数据,利用MPR技术重建出前庭水管后肢15°斜矢状位图像,对VA后肢中间径大小测量,确定VA正常参考值,并探讨其临床应用价值。
1 资料与方法
1.1 一般资料
颞骨MSCT各向同性扫描图像106例(212耳),男55例,女51例,年龄1~81岁。将106例按年龄分为4组:婴幼儿组(1月~4岁)20例、儿童组(5~9岁)23例、青少年组(10~18岁)31例和成人组(18岁以上)32例。所有病例均为因颞骨外伤、单纯性中耳炎,无颅底畸形患者)等行颞骨CT检查时收集,无家族性耳聋史。收集2007年8月至2013年8月间耳聋基因检测异常并经临床证实的LVA患者43例(85耳),所有病例均行颞骨CT检查。
1.2 仪器及扫描参数
运用GE公司生产的Lightspeed 64层CT机,采用各向同性采集原始数据。扫描参数:120 kV,婴幼儿采用100mAs,儿童采用150mAs,青少年及成人采用200mAs,准直器宽度0.625mm,旋转时间1s,螺距0.531,重建间隔0.3mm,重建模式采用骨重建。感兴趣区250mm×250mm,矩阵为512×512。扫描基线为听眶上线,包括全耳。
1.3 重组VA标准化图像
本文所有MPR的后处理及测量均在Care-stream10.2PACS系统上进行。
利用MPR技术,将原始数据调入工作界面,将窗宽、窗位调整为4000HU、650HU,将目标图像选择矢状位图像,放大至6.5,并将调整图放大至2.0,使图像中心通过内耳,将矢状位及冠状位线交点移至枕骨斜坡后缘中点,旋转矢状位线使其通过枕内隆突基底部中点,可获得正中矢状位图像;在轴位图像上将矢状位线向右旋转15°,并向右平移,使其通过VA,获得一组长短不一VA的15°斜矢状位图像。选取VA后肢形态显示最完整、边缘最清晰的一幅图像,我们称之为VA15°斜矢状位图像(图1-a)。同理可得到对侧VA15°斜矢状位图像。
1.4 VA后肢中间径测量
测量VA的中间径 (笔者称为径线CD),测量3次并取均值后,录入Excel表格。测量方法如下:1)径线AB:约衡量VA外口的宽度,为前庭导水管开口的上唇远端向下壁引垂线,两者之间的距离(图1-b)。2)径线EF:约衡量VA后肢的长度,为外口宽度的中点E与膝部F之间的连线,两者之间的距离EF。3)径线CD:约衡量VA后肢中点的管径,为后肢长度的中点向导水管下壁引垂线,与其上下壁交点之间的距离(图1-b)。

图1 VA15°斜矢状位图像
1.5 统计学方法
所测数据均采用SPSS 17.0软件进行统计学处理。
2 结果
2.1 正常人不同侧别及性别的VA中间径情况比较
106例(212耳)正常人VA后肢在前庭导水管15°斜矢状位上均能完整显示;正常人不同侧别及性别VA中间径大小无统计学差异(P>0.05)。见表1。
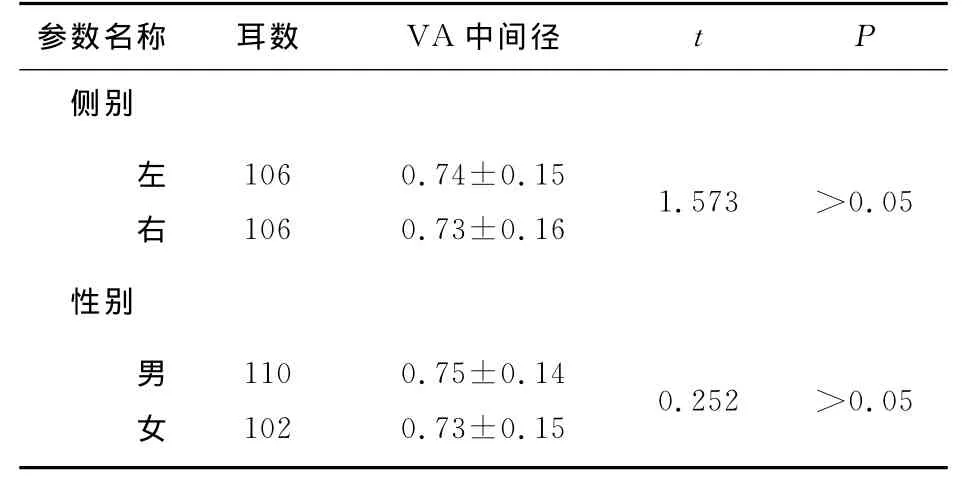
表1 正常人不同侧别、性别VA中间径大小测量结果比较(mm,¯x±s)
2.2 不同年龄组正常VA中间径大小测量情况比较
各年龄组间中间径大小无统计学差异(表2)。

表2 各年龄组中间径大小测量结果比较(mm,¯x±s)
2.3 正常组和LVA组的VA中间径比较
两组间的差异有统计学意义(表3)。LVA组前庭水管中间径最大值为3.60mm,最小值为1.13mm,11耳中间径大小位于1.1~1.5mm之间,约占11.94%(11/85)。计算正常人 VA 中间径99%医学参考值范围为0.41~1.10mm。

表3 正常组和LVA组中间径大小测量结果比较(mm,¯x±s)
3 讨论
3.1 VA解剖学特征
VA起源于外胚层的听泡,在胚胎发育时期及出生后一段时间内,VA呈持续非线性生长,约3~4岁后达到成人水平,呈倒“J”形[9]。正常成人VA长约10.0mm,分为2段,1)近段:即峡部,相当于“J”的短肢或前肢,长约1.5mm,直径0.09~0.20mm。2)远段,相当于“J”的长肢或后肢,尖部与峡部相连,基底部为外口,从上到下逐渐增宽,此段横切面呈卵圆形,最大径为0.5~5.0mm,短径为0.5~1.0mm。VA几何平面与矢状面约呈±15°夹角[9]。
3.2 现有LVA CT诊断标准的争议
因受VA解剖结构细小、空间结构复杂及体内外结构不一致影响,传统的直接轴位、矢状位、斜矢状位和冠状位均难以完整显示,而不利于VA的精确测量[4]。随着 MSCT扫描技术的不断进步,采用亚毫米各向同性扫描,利用双斜位MPR重组可以重建出任意方向图像,使VA后肢完整显示成为可能,是正常VA精确测量的前提条件[10]。近年来,利用MSCT的 MPR技术对LVA的研究已有较多报道,但对正常VA的研究较少[5,8]。
3.3 VA 15°斜状位图像重组及其意义
本文106例(212耳)正常人VA后肢在15°斜矢状位MPR图像上均能很好地显示,表明该图像可以满足临床需要。笔者采用解剖结构较固定的枕骨斜坡及枕内隆突基底部中点作为矢状位标志点,消除了过去以变异较大的鼻骨或外耳道外口作为标志点而造成体内外结构不一致的影响,在该图像上VA具有更高的显示率。因VA近段管腔细小,在通过VA15°斜矢状位系列图像中,选择出显示VA最完整、清晰的图像具有唯一性。在VA15°斜矢状位图像上以外口上缘远端向下壁左垂线,以交点间距离作为外口长度,较轴位图像相对固定,且以外口长度的中点至VA膝部连线的中点向其下壁引垂线,与上下壁交点间距离作为后肢中间径大小,定位方便、测量简便。此外,本组测量数据还显示不同性别、侧别及各年龄组间VA中间径大小相近,且在不同性别、侧别及各年龄组无统计学差异,表明在该图像上中间径大小变化范围较小,较稳定,更适于作为LVA诊断参数。
本组数据显示不同年龄组间中间径大小相似,且各年龄组间无统计学差异,与解剖学3岁之前VA不断生长不相符[9],可能与VA中间径出生后变化较小有关。此外本组正常人中间径测量值99%参考值范围是0.41~1.10mm,大于解剖学测量值,而小于姜辉等[8]在标准轴位图像上测量值,分析原因可能与VA解剖学特点有关,VA在解剖学上并非真正骨管,而是一裂隙,矢状位或斜矢状位图像上测量值更接近于其短径,而在标准轴位图像上更接近于其长径。在LVA组中,VA后肢中间径最大者3.60mm,最小者1.13mm,均大于1.10mm。此外本组数据显示在LVA组VA中间径位于1.1~1.5mm 之间者占11.94%(11/85),尽管低于国外学者报道的31.94%(46/144)[11],但以现有CT诊断标准(中间径大于1.5mm)仍无法诊断,假阴性率较高,需引起耳科学和影像科医生的重视。因而笔者推荐在VA 15°斜状位图像上VA中间径大于1.10mm作为LVA的新的CT诊断标准,该标准有助于轻度扩张的LVA诊断,可显著减少漏诊率。
尽管本文采用64层螺旋CT各向同性扫描的容积数据,利用MPR技术以枕骨斜坡及枕内隆突基底部中点作为标志点重建出了VA15°斜矢状位图像,消除了体位及体内外结构不一致影响,较传统直接扫描提高了测量准确性,但仍可能受枕骨斜坡及枕内隆突基底部变异影响。此外,轻度扩张的LVA样本量太小,尚需大样本资料进一步研究证实。
[1] Valvassori G E,Clemis J D.The large vestibula raqueduct syndrome[J].Laryngoscope,1978,5(6):723-728.
[2] 鲜军舫,王振常.深入开展头颈部影像新技术和诊断质量评价研究[J].中华放射性杂志,2012,46(1):7-8.
[3] Gopen Q,Zhou G,Whittemore K,et al.Enlarged vestibular aqueduct:review of controversial aspects.[J].Laryngoscope,2011,121(9):1971-1978.
[4] 王林省,宋光义.正常前庭导水管CT测量研究进展[J].医学影像学杂志,2014,24(6):1059-1062.
[5] Ozgen B,Cunnane M E,Caruso P A,et al.Comparison of 45 degrees oblique reformats with axial reformats in CT evaluation of the vestibular aqueduct[J].AJNR Am J Neuroradiol,2008,29(8):30-34.
[6] 王林省,宋光义,廖承德,等.单侧轴位CT多平面重组在诊断大前庭导水管中的价值[J].临床放射学杂志,2008,27(8):1023-1025.
[7] 刘中林,兰宝森,廉能静,等.前庭导水管扩大的CT研究[J].中华放射学杂志,1998,32(4):268-270.
[8] 姜辉,巩若箴,孙百胜,等.前庭水管 HRCT图像标准化处理、径线测量及其临床应用[J].中华耳科学杂志,2009,7(1):16-18.
[9] Reussner L A,Dutcher P O,House W F.Large vestibular aqueductsyndrome with massive endolymphatic sacs[J].Otolaryngol Head Neck Surg,1995,113(5):606-610.
[10]王林省,孙新海,张丽红,等.大前庭导水管畸形的CT表现及多平面重组的价值[J].济宁医学院学报,2009,32(5):324-326.
[11]Madden C,Halsted M,Benton C,et al.Enlarged vestibular aqueduct syndrome in the pediatric population[J].Otology &Neurotology,2003,24(21):625-632.
