机械碎栓联合动静脉多途径溶栓术治疗超早期后循环脑梗死的临床分析
2015-03-14魏玉清宁晓红孔咏梅李晓强李国峰
王 玉,魏玉清,宁晓红,孔咏梅,李晓强,李国峰
(河北省邢台市第三医院脑血管病治疗中心,河北 邢台054000)
后循环脑梗死具有高病死率、高致残率、预后差的特点。其直接原因是椎基底动脉系统血管动脉粥样硬化性闭塞[1]。如在早期尽快恢复闭塞血管的血液供应,可挽救缺血半暗带组织,减少最后梗死面积,改善临床结果[2]。静脉内溶栓、动脉内溶栓、血管内机械再通等治疗方法或这些方法的联合治疗均可提高血管再通率,从而改善患者预后[3-4]。但因其有出血风险,临床对此态度谨慎。本研究旨在探讨超早期后循环脑梗死患者行机械碎栓联合动静脉多途径溶栓治疗的安全性及有效性,报告如下。
1 资料与方法
1.1 一般资料 选择2012年4月—2014年4月我院脑血管病治疗中心收治的应用尿激酶静脉溶栓后再应用尿激酶接触性动脉溶栓联合机械碎栓治疗的急性后循环脑梗死患者22例。其中,男性14例,女性10例,年龄46~75岁,平均(61.6±7.3)岁。既往高血压病史6例,糖尿病史3例,心房颤动史1例,短暂脑缺血发作(transient ischaemic attack,TIA)史2例,脑梗死史2例,高脂血症3例,长期烟酒嗜好3例。临床表现:眩晕伴恶心、呕吐10例,偏瘫6例,四肢瘫4例,视物成双3例,言语不清、饮水呛咳、吞咽困难8例,嗜睡2例,昏迷5例。所有患者入院后立即行头颅CT平扫,4例发现基底节区多发陈旧腔隙性脑梗死,余18例CT均阴性,均诊断为急性脑梗死(椎基底动脉系统)。
1.2 纳入标准 ①年龄<80岁;②有明显的神经功能障碍,持续l h以上;③头部CT检查排除脑出血或其他颅内疾病;④无出血倾向;⑤发病在6h之内。
1.3 排除标准 ①6个月内有严重致残性卒中史;②有出血性脑血管病史,活动性出血或已知有出血倾向者;③2个月内有手术或外伤史;④有重要脏器功能障碍或衰竭;⑤治疗前收缩压≥185mmHg或舒张压≥110mmHg;⑥卒中伴发癫痫;⑦血小板计数<100×109/L;⑧血糖水平<2.7mmol/L或>22.2mmol/L;⑨患者正在接受口服抗凝药物治疗,如华法林,且国际标准化比值>1.5或48h内使用过肝素且活化部分凝血时间超过正常值上限。
1.4 溶栓方法 急诊入院即刻静脉输入尿激酶20~30万U,同时准备动脉内及机械溶栓治疗,送入介入导管室,采用Seldinger法,行脑血管造影,明确责任血管后更换6F导引导管,将6F导引导管末端通过“Y”形阀连接动脉加压系统生理盐水持续灌洗,将6F导引导管置于椎动脉V2段远段,将微导管、微导丝通过6F导引导管到达闭塞责任血管近端,使0.14微导丝穿过血栓,导丝通过后微导管跟入,血管腔内操纵微导丝、微导管反复2~3次通过血栓处,使非机化性血栓松裂,撤出微导丝,经微导管造影确认闭塞远端血管尚通畅,微导管在血管腔内,轻撤微导管将微导管留置于血栓内,并由远向近端逐渐后退微导管,并边退边经微导管缓慢注入尿激酶,复查造影确认血管是否开通,若仍未开通,重新置入微导丝通过闭塞血管处到达远端血管,然后来回进退微导管,依靠微导管的机械作用捣碎血栓,整个治疗过程不断行血管造影,直到闭塞血管开通为止,其间可不断注射尿激酶,但总量不超过80万U。溶栓过程中随时观察患者的呼吸、血压、心率、瞳孔、意识、语言、肢体活动情况。
1.5 疗效和随访 术前和术后行数字剪影血管造影(digital substraction angiography,DSA)检查,观察溶栓后血管再通情况(完全再通为颅内各主要分支显影清楚;部分再通为栓塞部位远端部分血管显影,但未能清楚显示颅内各主要分支;未通为栓塞部位远端血管完全不显影);开通血管血流情况参照脑梗死溶栓分级(modified thrombolysis in cerebral infarction,mTICI)血流评价[5];mTICI 2b~3级作为血管再通成功的标准[6-7];术后即刻查头颅CT,3 d复查头颅MRI或CT;对比患者术前及术后2h、1周、2周时美国国立卫生研究院卒中量表(National Institute of Health Stroke Scale,NIHSS)及日常生活能力量表(Activity of Daily Living Scale,ADL)评分,了解患者症状改善情况;术后6个月门诊随访,改良Rankin量表(modified rankin scale,mRS)评价患者的残障程度。
1.6 统计学方法 应用SPSS 16.0统计软件包进行数据分析。计量资料比较分别采用F检验和q检验;等级资料比较采用秩和检验。P<0.05为差异有统计学意义。
2 结 果
2.1 机械碎栓联合动静脉多途径溶栓术后再通率22例患者应用静脉溶栓、接触性动脉溶栓及在此基础上应用机械碎栓治疗,其中完全再通13例(59.1%),部分再通 5 例(22.7%),未开通 4 例(18.2%),总开通率为81.8%(18/22)。
2.2 机械碎栓联合动静脉多途径溶栓术后mTICI分级 22例患者中术前椎基底动脉血流mTICI分级0级19例(86.4%),1级3例(13.6%),溶栓后13例完全再通,mTICI血流达3级,部分再通5例,mTICI血流均达2b级,责任血管的血流显著改善。
2.3 机械碎栓联合动静脉多途径溶栓术后临床表现 术后复查头部CT,发生脑出血2例(9.1%),其中脑桥出血1例及小脑出血1例,后经内科治疗后未遗留严重神经功能障碍。2例基底动脉未开通者术后出现昏迷、高热,分别于术后2d及1周后死亡。术后再闭塞患者3例(13.6%),遗留肢体偏瘫、言语不清、头晕等不同程度神经功能障碍。穿刺部位血肿2例(9.1%)。
2.4 机械碎栓联合动静脉多途径溶栓术后NIHSS评分及ADL评分比较 术后NIHSS评分逐渐降低,ADL评分逐渐升高,各时点间两两比较差异有统计学意义(P<0.01),见表1。
表1 治疗前后NIHSS评分、ADL评分比较Table 1 The ranks of NIHSS and ADLscore before and after operation(n=22,±s,分)

表1 治疗前后NIHSS评分、ADL评分比较Table 1 The ranks of NIHSS and ADLscore before and after operation(n=22,±s,分)
*P<0.05与术前比较 #P<0.05与术后2h比较 △P<0.05与术后1周比较(q检验)
?
2.5 20例存活患者出院时及出院6个月残障程度比较 应用mRS评价患者的残障程度,出院6个月时残障程度与出院时比较差异无统计学意义(P>0.05),见表2。
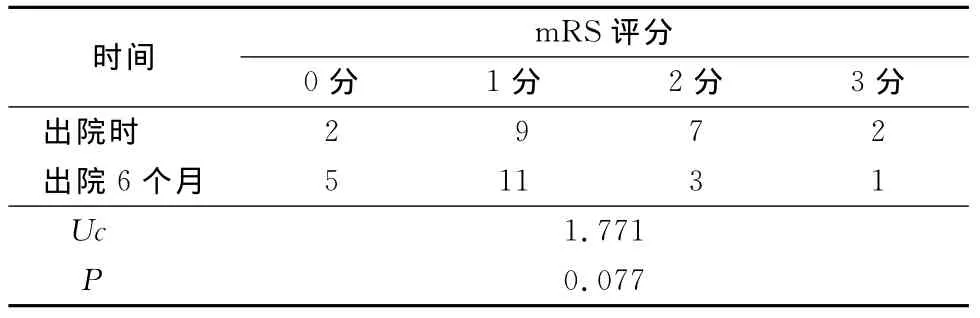
表2 出院时及出院6个月后残障程度比较Table 2 Degree of disability between dischargeand 6months after operation(n=20,例数)
3 讨 论
急性椎基底动脉系统缺血性卒中的病死率高,若未能及时再通闭塞的血管,此类患者的病死率可高达80%~90%,早期有效的血管再通可将病死率降至30%~65%[8]。然而急性椎基底动脉闭塞自然开通率不到20%[9],溶栓治疗是开通血管的有效方法。4.5h内静脉给予重组织型纤溶酶原激活剂(recombinant tissue plasminogen activator,r-tPA)是目前治疗缺血性卒中最有效的方式,但静脉溶栓的血管开通率仅为46.2%[10],单纯动脉溶栓的再通率为62%,高于静脉溶栓[11]。如何进一步提高溶栓治疗的再通率,提高治疗疗效,在有效的时间窗内挽救缺血半暗带内的细胞,是近年来研究的热点。
3.1 静脉小剂量尿激酶滴注辅助动脉溶栓 美国国立卫生研究院1995年报道的r-tPA双盲、随机对照试验结果提示,急性脑梗死发病3h内静脉应用r-tPA可显著改善3个月的结局[12]。2002年国家“九五”攻关项目组完成的多中心随机、双盲、安慰剂对照试验,结果显示急性脑梗死6h内尿激酶溶栓治疗安全、有效[13]。由于动脉溶栓的准备工作及插管较繁琐,溶栓时间势必有所延迟,导致并发症的危险因素增加。然而静脉溶栓用药方便、快捷,缩短治疗时间。鉴于此,我们在头颅CT检查明确后立即给予尿激酶静脉滴注,期望改善梗死区及半暗带的血供,为动脉溶栓争取时间。本研究中2例患者在DSA时发现基底动脉闭塞段血管已部分再通,我们认为术前静脉输注小剂量尿激酶对闭塞血管内血栓有一定的溶解作用,但患者的纤溶系统、侧支循环等因素也参与其中,其机制仍需进一步研究。
3.2 接触性动脉溶栓结合机械碎栓 由于静脉溶栓的血管再通率低,尤其对大动脉闭塞患者,再通率仅为13%~18%,且部分患者血管再通后易发生闭塞,能够获益的患者不到3%[14],静脉溶栓的总体治疗效果仍不够理想[6,15]。动脉溶栓可通过DSA准确判断闭塞脑血管的部位、程度、代偿及再通情况,血栓局部接触性用药,具有高选择性,并根据情况调整导管位置和溶栓药物剂量,使导管一直位于血栓近端或血栓内,增加血栓局部药物浓度,一旦再通立即停药,避免了盲目过度灌注溶栓药物。虽然接触性动脉溶栓取得了较好的疗效,但单纯应用动脉溶栓仍有较多闭塞血管无法再通,如何进一步提高闭塞血管的再通率,缩短再通时间,是急性脑梗死治疗的关键。
机械碎栓作为血管内机械再通的重要方法,主要利用微导丝的切割作用及微导管的推拉作用,进一步粉碎血栓,同时增加药物与血栓的接触面积,结合导管内溶栓药物注射,更有利于闭塞血管的快速再通。本研究中10例患者在闭塞段血管近端灌注溶栓效果欠佳,加用机械碎栓,血栓溶解明显加快。但对于路途中存在严重动脉粥样硬化的患者,操作需要十分轻柔,防止导管与管壁接触后导致的斑块脱落造成远端脑组织的梗死。本研究中2例患者DSA显示P1段闭塞合并基底动脉狭窄,溶栓后发生了脑干梗死,考虑为溶栓过程中导致基底动脉斑块脱落所致,经内科治疗后患者未遗留明显神经功能障碍。
3.3 溶栓的时间及预后 目前公认的溶栓时间窗,静脉溶栓应用r-TPA是发病3h内,可延迟至4.5h[16],静脉溶栓应用尿激酶是发病6h内[13],动脉溶栓前循环是发病6h内,后循环可酌情延长至24h[6]。缺血脑组织存活程度与缺血时间呈负相关[6]。根据急性脑缺血半暗带理论,溶栓的疗效,脑出血和再灌注损失等并发症的发生均与治疗时间窗有密切关系。溶栓时间越早,疗效越好,脑出血并发症越少。因动脉溶栓的益处可被溶栓启动时间的延迟所抵消[17]。因此,本研究选取发病6h内的后循环脑梗死患者,结合静脉溶栓的快速和机械碎栓、动脉溶栓的高溶通率,最大限度地缩短再通时间,挽救半暗带受损的神经细胞,减少神经缺损,提高患者远期的生活质量。本研究中,血管完全再通及部分再通率达81.8%,溶栓后mTICI血流达2b~3级,责任血管的血流显著改善,血管再通率高于文献中单纯溶栓62%的再通率[11]。术后患者NIHSS评分逐渐降低,ADL评分逐渐升高(P<0.01),同时无严重颅内出血的并发症的发生。
3.4 与支架取栓装置的比较 支架取栓作为一种新的血管内治疗手段近年应用于临床,在理论上优于机械碎栓,但其临床花费较高,且只在医疗技术水平先进的介入中心开展,未大规模地应用于临床。支架取栓装置的应用与机械碎栓相比势必增加血管的开通时间,从而导致临床疗效的下降。而机械碎栓可在拥有介入科的基层医院展开,且临床费用低,联合静脉滴注及导管内注射溶栓药物,既节约成本、缩短再通时间,又可较好地提高血管再通率,适合广泛开展应用。
3.5 急性脑梗死绿色通道及多学科一体化治疗
由于我院建立了脑血管病治疗中心急性脑梗死绿色通道,使患者在最短时间内由有经验的神经内科医师完成术前评估及辅助检查,并迅速转运至介入科,由经验丰富的神经介入医师团队在尽量短的时间内进行主动脉弓及全脑血管造影,了解血管狭窄或闭塞情况,在有效的时间窗内尽早地对患者实施血管内机械开通治疗。
机械碎栓联合动静脉多途径溶栓术的优势在于兼顾了血管再通率和时效性,及时静脉溶栓,缩短给药时间,延长动脉溶栓时间窗,机械碎栓,加大药物与血栓的接触面积,提高再通率,接触性动脉溶栓用药量小,疗效好,促进了临床预后的改善。综上所述,机械碎栓联合动静脉多途径溶栓术对于存在大动脉闭塞的超早期后循环脑梗死患者,是一项安全、有效的治疗方法。
[1] 曲桂艳,董志领,刘红梅,等.双侧椎动脉起始部重度狭窄支架治疗的疗效观察[J].河北医科大学学报,2013,34(9):1058-1060.
[2] 肖海.动脉溶栓治疗急性脑梗死的研究进展[J].海南医学,2011,22(17):121-123.
[3] Pfefferkorn T,Mayer TE,Opherk C,et al.Staged escalation therapy in acute basilar artery occlusion:intravenous thrombolysis and on-demand consecutive endovascular mechanical thrombectomy:preliminary experience in 16 patients[J].Stroke,2008,39(5):1496-1500.
[4] Smith WS.Safety of mechanical thmmbectomy and intravenous tissue plasminogen activator in acute ischemic stroke.Results of the multi mechanical embolus removal in cerebral ischemia(MERCI)trial,partⅠ [J].AJNR Am J Neuroradiol,2006,27(6):1177-1182.
[5] Yoo AJ,Simonsen CZ,Prabhakaran S,et al.Refining angiographic biomarkers of reperfusion:improving outcome prediction after intra-arterial therapy[J].Stroke,2013,44(9):2509-2512.
[6] 中华预防医学会卒中预防与控制专业委员会介入学组,急性缺血性脑卒中血管内治疗中国专家共识组.急性缺血性脑卒中血管内治疗中国专家共识[J].中华医学杂志,2014,94(27):2097-2101.
[7] Zaidat OO,Yoo AJ,Khatri P,et al.Recommendations on angiographic revascularization grading standards for acute ischemic stroke:a consensus statement[J].Stroke,2013,44(9):2650-2663.
[8] 李慧英,蒋初明,缪中荣,等.动脉内溶栓联合血管成形术治疗发病六小时内椎基底动脉系统缺血性卒中患者的疗效[J].中国脑血管病杂志,2012,9(4):183-188.
[9] 张志,朱凤水,李慎茂,等.急性椎基底动脉阻塞急诊血管内治疗20例分析[J].解剖与临床,2009,14(2):112-115.
[10] Dumont AS,Dumont RJ,Chow MM,et al.Cerebral vasospasm after subarachnoid hemorrhage:putative role of inflammation[J].Neurosurgery,2003,53(1):123-133.
[11] Ostrowski RP, Colohan AR,Zhang JH.Molecular mechanisms of early brain injury after subarachnoid hemorrhage[J].Neurol Res,2006,28(4):399-414.
[12] No authors listed.Tissue plasminogeon activator for acute ischemic stroke.The National Institute Of Neurological Disorders And Stroke rt-PA Stroke Study Group[J].N Engl J Med,1995,333(24):1581-1587.
[13] 国家“九五”攻关课题协作组.急性脑梗死六小时以内的静脉溶栓治疗[J].中华神经科杂志,2002,35(4):210-213.
[14] Rha JH,Saver JL.The impact of recanalization on ischemic stroke outcome:a meta-analysis[J].Stroke,2007,38(3):967-973.
[15] 中华医学会神经病学分会脑血管病学组缺血性脑血管病血管介入诊疗指南撰写组.中国缺血性脑血管病血管内介入诊疗指南[J].中华神经科杂志,2011,44(12):863-869.
[16] 怀鹏,史万超,苏治国,等.机械碎栓、支架取栓联合动脉注射rt-PA治疗急性脑血管闭塞的疗效观察[J].中华神经外科杂志,2012,28(11):1116-1119.
[17] 中华医学会神经病学分会脑血管病学组急性缺血性脑卒中诊治指南撰写组.中国急性缺血性脑卒中诊治指南2010[J].中华神经科杂志,2010,43(2):146-153.
