结肠造瘘术两种开放方式术后恢复情况及并发症对比探讨
2015-03-12李世红刘雁军李云涛
李世红,刘雁军,夏 乡,李云涛,侯 康,罗 丹
快速康复理念[1]已成为外科手术术后热门话题,是在要求保证治疗效果的同时,尽量减少患者应激反应,减轻治疗痛苦,减少术后恢复时间,缩短患者住院时间,减少并发症。 为探讨结肠Ⅰ期开放造瘘术与Ⅱ期开放造瘘术对患者术后康复和并发症发生率影响,以判断哪种手术方式更符合快速康复治疗,现将我科2010 年1 月~2012 年1 月因直肠癌或结肠梗阻坏死采用Ⅰ期开放结肠造瘘术或Ⅱ期开放结肠造瘘术共55 例病例进行比较研究,对比两种方法术后恢复时间和并发症发生情况,现总结如下。
1 资料与方法
1.1 病例资料 我科2010 年1 月~2012 年1 月共完成结肠造瘘术55 例, 采取结肠Ⅰ期开放造瘘术(A 组)30 例,其中直肠癌Miles 术式22 例,结肠扭转坏死造瘘2 例, 直肠手术后预防性结肠造瘘6例;男性18 例,女10 例;年龄55~85 岁,平均70.3岁;结肠Ⅱ期开放造瘘术(B 组)25 例,其中直肠癌Miles 术式19 例,结肠扭转坏死造瘘1 例,直肠手术后预防性结肠造瘘5 例;男性14 例,女13 例;年龄53~82 岁,平均68.5 岁;单腔造口48 例(Ⅰ期开放26 例,Ⅱ期开放20 例),双腔造口7 例(Ⅰ期开放4例,Ⅱ期开放5 例)。
1.2 造口开放方法 在完成腹部主要手术后,于选好造瘘口处, 用鼠齿钳提起皮肤作直径约3 cm左右圆形切口, 呈柱形切除皮肤全层及皮下组织,显露腹直肌前鞘;十字切开腹直肌前鞘,钝形分离腹直肌;十字切开腹直肌后鞘及腹膜,将结肠从切口拖出造口,注意结肠系膜不要扭曲;分别将造瘘口缘腹膜和腹直肌后鞘及腹直肌前鞘与结肠浆肌层间断缝合固定。 根据造瘘方式不同,后续手术过程如下:
A 组:行Ⅰ期开放造瘘术,将拖出的肠管端缘与结肠浆肌层折叠外翻,并与真皮层间断缝合,使造瘘口肠管外翻突出皮肤约1 cm。用水胶体敷料保护切口,佩戴一次性透明造口袋,以便观察造瘘口。
B 组:行Ⅱ期开放造瘘术,造瘘肠段拉出腹壁约3~4 cm,用肠钳夹闭远端,凡士林纱布覆盖造瘘处,加用无菌纱布包扎保护; 术后72 h 松开肠钳开放造瘘口,给予佩戴一次性透明造口袋,以便观察造瘘口。
1.3 观察指标及随访 观察并记录两组手术时间、术后开始进食时间、住院时间、肠排气时间、术后短期并发症(术后有无造瘘口或切口感染,术后3 d 有无腹痛、腹胀)等指标。 所有患者均随访2 年,采用电话回访和门诊随访相结合,随访长期并发症(造瘘口回缩、狭窄及造瘘口旁疝)发生情况,随访率为100%。
1.4 统计学方法 应用SPSS 15.0 软件进行统计学分析,计量资料以±s 表示,比较采用t 检验;计数资料采用构成比表示,比较采用χ2检验,P <0.05为差异具有统计学意义。
2 结果
在手术时间上,B 组明显短于A 组; 但在肠道开始排气时间、术后开始进食时间、住院时间上,A组均明显优于B 组(P <0.01,表1)。
两组术后并发症比较,A 组短期并发症明显少于B 组(P <0.05 或P <0.01),而两组长期并发症比较无明显差异(P >0.05)。 见表2。
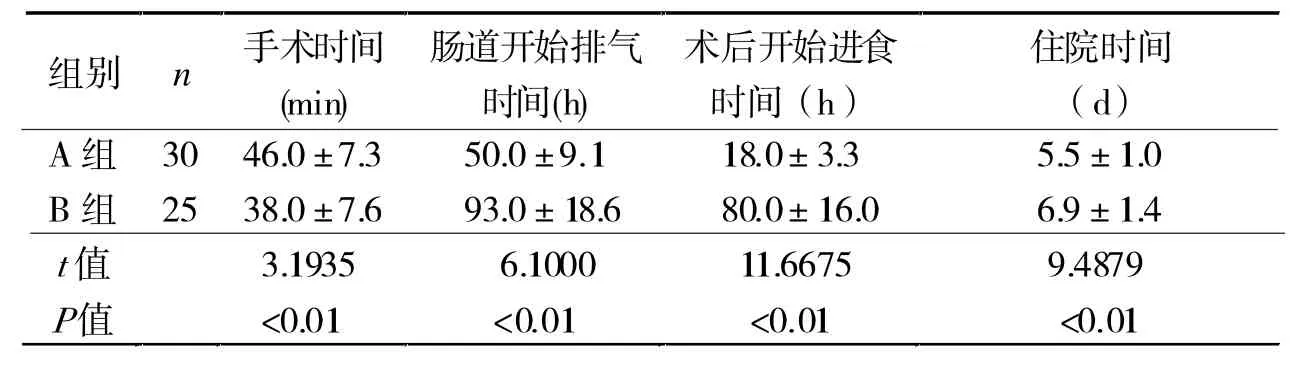
表1 两组手术时间、肠道排气时间、进食时间、住院时间比较

表2 两组术后并发症比较(例)
3 讨论
结肠造瘘术是常见外科手术之一,采用合理的手术方式对提高患者生活质量有重要意义。 目前国内大多学者都认为,Ⅰ期开放造瘘术在术后短期并发症(术后腹胀痛)及减少术后恢复时间方面优于Ⅱ期开放造瘘术。 本研究结果也支持该观点,我们考虑可能因为Ⅰ期开放造瘘术保持了肠道的通畅性,能及时排除肠内容物,减少有害物质吸收,有利于肠功能恢复;而Ⅱ期开放造瘘术使术后短时间内肠道处于人为梗阻状态, 短期内可能使腹胀痛加重,加重肠管水肿,易导致肠麻痹,延缓肠道恢复,使术后恢复时间延长[2-3]。
在术后短期并发症中的造瘘口或切口感染方面,目前国内学者观点未达成共识[4-5],本研究Ⅰ期开放造瘘术在造瘘口或切口感染率方面明显低于Ⅱ期开放造瘘术,故我们也认同Ⅰ期开放造瘘术在造瘘口或切口感染方面要优于Ⅱ期开放造瘘术。 考虑可能因为Ⅰ期开放造瘘术将造瘘口与皮肤真皮层缝合,肠管外翻突出皮肤约1 cm,使肠内容物直接流入造瘘袋,减少了肠内容物溢出流入组织间隙可能,从而减少了切口污染及造瘘口周围组织污染机会;而Ⅱ期开放方法造瘘术因肠管与皮肤间隙未挂闭, 在开放时易使肠内容物溢出流入皮下组织间隙、污染周围切口,增加了感染率[6]。
在两种造瘘术远期并发症方面,结合本研究结果显示, 两种造瘘术的远期并发症发生率相同,与目前国内外的观点一致,考虑主要因为远期并发症是与造瘘口大小、肠张力、腹内压有关[7-11]。
综上所述,结肠Ⅰ期开放造瘘术在结肠造瘘术中更加符合快速康复理论,能更好地减少患者术后恢复时间和应激反应, 短期内能明显减轻患者痛苦,减少并发症发生,值得临床推广。
[1] Wilmore DW, Kehet H. Management of patients in fast track surgery[J]. BMJ, 2001, 322(7284): 473-476.
[2] 苏怡芳, 章左艳, 萧素文, 等. 直肠癌患者结肠造口不同期开放的并发症观察及护理[J]. 上海护理, 2010, 10(4) : 64-66.
[3] 杨战军, 邓天恒, 蒋文彬. Miles 手术结肠造口一期开放186 例治疗体会[J]. 中国现代手术学杂志, 2003, 7(1): 23-24.
[4] 王健, 杜波, 邬建平, 等. 低位直肠癌Miles 手术二期肠造口开放乳头成形术35 例临床分析[J]. 实用医院临床杂志, 2006, 3(2): 66.
[5] 刘桂喜, 任贵兵. 乙状结肠单腔造口术后蘑菇头引流管的应用及护理[J]. 护理研究, 2013, 27(17): 1757-1758.
[6] 黎跃华, 王斌, 吕从立, 等. 结肠造瘘术后并发瘘口周围脓肿12 例治疗体会[J]. 中国实用医药, 2012, 34: 67-68.
[7] Saghir JH, Mckenzie FD, Leckie DM, et al. Factors that predict complications after construction of a stoma: a retrospective study[J]. Eur J Surg, 2001, 167: 531-534.
[8] Basse L, Jacobsen DH, Billesbolle P, et al. Colostomy closure after Hartmann's procedure with fast-track rehabilitation[J]. Dis Colon Rectum, 2002, 45: 1661-1664.
[9] Hotouras A, Murphy J, Power N, et al. Radiological incidence of parastomal herniation in cancer patients with permanent colostomy: what is the ideal size of the surgical aperture[J]? Int J Surg, 2013, 11(5): 425-427.
[10] 何建军, 杨毅军, 赵国强, 等. 局部进展期大肠癌扩大切除术的临床应用[J]. 中国现代手术学杂志, 2000, 4(1): 18-20.
[11] Lei Lian, Xian-Rui Wu, Xiao-Sheng He, et al. Extraperitoneal vs.intraperitoneal route for permanent colostomy: a meta-analysis of 1071 patients[J]. International Journal of Colorectal Disease, 2012,27(1): 59-64.
