复发性胶质母细胞瘤再手术治疗预后因素分析
2015-02-16苗发安范月超
苗发安 范月超
徐州医学院附属医院神经外科,江苏徐州221000
复发性胶质母细胞瘤再手术治疗预后因素分析
苗发安 范月超▲
徐州医学院附属医院神经外科,江苏徐州221000
目的探讨复发性胶质母细胞瘤手术指征及相关预后影响因素。方法回顾性分析我院2008年5月~2013年5月收治的36例复发性脑胶质瘤再手术病例的临床资料特点。结果本组无死亡病例,生存时间12~59周,平均生存时间(32.3±4.5)周,再手术后有22例KPS评分较术前提高,6例同术前,下降8例,继发颅内出血再手术1例,切口脑脊液漏1例。经Log-rank检验单因素分析和Cox模型多因素分析,均显示术前KPS评分、肿瘤是否全切除和术后是否放化疗为影响预后的独立因素(P<0.05)。结论复发性胶质母细胞瘤再次手术治疗具有较大意义,但需把握手术指证,术后结合放化疗,以延长生存时间,提高生存质量。
胶质母细胞瘤;复发;再手术;预后因素
脑胶质母细胞瘤是最常见的颅内原发恶性肿瘤,约占所有颅内肿瘤的12%~15%,占星形细胞肿瘤的50%[1],其浸润性生长的生物学特点决定了较高的术后复发率,有研究称其术后复发率可达100%[2],而复发后胶质母细胞瘤的继续治疗是该类患者不可回避的问题,是否可以在最大限度地保留患者神经功能的前提下尽可能再次切除复发肿瘤组织,是值得探讨的问题,本文现对我院在2008年5月~2013年5月期间进行的36例复发性胶质母细胞瘤手术治疗病例进行回顾性分析,探讨其预后与相关影响因素之间的关系。
1 资料与方法
1.1 一般资料
选择我院2008年5月~2013年5月收治的复发性脑胶质瘤再手术病例共36例,其中男25例,女11例,年龄最大73岁,最小33岁,平均(55.0±3.5)岁。根据卡氏评分(KPS)分级,术前KPS评分≤70分14例,>70分22例。
1.2 肿瘤发生部位
根据“有利/不利手术区域”概念[3]分类:术前影像学检查提示肿瘤位于有利手术部位(位置表浅、不在重要功能区和累及单一脑叶)22例,不利手术部位(位置较深或位于重要功能区或累及多个脑叶)14例,所有病例均为原位复发,未见远处转移。
1.3 术后放化疗情况
本次手术后单纯辅以放疗14例、化疗6例,放疗+化疗10例,单纯进行手术未行放化疗6例。其中化疗均采取口服替莫唑胺方案,放疗患者则转入放疗科根据其病理性质、切除程度采取适当剂量和疗程进行放疗。
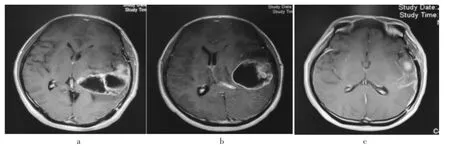
图1 左侧额颞叶基底节区胶质母细胞瘤术前术后影像对比
1.4 病理诊断
所有病例首次手术均经病理诊断为胶质母细胞瘤(WHOⅣ级)。分级免疫组化指标:GFAP(+),Vimentin(+),Ki67(>30),EGFR(+),P53(+)。
1.5 复发间隔时间
本组病例患者首次术后1个月复查MR,以后每3~6个月复查。本组病例复发间隔时间最短为2个月,最长约35个月,平均(11.0±1.8)个月。
1.6 影像学资料
所有病例均行MR增强检查,结果提示病灶明显强化,中线移位超5mm 8例,5mm以内28例。
1.7 手术治疗方法
所有36例患者均采取显微镜下开颅病灶切除,术中均采取原手术切口开颅,仔细分辨肿瘤病灶与周边水肿及坏死组织,分块或整块切除复发肿瘤病灶,其中2例因术后颅压较高,去除或扩大骨瓣减压,切口拆线时间根据患者体质及是否进行过放疗而适当延长,仍有1例出现切口愈合不良,脑脊液切口漏。
1.8 统计学方法
应用SPSS statistics 16.0统计学软件,计量资料采用均数±标准差(x±s)表示,采用Log-rank检验分析各因素的不同对患者预后的影响,采用Cox模型进行多因素分析,探讨独立影响再手术预后的各种因素,P<0.05为差异有统计学意义。
2 结果
2.1 治疗效果
随访时间6个月~5年,生存时间12~59周,平均生存时间(32.3±4.5)周,所有患者行显微镜下复发肿瘤病灶切除,有26例增强病灶全切除,10例次全切除,术后病理检查提示:有35例再次手术后病理检查同首次病理诊断,仍为胶质瘤母细胞瘤,另有1例结果提示大片放射性坏死组织及胶质增生。术后多数患者KPS评分较术前提高,其中提高20分8例,提高10分14例,无变化6例,另有8例较术前下降,其中1例因术后继发瘤腔出血,再次手术清除血肿。切口愈合不良继发脑脊液漏1例。
2.2 预后影响因素分析
结果显示术前KPS评分>70分的患者平均生存时间为(38.5±7.2)周,而≤70分生存时间仅为(21.8± 3.8)周,根据治疗方法的不同分类,单纯手术和术后接受放(化)疗的患者其生存时间则分别为(19.5±3.2)周、(34.5±6.3)周,而切除程度的不同同样显示出生存时间的差异,经Log-rank检验单因素分析结果表明上述因素均显示出统计学差异(P<0.05)。见表1。提示术前KPS评分、术后是否放化疗和切除程度的不同为影响预后的独立因素。对上述结果进一步进行Cox模型多因素分析,同样显示术前KPS评分、术后是否放化疗及切除程度为影响预后的独立因素(P<0.05)。见表2。而结果显示年龄、性别、及肿瘤部位的不同则未对生存时间产生差异性影响。
2.3 典型影像学资料
见图1。患者乔某,男性,56岁,初次诊断左侧额颞叶基底节区胶质瘤(图1a),行开颅肿瘤切除术,术后病理诊断:胶质母细胞瘤WHOⅣ级(封三图2a),术后半年复发,MR显示左侧额颞基底节区病灶复发,明显强化,中线结构移位(图1b),再次行开颅肿瘤切除手术,术中切除肿瘤病灶,病理再次诊断为术后胶质母细胞瘤WHOⅣ级(封三图2b),术后辅以放化疗后复查MR见病灶明显消失,中线结构居中(图1c)。患者KPS评分较术前明显改善。
3 讨论
脑胶质瘤是中枢神经系统最常见的原发性恶性肿瘤[4],特别是胶质母细胞瘤,其浸润性生长方式决定了虽然经过手术、放化疗等综合治疗后仍有较高的复发率,原发性胶质母细胞瘤多数在2年内死亡,而5年生存率仅为5%[1]。手术及术后放、化疗无法根本阻止肿瘤复发,复发性胶质母细胞瘤的治疗目前仍是神经外科难点之一,关于其复发机制,有学者对胶质瘤临床病理特点及复发的关系进行研究,并提出精子蛋白32前体(OY-TES-1)在胶质瘤的预后中发挥作用[5]。对于原发性胶质母细胞瘤,手术治疗是获得认可的首选治疗方式[6],而由于其较高的恶性程度及不良预后,复发性胶质母细胞瘤如何选择治疗方案,再次手术疗效如何,值得探讨。
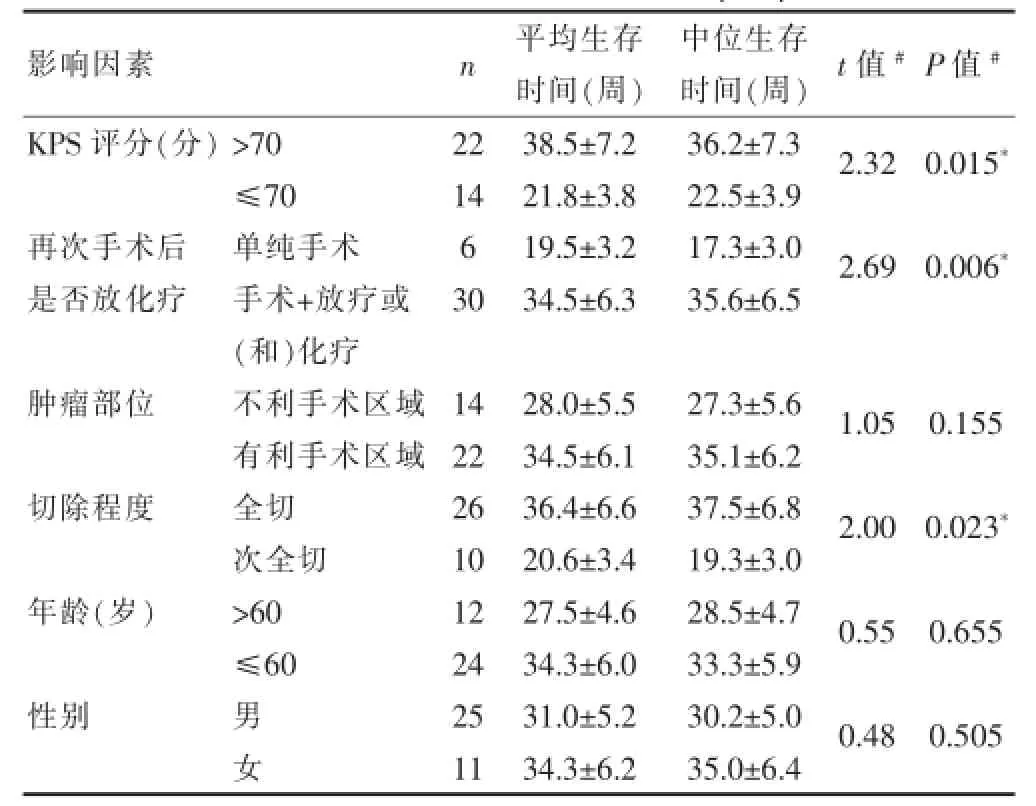
表1 预后影响因素单因素分析(x±s)

表2 预后影响因素Cox多因素分析
对于高级别复发性胶质瘤,特别是胶质母细胞瘤是否选择再次手术治疗,国外研究尚存在争议,而国内鲜有报道,曾有国外学者对232例复发性胶质母细胞瘤患者进行研究,其中102例(44%)在接受再手术后继续进行化疗,而130例(56%)单纯进行化疗,结果并未显示明显差异,并由此得出结论,再次手术对于复发性胶质母细胞瘤患者病程的影响是有限的[7]。而Hervey-Jumper SL等对复发性胶质母细胞瘤再次手术治疗的预后影响因素分析则表明:术前KPS评分、肿瘤复发间隔时间、是否辅以放化疗等均是影响生存时间的重要因素[8]。Quick J等[9]通过多变量分析结果显示:复发增强病灶的彻底切除程度和预后有明确相关性,KPS评分和预后则显示出相关趋势,因此认为对于复发性胶质母细胞瘤患者,选择有条件的医疗机构进行再次手术彻底切除复发病灶是值得推荐的。而本组研究数据通过单因素分析结果显示,术前评分>70分病例22例,多可以取得较好疗效,随访平均生存时间(38.5±7.2)周,而≤70分病例14例,平均生存时间为(21.8±7.8)周,其差异有统计学意义(P<0.05),而通过Cox多因素分析,同样显示其为影响预后的独立因素。
国内曾有专家学者认为,颅内复发性胶质母细胞瘤再次手术时肿瘤增强病灶全切除以及术后进行放化疗均可以显著延长生存时间[10,11],本组病例26全切除,其平均生存时间(36.4±6.6)周,而次全切除或活检病例10例,平均生存仅为(20.6±3.4)周,差异有统计学意义(P<0.05)。肿瘤的部位单因素和多因素分析及其预后均未显示出统计学差异,但浅部非功能区肿瘤的平均存活时间明显长于深部功能区肿瘤,可能与肿瘤部位影响到切除程度有关。非功能区浅表部位的肿瘤再次手术,较易彻底切除,虽部分患者遗留相关神经功能障碍,但整体预后优于深部肿瘤病例。功能区及深部肿瘤由于其位置深,和重要神经血管关系密切,为保留神经功能,难以最大程度的彻底切除,术后可能出现较多的并发症,且易反复发作,从而影响到整体预后,有报道利用术中唤醒麻醉、神经电生理检测、术中超声等手段,以尽可能精确定位肿瘤病灶,在保留神经功能的基础上尽可能多的切除肿瘤组织[12],而复发病例的年龄、性别、肿瘤大小则与预后无明显相关性。而再次手术后是否接受放化疗,也对预后产生不同影响,国外曾进行的多中心随机对照研究表明,替莫唑胺联合放疗可明显延长胶质母细胞瘤患者的生存时间[13]。国内对于复发胶质瘤治疗的专家共识也认为首次术后未进行联合放化疗的高级别胶质瘤患者如能接受再次手术,术后仍应积极放化疗[6]。替莫唑胺作为一种有效的、相对安全的耐受性较好的新型药物,在恶性脑肿瘤中的治疗作用逐步得到接受[14,15],在本组30例术后接受放化疗的患者,其病理结果均提示胶质母细胞瘤,经再次手术治疗及放化疗治疗,MR复查提示肿瘤病灶较术前复发病灶明显消失(图1),且KPS评分明显提高,平均生存时间[(34.5±6.3)周]明显长于单纯接受再手术病例[(19.5±3.2)周],经多因素及单因素分析,均提示其为影响预后的独立因素。
由此可见,对于复发性胶质母细胞瘤,再次手术治疗仍不失为重要的治疗措施,手术的原则是在不加重脑功能损伤的前提下尽可能切除复发肿瘤病灶。术前综合评估其KPS评分、肿瘤部位以及是否可尽可能全切除肿瘤病灶,对于决定是否采取再次手术治疗,具有重要意义,对于KPS评分>70分,肿瘤位于非重要功能区脑叶的复发病例应积极采取再次手术治疗,尽可能全切除复发病灶,术后辅以放化疗,以尽可能提高生存质量,延长生存时间。
[1]赵继宗.神经外科学[M].北京:人民卫生出版社,2007:381-385.
[2]徐志强,徐伦山,蒋晓江,等.胶质瘤的临床治疗进展[J].中国临床神经科学,2010,18(4):431-435.
[3]Mineo JF,Bordron A,Baroncini M,et al.Prognosis factors of survival time in patients with glioblastoma multiforme:A multivariate analysis of 340 patients[J].Acta Neurochir(Wien),2007,149(3):245-253.
[4]陈忠平.脑胶质瘤的临床治疗方向[J].中华神经外科杂志,2007,23(2):81-82.
[5]严峻,卢桂花,阮玉山,等.脑胶质瘤临床病理特征与复发的关系[J].中华实验外科杂志,2014,31(3):636-638. [6]《中国中枢神经系统胶质瘤诊断和治疗指南》编写组.中国中枢神经系统胶质瘤诊断和治疗指南(2012)[J].中华医学杂志,2012,93(31):2424-2425.
[7]Franceschi E,Bartolotti M,Tosoni A,et al.The effect of re-operation on survival in patientswith recurrentglioblastoma[J].Anticancer Res,2015,35(3):1743-1748.
[8]Hervey-Jumper SL,Berger MS.Re-operation for recurrent high-grade glioma:A currentperspective of the literature[J]. Neurosurgery,2014,75(5):491-499.
[9]Quick J,Gessler F,Dützmann S,et al.Benefit of tumor resection for recurrent glioblastoma[J].JNeurooncol,2014,117(2):365-372.
[10]陈雄辉,周幽心,孙春明,等.复发胶质瘤的综合治疗[J].临床神经外科杂志,2012,9(2):88-90.
[11]李鸣,詹怀义,叶建平.复发性脑胶质瘤的治疗体会[J].医学研究杂志,2012,41(8):124-126.
[12]郭效东,王本瀚,张长远,等.功能区胶质瘤继发癫痫的手术治疗[J].中华神经外科杂志,2013,29(1):17-21.
[13]Stupp R,Mason WP,Van den BentMJ,etal.Radiotherapy plus concomitant and adjuvant temozolomide for glioblastoma[J].N Engl JMed,2005,352:987-996.
[14]甘燕玲,杨玉山,陈步东,等.替莫唑胺治疗胶质母细胞瘤的近期不良反应观察[J].中华神经外科杂志,2012,28(7):693-695.
[15]武新虎,朱锡旭,沈泽天,等.替莫唑胺治疗复发性恶性脑胶质瘤疗效[J].江苏医药,2012,38(7):788-790.
Prognostic factors of patients with recurrent glioblastoma after reoperation
MIAO Fa'an FAN Yuechao
Department of Neurosurgery,the Affiliated Hospital of Xuzhou Medical College,Xuzhou 221000,China
ObjectiveTo explore the operation indication of recurrent glioblastoma and its prognostic factors.MethodsThe clinical characteristics of 36 reoperation cases with recurrent glioblastoma from May 2008 to May 2013 were analyzed retrospectively.ResultsAll patients survived,the overall survival time was from 12 to 59 weeks.The postopera tive survival time in whole caseswas(32.3±4.5)weeks,and the scores of Karnofsky in 22 caseswere improved after reoperation.The KPS in 6 cases were consistent with that of preoperative,and 8 cases were decreased.1 case received reoperation for secondary intracranial hemorrhage,and another one had cerebrospinal fluid leakage.The results showed that the scores of Karnofsky before reoperation,resection extentand whether they receive radiotherapy and chemotherapy after operation were independent prognostic factors according to univariate analysis and Cox regressionmodel(P<0.05).ConclusionThe reoperation has a significant effect in patientswith recurrent glioblastoma,but the operation indication should be evaluated strictly.Reoperation in combination with chemotherapy and radiation therapy could prolong survival time and improve the quality of life.
Glioblastoma;Recurrent;Reoperation;Prognostic factors
R739.4
B
1673-9701(2015)36-0037-04
2015-10-20)
▲通讯作者
