术前中性粒细胞淋巴细胞比值对非肌层浸润性膀胱癌术后预后评估价值
2015-01-16詹谊
詹 谊
广西柳州市工人医院泌尿外科 545005
术前中性粒细胞淋巴细胞比值对非肌层浸润性膀胱癌术后预后评估价值
詹 谊
广西柳州市工人医院泌尿外科 545005
目的:探讨术前中性粒细胞淋巴细胞比值对非肌层浸润性膀胱癌术后预后评估价值。方法:选择157例行膀胱部分切除或经尿道膀胱肿瘤切除术治疗的患者。测定NLR,术后随访。比较低NLR组与高NLR组的临床特征及1年、3年、5年无复发生存率情况。结果:高NLR组肿瘤分期分布在T3和T4的比例、肿瘤分级在G3的比例、低分化比例、有淋巴结转移比例、肾积水比例、围手术期间输血比例、切缘阳性比例明显高于低NLR组(P<0.05),高NLR组患者3年、5年无复发生存率显著低于低NLR组(P<0.05)。结论:术前监测非肌层浸润性膀胱癌患者NLR值,评估患者机体对肿瘤的免疫状态,评估其术后复发风险,术前采取合理的治疗方案,以改善患者预后。
术前中性粒细胞淋巴细胞 非肌层浸润性膀胱癌 淋巴结
膀胱癌是泌尿系统最常见的恶性肿瘤之一,膀胱肿瘤的治疗主要采用手术切除治疗,但术后肿瘤复发却困扰着广大临床医生。据报道,肿瘤患者术前存在T淋巴细胞减少现象,这提示患者机体存在免疫抑制[1]。术前血中性粒细胞与淋巴细胞比值(NLR)是肺癌、胃癌、直肠癌等患者预后的评估指标[]。但有关NLR对非肌层浸润性膀胱癌患者术后预后影响的报道较少见。本研究对非肌层浸润性膀胱癌术前不同NLR患者无复发生存情况进行分析,旨在探讨NLR在评估非肌层浸润性膀胱癌预后中的临床价值。
1 资料与方法
1.1 临床资料 收集2006年10月-2010年1月在本院泌尿外科行膀胱部分切除或经尿道膀胱肿瘤切除术治疗的患者157例。其中男104例,女53例;年龄25~85岁,平均年龄(63.0±11.0)岁;有吸烟史65例,无吸烟史92例。对象选入标准:(1)均为行膀胱部分切除或经尿道膀胱肿瘤切除术的初治非浸润性膀胱癌患者;(2)术后病理确诊为非肌层浸润性膀胱癌;(3)术前1周血常规正常或术前无感染等影响血常规的因素;(4)随访资料完整。排除标准:(1)具有肿瘤病史、自身免疫性疾病史的患者;(2)合并慢性阻塞性肺病、心衰等影响术后恢复者;(3)术前接受放、化疗者;(4)围手术期间出现严重并发症。
1.2 方法
1.2.1 NLR测定:术前1周进行血常规检查,根据检查结果中的中性粒细胞、淋巴细胞、血小板计数,计算NLR。
1.2.2 术后随访:采用电话、门诊定期复查等方式随访,随访时间间隔一般是在术后第1年每隔3个月复查1次,术后第2年每隔6个月复查1次,术后第3年后每隔12个月复查1次。复查内容包括生化常规、尿常规、腹部CT、胸片及CEA检测。复发患者是依据CT、MRI、B超、胸片及病理检查中有1项或超过1项均可诊断。随访时间截至2015年3月,随访时间为10~70个月,中位时间为39个月。随访时间结束时仍存活及失访时数据作为最后数据进入统计分析。
1.3 统计学处理 统计学软件选用SPSS19.0版本进行数据处理,计数资料采用百分比表示,组间比较采用χ2检验或确切概率法检验,计量资料用(± s)描述,采用Kaplan-Meier法计算生存率,采用Log-rank检验。预后的危险因素采用Logistic多因素回归分析,以P<0.05为差异有统计学意义。
2 结果
2.1 NLR测定结果及最佳截点的确定 157例非肌层浸润性膀胱癌患者外周血中性粒细胞百分比、淋巴细胞百分比均正常。术前NLR平均值为(2.91±1.73)。据ROC曲线,兼顾敏感性和特异性,术前最佳分界点为3.54。将NLR≤3.54患者67例纳入低NLR组;NLR>3.54的患者90例纳入高NLR组。
2.2 低NLR组与高NLR组的临床特征比较情况
低NLR组与高NLR组的年龄、性别、有吸烟史比例无统计学差异(P>0.05),高NLR组肿瘤分期分布在T3和T4的比例、肿瘤分级在G3的比例、低分化比例、有淋巴结转移比例、肾积水比例、围手术期间输血比例及切缘阳性比例明显高于低NLR组(P<0.05),见表1。

表1 低NLR组与高NLR组的临床特征比较情况〔n(%)〕
2.3 两组患者1年、3年、5年无复发生存率情况比较 两组患者1年无复发生存率比较差异无显著性(P>0.05),但高NLR组患者3年、5年无复发生存率显著低于低NLR组(P<0.05)。见表2。
2.4 非肌层浸润性膀胱癌患者术后无复发生存率的危险因素分析 将患者性别、年龄、吸烟史、肿瘤分期、肿瘤分级、分化程度、淋巴结转移、围手术期输血、肾积水、切缘阳性及NLR>3.54作为指标引入Logistic风险模型回归分析提示,肿瘤分期、肿瘤分级、切缘阳性及NLR>3.54是非肌层浸润性膀胱癌患者术后无复发生存的危险因素。见表3。
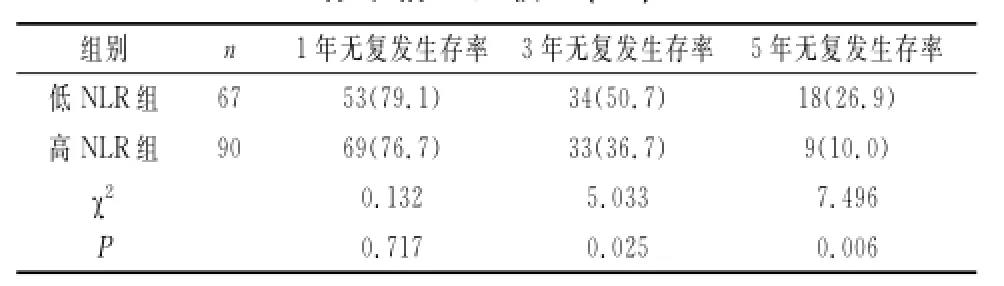
表2 两组患者1年、3年、5年无复发生存率情况比较〔n(%)〕

表3 非肌层浸润性膀胱癌患者术后无复发生存率的危险因素Logistic回归分析
3 讨论
膀胱癌与长期留置尿管、血吸虫感染、慢性泌尿系感染等慢性炎症的持续性刺激有关。研究表明,长期口服非甾体类抗炎药可降低膀胱癌的发生风险。目前,外科手术切除是非肌层浸润性膀胱癌的主要治疗手段,对无淋巴结转移的患者行手术切除治疗,5年生存率可达80%;但对有淋巴结转移的患者,手术切除术后5年生存率不足35%[3]。非肌层浸润性膀胱癌患者的预后与其性别、低蛋白血症、肿瘤分期、肿瘤分级、淋巴结转移等有关[4]。
炎症反应对肿瘤增殖、侵袭和转移具有促进作用[5]。T细胞可诱导肿瘤细胞凋亡而起到抗肿瘤作用[6]。在肿瘤组织中T淋巴细胞的数量较正常组织明显降低[7]。肿瘤病灶出现T淋巴细胞浸润说明机体对肿瘤损伤产生免疫反应。当肿瘤负荷达到一定程度,机体对肿瘤的免疫反应达到极限时,抗原提呈细胞无法识别提呈抗原,导致肿瘤细胞迅速生长和微转移[8],从而影响患者预后。中性粒细胞对T细胞活性有抑制作用,因此削弱了机体的抗肿瘤免疫反应,同时可合成血管内皮生长因子(Vascular endothelial growth factor,VEGF)促进肿瘤新血管形成,为肿瘤细胞的远处转移提供条件。据研究证实,中性粒细胞可通过产生某些炎症介质和细胞活素促进肿瘤细胞生长[9]。Tomita等[10]研究指出,肿瘤患者中性粒细胞数目增多通常表明机体在免疫抑制现象,但是增加的部分中性粒细胞并无功能,因此,中性粒细胞数目增多可能是部分中性粒细胞活性降低刺激机体产生代偿性增加的结果。近期,众多研究发现,NLR对肿瘤患者的机体反应有良好的预测价值[11]。Sharaiha等[12]研究证实,高NLR值的肿瘤患者外周血T淋巴细胞活性明显降低,这可能是肿瘤免疫功能减弱的原因之一。李坚等[13]研究发现,高NLR值肝细胞癌患者的预后较低NLR值患者预后差。据此,认为非肌层浸润性膀胱癌患者术前NLR水平对其术后复发生存率产生不利影响。
本研究利用ROC曲线获得术前NLR最佳截点,其值为3.54,结果发现,术前高NLR患者在肿瘤分期T3以上、肿瘤分级为G3、低分化、有淋巴结转移、肾积水、围手术期间输血、切缘阳性比例明显高于低NLR组;术前高NLR患者的3年、5年无复发生存率明显低于术前低NLR患者(P<0.05),提示术前NLR水平与肿瘤的分期、肿瘤分级、低分化、淋巴结转移有关,高NLR水平患者由于T淋巴细胞数量减少,而中性粒细胞增多,这两者均为肿瘤生长、转移提供条件,从而影响预后,致使其3年、5年无复发生存率降低。本研究对非肌层浸润性膀胱癌复发的风险因素进行Logistic多因素分析发现,NLR>3.54是患者术后复发的独立危险因素。由此推测,对于高NLR患者,术前若能采取措施降低NLR,如提高T细胞活性、降低中性粒细胞数量,对降低膀胱癌术后复发,改善预后具有积极的作用。
综上所述,术前监测非肌层浸润性膀胱癌患者NLR值,评估患者机体对肿瘤的免疫状态,评估其术后复发风险,术前采取合理的治疗方案,以改善患者预后。但本研究也存在不足之处,如手术本身、围手术期的药物使用是否对NLR产生影响未进行研究,故NLR对非肌层浸润性膀胱癌预后的评估价值尚需扩大样本,增加更多的影响因素,验证各因素之间的关系加以证实。
[1]郭存丽,杨秀华,朱文静,等.肝细胞癌患者肿瘤微环境中CD8+T淋巴细胞数量变化及其临床意义〔J〕.肝脏,2012,17(3):66-67.
[2]马清昌,李延江,赵振威,等.中性粒、淋巴细胞及两者比值对肾癌的预后意义〔J〕.现代肿瘤医学,2015,23(2):250-251.
[3]胡森,童占彪,张栋邦,等.消痔灵联合羟喜树碱术后膀胱灌注防治初发非肌层浸润性膀胱癌术后复发的临床疗效〔J〕.中国老年学杂志,2014,34(18):5132-5133.
[4]刘维辉.非肌层浸润性膀胱癌预后因素的研究进展〔J〕.医学综述,2012,18(23):3966-3967.
[5]Sheng KC,Wright MD,Apostolopoulos V.Inflarmmatory mediators hold the key to dendritic cell suppression and tumor progression〔J〕.Current Medicinal Chemistry,2011,18(36):5507-5518.
[6]强光亮,郭永庆.调节性T细胞参与肿瘤免疫的研究进展〔J〕.国际免疫学杂志,2014,37(4):61-62.
[7]Jemal A,Bray F,Center MM.Global cancer statistics〔J〕.CA:A Cancer Journal for Clinicians,2011,61(2):69-90.
[8]郭宁宁,王辉,肖兰凤,等.T细胞过继免疫治疗法在肿瘤疾病治疗中的应用进展〔J〕.广东药学院学报,2011,27(4):442-443.
[9]陈恒琦,赫捷.术前外周血中性粒细胞与淋巴细胞比值在食管鳞状细胞癌预后评估中的价值〔J〕.中华肿瘤杂志,2014,36(4):99-100.
[10]Tomita M,Shimizu T,Ayabe T.Preoperative neutrophil to lymphocyte ratio as a prognostic predictor after curative resection for non-small cell lung cancer〔J〕.Anticancer Research,2011,31(9):2995-2998.
[11]刘海亮,杜晓辉,孙培鸣.术前外周血中性粒细胞淋巴细胞比值在结直肠癌预后评估中的价值〔J〕.中华胃肠外科杂志,2013,16(8):723-726.
[12]Sharaiha RZ,Halazun KJ,Mirza F.Elevated preoperative neutrophil:lymphocyte ratio as a predictor of postoperative disease recurrence in esophageal cancer〔J〕.Annals of Surgical Oncology,2011,18(12):3362-3369.
[13]李坚,潘海燕,蔡潮农,等.术前外周血中性淋巴细胞比值对肝癌患者预后的影响〔J〕.中山大学学报:医学科学版,2012,33(3):405-406.
(编辑羽飞)
Prognostic Postoperative Estimated Value of Ratio of Preoperative NeutrophilLymphocyte for Non Muscle Invasive Bladder Cancer
ZHAN Yi.Urology Surgery Department of Liuzhou Worker’s Hospital,Liuzhou City,Guangxi 545005
Objective:To investigate prognostic postoperative estimated value of ratio of preoperative neutrophillymphocyte for non muscle invasive bladder cancer.Methods:157patients with partial resection of bladder or transurethral resection of bladder tumor treatment were selected.They were determined NLR and postoperative followed-up.Situation of clinical features,1years,3years,5years recurrence free survival rate were compared between low NLR group and high NLR group.Results:Ratio of T3,T4of Tumor staging,ratio of G3of tumor grading,ratio of poorly differentiated,ratio of lymphatic metastasis,ratio of hydronephrosis,ratio of blood transfusion in peri operation period,incisal edge ratio of positive were significantly higher than those of low NLR group(P<0.05),3years,5years recurrence free survival rate of patients in high NLR group were significantly lower than those of low NLR group(P<0.05).Conclusion:Monitoring NLR of non muscle invasive bladder cancer patients before operation,evaluating immune state of the patient’s body for tumor.Evaluating risk of recurrence after operation.Carrying out reasonable treatment scheme before operation,to improve prognosis of patients.
Preoperative neutrophil,Lymphocyte,Non muscle invasive bladder cancer,Lymphonodus
R737.14
A
1001-7585(2015)19-2591-03
2015-06-09
