不同碘营养状况与亚临床甲状腺病的相关性研究
2015-01-11邓云
邓云
玉林市卫生学校附属医院核医学科,广西玉林 537000
不同碘营养状况与亚临床甲状腺病的相关性研究
邓云
玉林市卫生学校附属医院核医学科,广西玉林 537000
目的分析不同碘营养状况与亚临床甲状腺疾病的相关性,以便掌握对该类疾病的临床特点与诊治方法。方法选取该院2011年4月—2012年4月期间于门诊接受健康体检的人群共69例,对其饮食习惯与膳食情况进行问卷调查。根据该地区的碘摄入量设置碘摄入正常范围,采用中位数法将其分为碘足量亚组和碘适量亚组,记录所有人每日碘摄入量与血清中甲状腺激素的水平,采用超声对其甲状腺进行检查,了解其碘营养情况与甲状腺超声改变、亚临床甲状腺疾病的关联。结果碘足量亚组TSH指标为(4.63±1.22)pmol/L,高于碘适量亚组差异有统计学意义(P<0.05);碘足量亚组FT3指标为(4.72±0.89)pmol/L,少于碘适量亚组差异有统计学意义(P<0.05);两组FT4指标差异无统计学意义(P>0.05);碘摄入量足量组平均结节数量为(3.0±1.5)个,甲状腺体积为(21.8±6.8)mL,均显著高于碘摄入量适中组差异有统计学意义(P<.05);碘足量组亚临床加减发生率为12.1%,亚临床甲亢发生率为2.0%,加工正常率为88.5%,均高于碘适量亚组差异有统计学意义(P<0.05)。结论碘的摄入超出正常范围,会抑制甲状腺功能,出现以亚临床甲状腺功能减退为主的功能异常症状,使甲状腺功能减退的患病率明显增加,碘过量时亚临床甲亢的患病危险减少。碘过量是亚临床甲减和临床甲减的独立危险因素。
碘;慢性碘营养;相关性;亚临床甲状腺病
碘元素是合成甲状腺激素重要的原料[1]。碘摄入量不足或过量 都会对人身体带来一定的影响。碘缺乏会导致地方性甲状腺肿、克汀病和甲状腺癌。因此我国早在数十年前就要求食用盐中添加适量的碘元素[2]。碘缺乏病得到了有效的控制。碘过量则会导致碘甲亢、散发性甲状腺肿和自身免疫性甲状腺炎等。所以说碘的摄入量与甲状腺疾病密切相关,碘缺乏或过量都会影响甲状腺的功能。而亚临床甲状腺病发病率高,没有明显症状,容易发生漏诊或误诊,延误治疗时间,导致病情严重甚至恶化[3]。甲状腺功能衰退与大脑萎缩、脑梗塞等疾病有着密切的关系,因此注重甲状腺功能健康,对有效预防心脑血管病变[4],改善患者的生活质量具有十分重要的意义。现分析该院2011年4月—2012年4月的69例体检人群,进行补充不同剂量的碘剂,观察甲状腺疾病发生的特点,研究亚临床甲状腺疾病与碘摄入量的关系,为有效预防甲状腺疾病,科学摄入碘元素提供科学依据。
l资料与方法
1.1 一般资料
选取该院门诊收治的接受健康体检的人群共69例,排除甲状腺过氧化物酶抗体阳性者,测定血清中TSH、FT3水平。确定甲状腺功能正常的健康人群69人为调查对象,年龄为23~65岁不等,平均年龄为(45.45±3.56)岁,其中男性39人,女性30人。排除人群:①饮食习惯与生活习惯没有规律;②碘摄人量无法进行估算;③年龄低于20岁;④没有签署同意书或者对该研究不知情;⑤填写临床资料不完全。
1.2 调查方法
1.2.1 碘摄入评估 根据自制的饮食量表[4]对每日主食、副食和盐摄入量进行估算,调查每日进食数量、进食种类,评估量化每日摄碘量的方法为,碘摄入量=碘含量×每日总摄入量,结合当地碘营养数据,取本地区食盐的碘浓度值作为碘盐的含量。
1.2.2 人群分组 根据本地区的碘摄入量设置碘摄入正常范围,分组按照中位数方法,将入组人群69人分为两组,碘足量亚组33例,患者中男20例,女13例,患者年龄为23~65岁,平均年龄为(47.11±2.03)岁;碘适中亚组有36例,患者中男19例,女17例,患者年龄为24~64岁,平均年龄(43.16±3.45)岁。两组患者对其治疗方案、护理方法等完全知情,患者年龄、病程等资料差异无统计学意义(P>0.05),具有可比性。
1.2.3 影像学检查 进行甲状腺B超检查,诊断标准为:①超声正常是指腺体内部回声正常[5],无甲状腺肿大或者甲状腺结节。②甲状腺多发结节是指体积正常,两个或以上结节。③甲状腺单发结节是指体积正常,单个结节。④结节型甲状腺肿是指甲状腺肿大,有结节。⑤弥漫型甲状腺肿是指甲状腺肿大,无结节。
1.2.4 血清学检查 采集晨起空腹静脉血,保存在-80℃低温冰箱,用化学发光法检测血清游离T4(FT4)、FT3和TSH水平[5-6]。
1.3 统计方法
计量资料的组间比较用非参数检验,用SAS 9.1.3软件分析获取的数据。计量资料采用t检验,并采用均数±标准差(x±s)表示,计数资料采用χ2检验;相关分析Speaman等级相关分析,或者用Pearson相关分析。以P<0.05为差异有统计学意义。
2 结果
2.1 碘营养情况
调查结果不存在碘摄入不足的情况,膳食中碘盐含碘量最高,平均每日碘摄入量为(170.20±5.50)μg/d,在36例碘适中亚组的人群中,平均每日摄碘量为(170±1.55)μg/d,33例碘足量亚组的人群中,平均每日摄碘量为(188±3.45)μg/d。
2.2 碘摄入量对甲状腺疾病影响
通过统计学软件分析知,甲状腺的体积和结节数量与每日摄碘量呈现正相关,血清中TSH、FT3水平与每日摄碘量存在密切联系,差异有统计学意义(P<0.05),见表1。
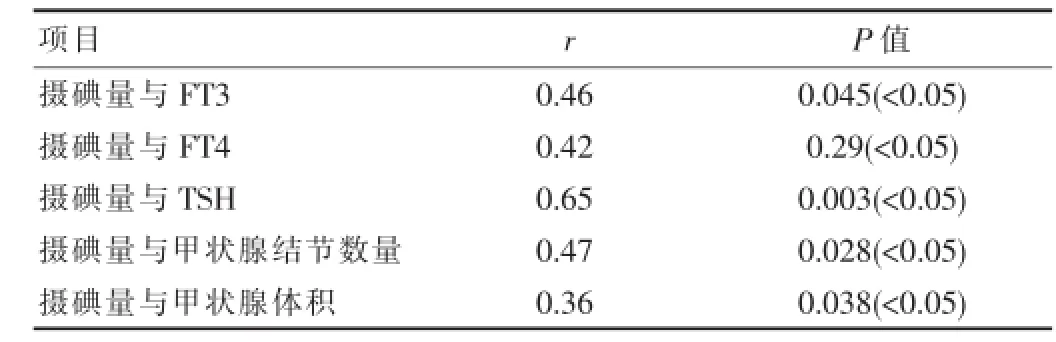
表1 甲状腺疾病与每日摄碘量分析结果
2.3 碘摄入量对血清学指标影响
该次研究中,碘足量亚组TSH指标为(4.63±1.22)pmol/L,高于碘适量亚组差异有统计学意义(P<0.05);碘足量亚组FT3指标为(4.72±0.89)pmol/L,少于碘适量亚组差异有统计学意义(P<0.05);两组FT4指标差异无统计学意义(P>0.05),见表2。
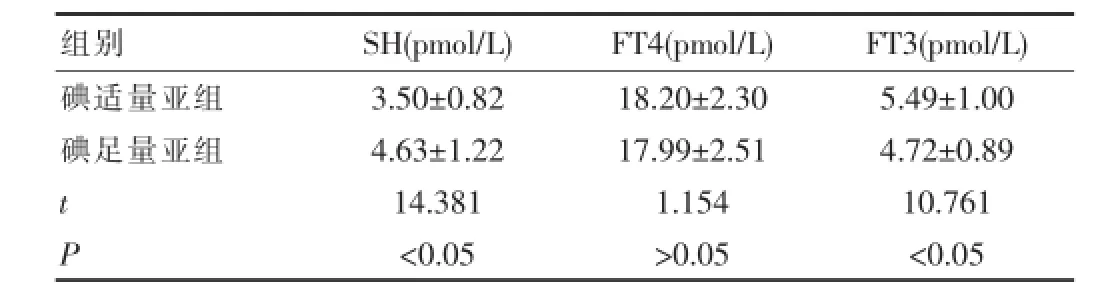
表2 摄碘量与血液中甲状腺激素指标相关性对比(x±s)
2.4 甲状腺体积、结节数量与碘摄入量相关性
该次研究中,碘摄入量足量组平均结节数量为(3.0±1.5)个,甲状腺体积为(21.8±6.8)mL,均显著高于碘摄入量适中组差异有统计学意义(P<0.05)。见表3。

表3 碘摄入量与亚临床甲状腺体积、结节数量相关性对比(x±s)
2.5 亚临床甲状腺疾病与碘摄入量相关性
该次研究中,碘足量组亚临床加减发生率为12.1%,亚临床甲亢发生率为2.0%,加工正常率为88.5%,均高于碘适量亚组差异有统计学意义(P<0.05),见表4。
3 讨论
碘缺乏会导致地方性甲状腺肿和甲状腺癌等疾病,对人类的身体健康和生存质量带来严重影响,但是如果人们日常生活中摄入过多的碘,又会造成甲状腺疾病[7-8]。亚临床甲亢是指血清中促甲状腺激素比正常参考值的下限还要低,而游离正常,没有甲亢体征和症状;而亚临床甲状腺机能减退(SCH)是血清中游离甲状腺激素正常而促甲状腺激素(TSH)增高,发病原因为人体合成或释放甲状腺激素障碍,抑制了TSH的反馈,刺激甲状腺增生肿大,甲状腺激素代偿性释放增加,导致甲状腺功能减退;甲减是由于人体组织中甲状腺激素作用缺乏而出现的一种病理状态[9-10]。亚临床甲减经常伴有血清总胆固醇升高,促使患者明显增加冠状动脉粥样硬化、心肌梗死危险性[11]。根据该地区人群的碘营养正常范围,成人日摄碘量为150~300μg/d,WHO推荐的成人每日摄碘量100~199μg/d。该研究首先获取每日摄碘量,设定该地区碘营养摄取范围为161~241μg/d,按此标准选择碘营养正常的个体作为最终研究样本。结果显示:亚临床甲状腺疾病发生情况与碘营养具有相关性[12],这提示长期慢性碘过量则会引起甲状腺的异常[13]。同时,亚临床甲亢是临床甲亢的危险因素之一,在低碘和适碘地区显著高于高碘地区[14]。研究结果显示,两组甲状腺疾病发生率进行对比,碘足量亚组的亚临床甲亢的平均发病率为3.0%,亚临床甲状腺功能减退的发病率为12.1%,碘摄入量适中组发生甲亢与甲减的概率明显低于碘摄人量足量组差异有统计学意义(P<0.05)。碘摄入量与TSH、FT3、甲状腺体积、甲状腺结节数量存在相关性[15]。对比碘摄入量适中组的TSH水平明显低于碘摄入量足量组,FT3水平明显高于后者差异有统计学意义(P<0.05)。亚临床甲状腺功能减退的发生率差比较差异无统计学意义(P>0.05)。说明造成甲状腺疾病的高危因素是高碘。部分甲状腺疾病患者TSH升高可自行恢复正常[16]。该研究结果表明低碘摄入地区常见甲亢,而高碘摄入地区常见甲减。该人群的亚临床甲减的总发病率为3.8%,而碘足量亚组则高达12.1%。说明在缺碘地区足量碘的摄人即可导致成人临床和亚临床甲减及自身免疫性甲状腺炎的发生增加[17]。因此,无论是低碘摄入还是高碘摄入均为甲状腺疾病的重要危险因素,食用低碘盐尤为重要[18]。
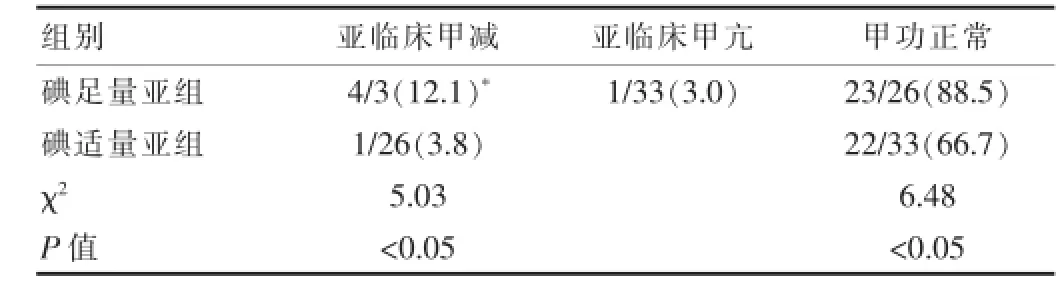
表4两组亚临床甲状腺疾病率比较[n/N(%)]
[1]杨丽芬,陈会欣,李维,等.吉林省农村人群碘营养水平及甲状腺功能调查[J].中华内分泌代谢杂志,2012,28(7):575-577.
[2]张永奎,刘晓光,竺兰玉,等.海岛居民甲状腺疾病和碘营养状况的关系[J].中华内分泌代谢杂志,2011,27(1):103-104.
[3]黄阳梅,徐卫民,邓晶,等.城乡居民碘营养及甲状腺疾病患病情况调查[J].浙江预防医学,2011,12(4):209-211.
[4]许立群.60岁以上老年性甲状腺疾病分析[J].中外医学研究,2012(24):24.
[5]许洁,郑海涛,姜立新.中国碘营养状况与甲状腺疾病的研究进展[J].中国医学工程,2011,10(1):588-589.
[6]张亚婷.亚临床甲状腺机能减退患者血脂、血糖、血尿酸水平变化[J].实用临床医药杂志,2012,16(13):100-104.
[7]王伟,丁爽.甲状腺次全切除术对甲状腺腺瘤的治疗效果[J].中外医学研究,2015,13(1):42-43.
[8]张桂芹,桑仲娜,刘华,等.高碘地区孕妇碘营养状况与新生儿甲状腺功能的调查[J].中华预防医学杂志,2012,46(3):225-227.
[9]崇巍,孙炜,滕卫平.碘摄入量与甲状腺功能障碍关系的多因素分析[J].中国现代医学杂志,2005,15(9):1285-1288.
[10]高建军,马勇,孙纲,等.碘缺乏及碘过量与甲状腺疾病的辩证关系[J].医学与哲学,2012,35(4):39-40.
[11]桑仲娜,张万起,董作亮.不同碘摄人水平与人群甲状腺疾病关系[J].中国公共卫生,2008,24(8):952-954.
[12]陈威,崇巍,单忠艳,等.甲状腺刺激性抗体、碘摄入量与亚临床甲亢发病及预后的关系[J].中国免疫学杂志,2005(21):674-677.
[13]肖美华,李至敏,冯智勇.左旋甲状腺素对亚临床甲减、临床甲减的疗效分析[J].中外医学研究,2013,11(17):109-110.
[14]蔡可英,杨昱,王晓东,等.江苏高碘和适碘地区孕妇甲状腺疾病患病率的调查[J].中华内分泌代谢杂志,2012,28(6):475-479.
[15]金叶珍.甲状腺良性肿瘤切除术后的护理体会[J].中外医学研究,2014,12(10):107.
[16]钟宁,王海琴.碘与亚临床甲状腺功能减退症的关系[J].医学综述,2013,19(2):298-300.
[17]杨历新,米娜,王叶,等.高海拔地区居民碘营养和甲状腺功能状态横断面对比研究[J].中华内分泌代谢杂志,2014,30(6):499-479.
[18]王光荣,何群英.颈部无痕腔镜甲状腺肿瘤切除术的护理配合[J].中外医学研究,2014,12(22):92.
Correlation Analysis Between Iodine Nutrient Status and Subclinical Thyropathy
DENG Yun
Department of Nuclear Medicine,The Affiliated Hospital of Yulin Health School,Yulin,Guangxi,537000 China
ObjectiveTo analyze the correlation between different iodine nutritional status and subclinical thyropathy so as tomaster its clinical characteristics and treatmentmethod.Methods69 outpatientswho took health examination in our hospital between April 2011 and April 2012 were selected and their diet and dietary conditions were surveyed by questionnaires.After setting the normal range of iodine intake according to iodine intake in the region,all of them,by using themedianmethod,were divided into sufficient quantities of iodine subgroups and subgroups appropriate amount subgroups.The record owner daily iodine intake and seruMthyroid hormone level,using ultrasound to check their thyroid,understand their iodine nutritional status and thyroid ultrasound changes associated with subclinical thyroid disease.ResultsIodine sufficient subgroup TSH indicators(4.63±1.22)pmol/L, an appropriate amountof iodine is higher than the subgroup(P<0.05);iodine sufficient subgroup FT3 indicators(4.72±0.89)pmol/ L,less than an appropriate amount of iodine subgroup (P<0.05);FT4 index difference between the two groupswas not significant (P>0.05);the average number of nodules adequate iodine intake group(3.0±1.5)months,thyroid volume(21.8±6.8)ml,were significantly higher thanmoderate iodine intake group (P<0.05);Asufficient amount of iodine group subclinical incidence of 12.1% plus orminus,subclinical hyperthyroidisMincidence of 2.0%,processing the normal rate 88.5%,higher than the right amount of iodine subgroup(P<0.05).ConclusionIodine is taken in the normal range,appear subclinical hypothyroidism.Iodine excess is subclinical JiaJian and clinical JiaJian independent risk factors(P<0.05).Risk of subclinical hyperthyroidisMAglut of iodine,Iodine intake increases inhibit thyroid function,iodine excess are at increased risk for hypothyroidism.
Iodine;Chronic iodine nutrition;Correlation;Subclinical thyropathy
R71
A
1674-0742(2015)06(b)-0018-03
2015-03-16)
邓云(1975.6-),男,广西玉林人,本科,主治医师,主要从事甲状腺疾病研究。
