HR-HPV 联合TCT检测在宫颈病变筛查中的应用
2015-01-09周小培李曼丽
周小培,李曼丽,徐 静,徐 婷,陆 燕
(镇江市妇幼保健院,江苏212001)
HR-HPV 联合TCT检测在宫颈病变筛查中的应用
周小培,李曼丽,徐 静,徐 婷,陆 燕
(镇江市妇幼保健院,江苏212001)
目的评价高危型人乳头瘤病毒(HR-HPV)检测联合薄层液基细胞学(TCT)检查在宫颈病变筛查中的应用效果。方法对2012年1月至2013年1月在该院活检结果大于或等于子宫颈上皮内瘤样病变1级的328例阳性患者,采用HR-HPV联合TCT检测,以阴道镜下活检的病理结果为确诊标准,比较2种方法联合检测在宫颈病变筛查中的意义。结果328例患者中,TCT检测细胞学异常[≥无明确诊断意义的非典型鳞状上皮细胞(ASC-US)]诊断阳性率为59.45%(195/328),与病理诊断结果比较,差异有统计学意义(χ2=49.96,P<0.01)。HR-HPV检测阳性率为76.83%(252/328),与病理诊断结果比较,差异无统计学意义(χ2=3.37,P>0.05)。328例患者中HR-HPV联合TCT检测结果阳性122例,阳性率为37.20%,结果阴性仅3例。2种方法联合检测阳性率与TCT单项检查比较,差异有统计学意义(χ2=32.53,P<0.05);与HR-HPV单项检测比较,差异有统计学意义(χ2=105.12,P<0.05)。结论HR-HPV检测的准确率高于TCT检测。二者联合使用,能明显提高检出率和筛查效率。对于二者均阴性者,可以基本排除宫颈病变。二者与阴道镜下多点活检术结合可提高宫颈病变诊断的准确性。
乳头状瘤病毒科; 活组织检查; 宫颈上皮内瘤样病变; 宫颈疾病/诊断; 宫颈肿瘤/诊断; 薄层液基细胞学
宫颈癌一直是危害妇女健康最常见的恶性肿瘤之一[1]。大量研究表明,宫颈癌是目前为止唯一可通过医学干预使发病率和病死率下降的人类恶性肿瘤[2]。宫颈病变发展成宫颈癌一般为10年左右,早期宫颈癌是可以治愈的,且并非宫颈癌前病变就一定发展成为癌,子宫颈上皮内瘤样病变(CIN)可以进一步发展成癌,也可能恢复正常[3]。所以,宫颈癌前病变的早诊断、早治疗就变得尤为重要[4]。薄层液基细胞学(TCT)和高危型人乳头瘤病毒(HR-HPV)检测是2种常用的筛查宫颈癌的技术[5-6]。因2种方法采用的技术原理不同,临床应用各有其特点,怎样评价这2种技术在宫颈癌中的应用价值,以及怎样正确应用一直是临床工作者比较关注的问题[7-8]。本研究通过采用联合TCT和HR-HPV技术进行检测,探讨其在宫颈病变筛查中的作用。
1 资料与方法
1.1 一般资料 选择2012年1月至2013年1月来本院宫颈门诊进行宫颈活检的患者1 572例,对其中活检结果为CIN1的328例患者(经HR-HPV、TCT检查,其中1项结果阳性或者2项结果均阳性者)进行研究。纳入条件:无宫颈手术史、子宫切除史、盆腔放疗史,目前非妊娠期及哺乳期。328例患者年龄20~79岁,平均(36±7)岁;孕次0~7次,平均(3±1)次;产次0~3次,平均(2±1)次。其中有白带增多、性交后出血或阴道异常出血等症状168例(51.22%),以体检为目的160例(48.78%)。不同程度宫颈糜烂238例(72.56%)。
1.2 方法
1.2.1 TCT检测 用特制的宫颈细胞采集刷收集宫颈口、宫颈管的脱落细胞,将宫颈脱落细胞样本放进装有细胞保存液的Thinprep瓶内进行保存,采用TCT进行检测。细胞学诊断采用液基薄层细胞检测(TBS分类法),包括正常(无病变)或炎症、非典型鳞状细胞[ASC,包括不能明确诊断意义的非典型鳞状上皮细胞(ASC-US)和不除外高度鳞状上皮内病变的非典型鳞状上皮细胞(ASC-H)]、低度鳞状上皮内病变(LSIL)、高度鳞状上皮内病变(HSIL)和鳞状细胞癌(SCC)。
1.2.2 HR-HPV检测 采用第2代杂交捕获试验(HC-2)对HR-HPV-DNA进行分型检测,运用美国Digene公司的HC-2采样专用宫颈刷在颈管内旋转5圈后,将刷子置于样本收集管内,4℃下保存,2周内检测,由专业医生进行检测并分析,检测目前已知的16种致癌型HRHPV-DNA(即16、18、31、33、35、39、45、51、52、53、56、58、59、66、68、CP 8304),以标本HR-HPV-DNA 1.0 ng/L为阳性标准。
1.2.3 阴道镜下病理组织学检查 对TCT和HR-HPV检测结果中1项或2项均为阳性者,采用SLC-2000型数码电子阴道镜进行检查,先在宫颈涂5%醋酸进行观察后,再涂2%碘溶液进行观察,最后在可疑病变部位取活检。未发现明显病灶或图像不满意,行宫颈管搔刮术,取宫颈的3、6、9、12钟点处4块组织送病检。结果分为宫颈慢性炎症、CIN1、CIN2、CIN3(包括高度非典型增生、原位癌)和浸润癌(CA)。以阴道镜下病理组织学检查结果为“金标准”,将TCT、HR-HPV检测结果与其进行比较。
1.3 统计学处理 应用SPSS17.0统计软件进行数据分析,计数资料以率或构成比表示,采用χ2检验;计量资料以±s表示,采用t检验。P<0.05为差异有统计学意义。
2 结 果
2.1 328例患者TCT检测结果及其与病理诊断结果比较 328例患者中,TCT检测结果为阴性,即无宫颈上皮内病变仅有炎症133例(40.55%);结果为阳性195例(59.45%),包括ASC-US 117例(35.67%),LSIL 24例(7.32%),HSIL 52例(15.85%),SCC 2例(0.61%)。TCT检测阳性率与病理诊断结果比较,差异有统计学意义(χ2=49.96,P<0.01)。见表1。

表1 328例患者TCT检测结果及其与病理诊断结果比较[n(%)]
2.2 328例患者HR-HPV检测结果及其与病理诊断结果比较 328例患者中HR-HPV检测阳性252例,阳性率为76.83%,其中活检结果为CIN1的130例(79.75%);CIN2~3的117例(75.00%);CA5例(55.56%)。HR-HPV检测阳性率与病理诊断结果比较,差异无统计学意义(χ2= 3.37,P>0.05)。见表2。
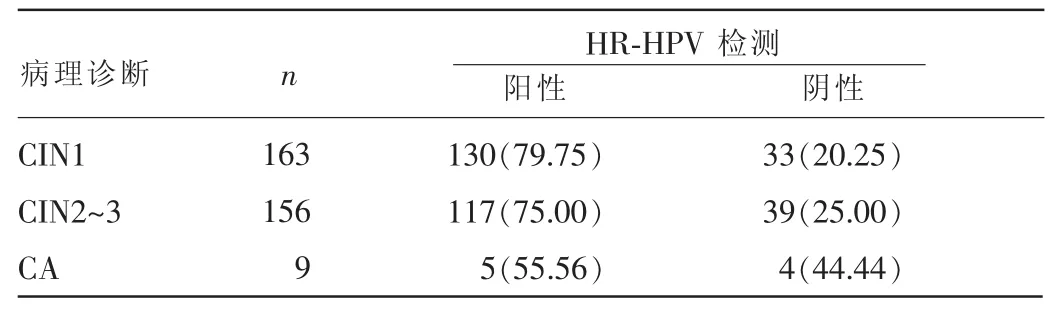
表2 328例患者HR-HPV检测结果及其与病理诊断结果比较[n(%)]
2.3 328例患者HR-HPV联合TCT检测与单项检测结果及病理诊断结果比较 HR-HPV与TCT检测结果同为阳性122例,阳性率为37.20%,与TCT检测结果(59.45%)比较,差异有统计学意义(χ2=32.53,P<0.05);与HR-HPV检测结果(76.83%)比较,差异有统计学意义(χ2=105.12,P<0.05)。同为阳性者中被病理诊断为CIN1 46例,一致率为28.22%;CIN2~3 72例,一致率为46.15%;CA 4例,一致率为44.44%。同为阴性者13例中被病理诊断为CIN1、CIN2~3、CA各仅为1例。见表3。

表3 328例患者HR-HPV联合TCT检测与病理诊断学比较[n(%)]
2.4 HR-HPV与TCT检测结果比较 TCT检测结果为ASC-US者HR-HPV阳性77例(65.81%),结果为LSIL者HR-HPV阳性19例(79.17%),结果为HSIL者HRHPV阳性26例(50.00%),结果为SCC者HR-HPV阳性0例(0);同为阴性仅3例(0.91%)。HR-HPV检测阳性率(76.83%)与TCT检测(59.45%)比较,差异有统计学意义(χ2=77.19,P<0.05)。见表4。
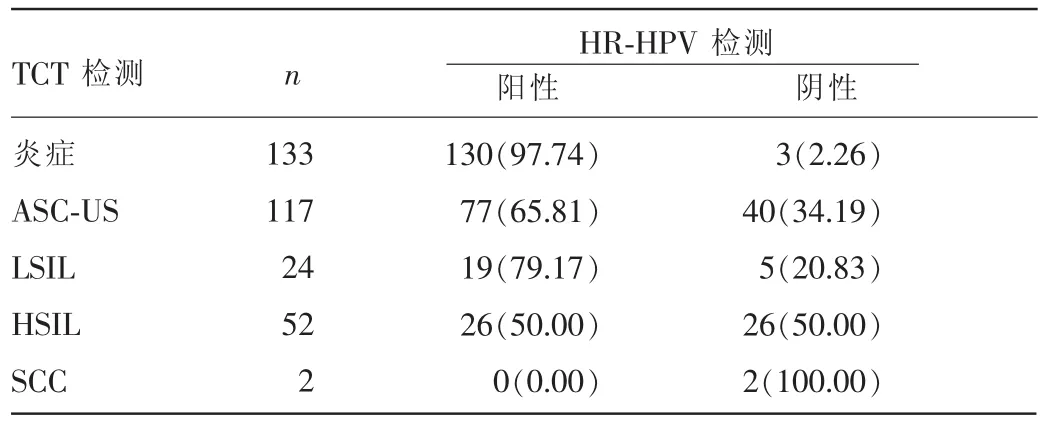
表4 HR-HPV与TCT检测结果比较[n(%)]
3 讨 论
3.1 HR-HPV分型检测在宫颈病变筛查中的意义目前,大量证据表明,HPV感染是宫颈癌发生的主要原因。超过99%的宫颈癌患者有HPV感染[9]。HR-HPV检测是宫颈癌的病因检测,能够将具有宫颈癌高危因素的妇女筛选出来。本研究结果显示,328例病理诊断结果为CIN1级及以上的患者中,HR-HPV检测阳性率高达76.83%。TCT检测诊断为炎症的133例患者中,有130例HR-HPV检测阳性,可见TCT检测的假阴性率很高,HR-HPV检测则明显符合率较高。高度病变才是细胞学筛查的重点,细胞的轻度异常改变即诊断为ASC,可能是与炎性反应或刺激、宫内节育器及标本采集固定染色不好有关的一种良性反应性改变,也可能是有潜在的癌前病变甚至宫颈癌。本研究中经TCT检测诊断为ASCUS的117例患者中,HR-HPV阳性率为65.81%。有研究表明,HR-HPV检测对发现ASC-US妇女的CIN3及宫颈癌有更高的敏感度和特异度,并可降低漏诊率[10]。所以TCT检测结果为ASC-US患者,进一步行HR-HPV检测,如阳性,再进一步行阴道镜检查并进行病理活检诊断,如阴性,可根据具体情况进行随诊等,有助于减少过度的活检,并能提高宫颈病变的检出率。因此有学者将高HR-HPV检测结果作为ASC-US危险程度的判定指标[11]。
3.2 TCT检测在宫颈病变筛查中的意义 本研究中TCT诊断阳性率为59.45%(195/328),与病理诊断结果比较,差异有统计学意义(χ2=49.96,P<0.01)。常规巴氏涂片法弊病较多,如假阴性率高,涂片质量差,异常细胞被大量黏液、血液或炎症细胞及上皮细胞遮盖等。TCT检测增加了样本的数量,提高了阳性的检测率,并减少需要重复做巴氏测试的次数。此方法使对宫颈刮片的异常细胞检出率提高了13%,对LSIL以上病变提高65%,明显降低宫颈癌筛查的假阴性率[12]。但从本研究结果可见,TCT检测结果阳性率仅为59.45%,因此在筛查中单独使用TCT检测是不可靠的。
3.3 HR-HPV、TCT单项检测以及联合检测用于宫颈病变中的意义 宫颈病变,尤其是低级别的病变,有一定的自愈性,在无任何外界干预的情况下,有60%~65%的病变可自行消退,20%的病变保持不变,15%的病变进展。由于不能较准确地对进展患者进行预测,临床上对大部分确诊为CIN1的患者进行了手术处理,导致了不必要的治疗[13]。TCT和HR-HPV单项检测虽在宫颈病变筛查中起着重要作用,但仍有其不足之处。TCT存在过度诊断和漏诊问题。HR-HPV检测结果阳性仅说明有病毒感染,由于多数病毒可被机体自动清除,长期持续感染才有可能致病。TCT联合HR-HPV检测可提高筛查的敏感性及阴性预测值,减少假阳性和漏诊率[14]。本研究结果显示,TCT检测、HR-HPV检测、2种方法联合检测与病理诊断的阳性符合率分别为59.45%、76.83%、37.20%。TCT与HR-HPV联合检测阳性率与TCT单项检测比较,差异有统计学意义(χ2=32.53,P<0.01);与HR-HPV单项检测比较,差异有统计学意义(χ2=105.12,P<0.01)。说明联合检测较单项检测有意义,且对高级别的宫颈病变检出率更高,联合检测阳性预测值低。病理诊断为阳性(≥CIN1)的328例患者中,HR-HPV联合TCT检测同为阴性者仅3例,这也证实了联合检测的阴性预测值较高。在临床工作中,还是应将TCT检测、HR-HPV检测与活检病理诊断结合起来,并以病理诊断作为最终诊断标准。因此,在宫颈癌的筛查中,对高危人群进行HPV的分型检测,预测宫颈病变的发展趋势,预防宫颈癌前期病变及癌的发生发展,并用HR-HPV检测结果指导TCT阳性患者进行分流,帮助减少阴道镜活检率,避免患者生理损伤,对减轻患者的经济和心理压力具有重要的临床价值。
[1]Mayrand MH,Duarte-Franco E,Rodrigues I,et al.Human papillomavirus DNA versus Papanicolaou screening tests for cervical cancer[J].N Engl J Med,2007,357(16):1579-1588.
[2]Gold MA,Thomas MA,Huh WK,et al.High-risk humanpapillomavirus detection in women with low-grade squamouslesions or higher-grade cytology using the cervista HPV HR test[J].J Low Genit Tract Dis,2013,17(1):51-57.
[3]Solomides CC,Bibbo M,Wang ZX.Assessment of fine needleaspiration specimen adequacy for high-risk HPV detectionand genotyping in oropharyngeal squamous cell carcinoma[J].Acta Cytologica,2012,56(2):196-198.
[4]钱敏,尤志学.HPV L1壳蛋白检测在宫颈病变诊治中应用的进展[J].江苏医药,2012,38(13):1579-1582.
[5]盛清,程柯,洪颖,等.HPV L1壳蛋白在诊断宫颈上皮内瘤变及预测其转归中的临床价值[J].中华临床医师杂志,2013,7(3):77-80.
[6]晋阳秋,魏鑫,彭丽娜.人乳头状瘤病毒及单纯疱疹病毒Ⅱ型感染与宫颈疾病的相关性研究[J].中华医院感染学杂志,2014,24(16):3904-3906.
[7]姚芳芳,吴丹,尤志学.高级别宫颈上皮内病变诊治进展[J].江苏医药,2013,39(5):579-582.
[8]周斌,左新华,傅新文.高危型人乳头状瘤病毒16,18型DNA检测在宫颈病变筛查中的应用价值[J].检验医学,2012,27(5):393-395.
[9]马会,舒丽莎.Cervista HPV HR检测在宫颈病变筛查中的研究进展[J].中国妇幼保健,2014,29(4):641-644.
[10]郑专,冯佳丽.2011年-2012年绍兴市880例适龄妇女宫颈人乳头瘤病毒感染与宫颈病变关系的研究[J].中国卫生检验杂志,2013,23(9):2125-2126.
[11]秦广益,陶敏芳.人乳头状瘤病毒感染及整合状态与子宫颈病变的关系[J].上海交通大学学报:医学版,2014,34(6):825-829.
[12]沈谷群,高冬梅,张国庆.高危型HPV负荷量与宫颈病变相关性及随访研究[J].中国妇幼保健,2014,29(22):3559-3562.
[13]卞义华,孙丽华.570例高危型HPV-DNA检测阳性妇女宫颈情况回顾性分析[J].中国妇幼保健,2014,29(1):53-55.
[14]张丽娜,周蓓蓓,张玢,等.HR-HPV检测与细胞学联合检查在宫颈病变筛查中的应用[J].中国现代医学杂志,2011,21(14):1665-1669.
Application of HR-HPV combined with TCT in cervical lesion screening
Zhou Xiaopei,Li Manli,Xujing,Xu Ting,Lu Yan
(Zhenjiang Women and Children Care Hospital,Jiangsu 212001,China)
ObjectiveTo assess the application effect of high-risk human papillomavirus(HR-HPV)and TCT test in cervical lesion screening.MethodsFrom January 2012 to January 2013,a total of 328 positive female patients biopsied under the colposcope and diagnosed(≥CINI)were detected by HR-HPV and TCT.The diagnostic criteria refered to the pathological findings of biopsy under colposcopy.and then it was analyzed the effect in cervical lesion screening for the above detecting method.ResultsIn the 328 patients,the positive rate of TCT abnomity diagnosed to be 59.45%(195/328)[no less than ASC-US without clear diagnosis].Compared to the pathological diagnosis results,it had statistical significance in difference(χ2=49.96,P<0.01). The positive rate of HR-HPV test was 76.83%(252/328),which was compared to the pathological diagnosis results,it had no statistical significance(χ2=3.37,P>0.05).It was found 122 positive and 3 negative cases by HR-HPV combined with TCT with the positive rate being 37.20%.The joint detection had statistical significance compared to either TCT or HR-HPV(χ2=32.53,105.12,P<0.05).ConclusionThe accuracy rate of single HR-HPV test was higher than single TCT test.The combination of HR-HPV test and TCT test may increase significantly detection rate and screening efficiency.Referred to the negative by the above-mentioned two methods,it may be deemed as out of sickness.The combination of HR-HPV and TCT combined with multi-point biopsy under the colposcope may help the diagnosis of cervical lesion.
Papillomaviridae; Biopsy; Cervical Intraepithelial Neoplasia; Uterine Cervical Diseases/diagnosis;Uterine Cervical Neoplasms/diagnosis; ThinPrep cytology test
10.3969/j.issn.1009-5519.2015.06.009
:A
:1009-5519(2015)06-0823-03
2014-10-30)
周小培(1979-),女,江苏如皋人,主治医师,主要从事妇女保健工作;E-mail:275673733@qq.com。
