卡马西平相关性药疹文献分析
2015-01-08湖南省马王堆医院药剂科长沙410016
黄 琪 (湖南省马王堆医院药剂科,长沙 410016)
卡马西平是治疗癫痫与外周神经痛的一线药物,亦可用于治疗神经原性尿崩症、躁狂抑郁症、心律失常等,临床应用广泛。近年来,关于卡马西平致不良反应的报道屡见不鲜,以药疹最为常见,其中不乏误诊病例[1-2]。本文通过检索文献,对55 例卡马西平相关性药疹进行统计分析,旨在探讨卡马西平致药疹的一般规律及特点,为临床鉴别诊断提供依据。
1 资料与方法
1.1 一般资料
检索中国期刊全文数据库(CNKI),并查阅原文献,对2000 年1 月—2013 年12 月国内公开发行的医药期刊上有关卡马西平致药疹的个案病例进行统计,经剔除同一病例不同期刊重复报道、临床分析及综述性文献后,查阅到相关文献49 篇,共计55 例患者。
1.2 方法
采用回顾性研究方法,对55 例卡马西平相关性药疹患者,按年龄、性别、既往过敏史、原患疾病、给药方法和剂量、皮疹出现的时间及特点、合并症累及器官和(或)系统及转归等进行统计分析。
2 结果
2.1 不同年龄段患者的年龄分布
55 例患者中,男性26 例(占47.27%),女性29 例(占52.73%),男女比例接近;在各年龄段均有分布,其中,年龄最小为5 岁,最大为82 岁,见表1[2-3]。
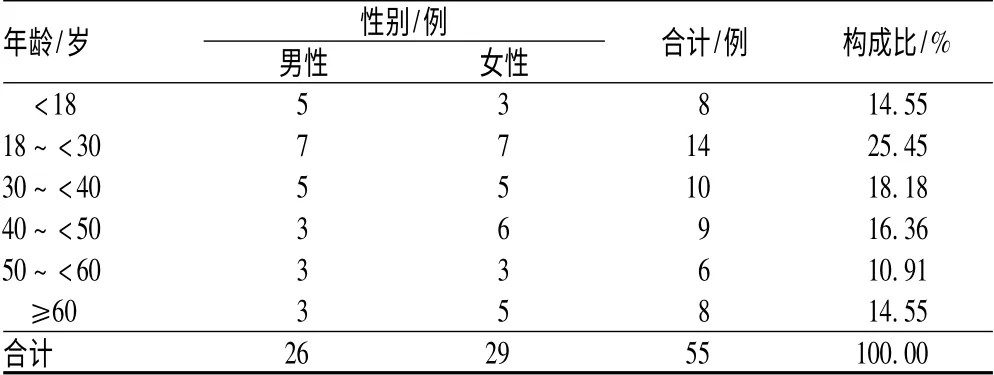
表1 不同年龄段卡马西平相关性药疹患者的年龄分布Tab 1 Distribution of gender on different age of carbamazepine-induced drug eruption patients
2.2 患者的原患疾病、过敏史
55 例患者的原发疾病包括癫痫26 例、精神疾病5 例、带状疱疹神经痛4 例、三叉神经痛及神经性头痛13 例、脑萎缩2 例、肌肉神经病变5 例;既往有药物过敏史者7 例(2 例对青霉素和(或)磺胺类药过敏、4 例对卡马西平过敏、1 例对氯丙嗪过敏),注明无过敏者13 例,其余35 例不详。
2.3 卡马西平的剂型及用药情况
55 例患者中,仅1 例为皮下埋置,其余均为口服制剂。卡马西平起始剂量100 ~900 mg/d,其中,100 mg/d 者1 例,150 mg/d 者1 例,200 mg/d 者7 例,250 mg/d 者1 例,300 mg/d者32 例,400 mg/d 者3 例,600 mg/d 者9 例,900 mg/d 者1 例,1 例不详;5 例在治疗过程中增加了剂量。联合用药方面,46 例未提及;9 例提及联合用药的患者中,同时口服糖皮质激素者3 例(分别为甲泼尼龙4 mg/d、泼尼松龙30 mg/d、地塞米松5 mg/d 各1 例),合用依那普利1 例、丙戊酸钠2 例、托吡酯片1 例、拉莫三嗪1 例、氯丙嗪1 例。
2.4 卡马西平相关性药疹出现的时间分布
53 例药疹均发生于用药过程中,最短为用药后4 h(该患者7 年前曾出现过类似症状),最长为连续用药2 个月后,见表2[4-5]。非重症药疹与重症药疹的潜伏期分布,经秩和检验,Z值为1.952(P>0.05),差异无统计学意义。
2.5 卡马西平相关性药疹累及器官和(或)系统及临床表现
55 例患者中,8 例为非重症药疹(占14.55%),47 例为重症药疹(占85.45%);其中,重症多形性红斑16 例,大疱性表皮性松解症22 例,剥脱性皮炎2 例,重症过敏性皮炎8 例。38 例(占69.09%)重症药疹患者合并有其他系统损害,累及神经系统、消化系统、呼吸系统、血液系统、泌尿系统等,见表3。
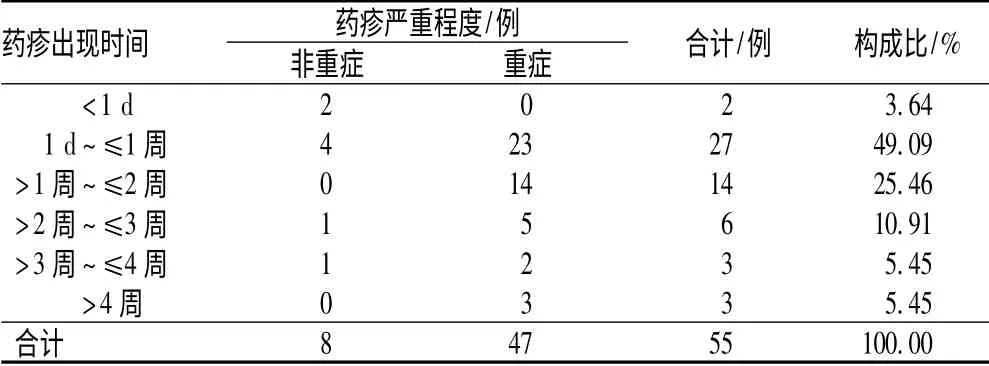
表2 卡马西平相关性药疹出现的时间分布Tab 2 Time distribution of carbamazepine-induced drug eruption

表3 卡马西平相关性药疹合并症累及器官和(或)系统及临床表现Tab 3 Organs and(or)systems involved in carbamazepineinduced drug eruption complications
2.6 卡马西平相关性药疹的治疗与预后
55 例患者中,27 例在药疹发生当日停药,13 例在药疹发生后次日停药,11 例在药疹发生后第3 d 及以后停药,4 例停药时间不详,最长为药疹发生后1 个月停药[5]。首发症状为皮疹的病例较易鉴别,大多能及时停药;首发症状为发热、嗜睡、结膜充血等的病例早期不易鉴别,在出现明显皮疹后才确诊停药,见表4。经过糖皮质激素(地塞米松、甲泼尼龙)、抗组胺(异丙嗪、苯海拉明、氯苯那敏、依匹斯汀等)、丙种球蛋白、酌情使用抗菌药物及对症支持治疗,34 例在停药初治后皮疹仍有进展,最终50 例患者痊愈或好转出院,1 例放弃治疗,2 例转院治疗,2 例死亡,死亡原因为中毒性肝炎及多器官功能衰竭。患者平均住院时间16.24 d;治愈或好转患者中,24 h 内停药患者平均住院时间14.04 d,24 ~48 h 停药患者平均住院时间16.38 d,>48 h 停药患者平均住院时间21.27 d。

表4 卡马西平相关性药疹不同首发症状患者的停药时间分布Tab 4 Distribution of withdrawal time on different first symptom of carbamazepine-induced drug eruption patients
3 讨论
3.1 卡马西平相关性药疹的发生机制
卡马西平相关性药疹的发生机制复杂,有研究结果显示,史-约综合征(Stevens-Johnson 综合征)/中毒性表皮坏死松解症和药物超敏反应综合征是T 细胞介导的免疫调节性疾病,在卡马西平超敏反应的患者血液中也发现特异性激活增殖的T 细胞,故认为卡马西平相关性药疹是一种T 细胞介导的迟发型超敏反应[6]。卡马西平导致的重症药疹受遗传等多因素影响,与人类白细胞抗原存在关联性[7]。
3.2 卡马西平相关性药疹与患者性别、年龄、原患疾病的关系
由表1 可见,卡马西平相关性药疹的发生率方面,男性与女性患者之间的差异无统计学意义。从年龄分布来看,各个年龄组均有发生,且比例接近、分布比较均匀。周珏倩等[8]的研究结果显示,患者的性别、年龄、癫痫等原发疾病情况、既往过敏史等,与卡马西平致药疹的严重程度无明显相关性,但并未说明是否与卡马西平相关性药疹的发生率有关。陈泽莲等[9]的研究结果显示,儿童因其自身免疫功能低下、各器官和(或)系统发育还不成熟等,不良反应发生率较高,提示儿童需慎用卡马西平。55例卡马西平相关性药疹患者中,原发疾病以癫痫居多,占49.09%,可能与卡马西平为癫痫一线用药、使用频率高有关。
3.3 卡马西平相关性药疹与既往过敏史关系
4 例有卡马西平过敏史的患者中,1 例为非重症药疹,其他3 例均为重症药疹,且有1 例重症药疹患者死亡,说明有卡马西平过敏史者服药后可再发。55 例患者中,63.64%的患者未注明是否有过敏史,说明医护人员可能没有充分重视患者过敏史。建议在临床使用卡马西平前应仔细询问患者的过敏史,尤其是有卡马西平过敏史者应终身禁用。
3.4 卡马西平相关性药疹与药物剂型、给药方案的关系
卡马西平的常用剂型为口服制剂,口服剂型导致药疹的报道多见,仅1 例为皮下埋置,由于样本量太少,无法确定药疹发生率与剂型的关系。卡马西平推荐起始剂量为200 ~400 mg/d,有10 例患者起始剂量超过400 mg/d,均为重症药疹,表明卡马西平的起始剂量与药疹的发生相关,起始剂量大易造成重症药疹[8]。临床医师应注意给药时应从小剂量开始,缓慢加量。卡马西平稳态血药浓度的个体差异大,经肝药酶CYP3A4、CYP2C8 代谢,受到卡马西平自身诱导或被其他酶诱导剂诱导而产生药物相互作用,联合用药的种类越多,不良反应的发生率越高[9]。因此,卡马西平应尽可能单用,必需与其他药物合用时,应注意药物的相互作用。值得注意的是,有3 例患者同时口服糖皮质激素,说明小剂量糖皮质激素并不能防止过敏反应的发生,但治疗时增大糖皮质激素给药剂量仍然有效。
3.5 卡马西平相关性药疹与发生时间的关系
卡马西平相关性药疹的潜伏期最短为4 小时,最长为2 个月,非重症药疹与重症药疹潜伏期分布的差异无统计学意义,不能说明潜伏期长短对药疹的严重程度有影响,但不排除非重症药疹案例数量较少对此结果的影响。78.19%的患者在服药后2 周内出现药疹,医师应叮嘱患者在服药过程中观察皮肤黏膜反应,尤其是在开始用药后的2 周内,一旦出现皮肤黏膜异常,应立即停药并就诊。50.91%的患者在不良反应发生当日未停药,其原因可能是患者及医护人员对卡马西平不良反应的认知不够,尤其是重症药疹包括重症多形性红斑、大疱性表皮性松解症、剥脱性皮炎等均可出现高热、咽痛等起始症状,容易被误诊为上呼吸道感染而延误治疗。提示服用卡马西平期间,对突然发热的患者应尤为注意。61.82%的患者在停药后,皮疹仍有继续加重的趋势,可能与卡马西平半衰期长、存在肝肠循环,导致药物在体内蓄积有关[10]。但24 h内停药患者的平均住院时间,明显短于48 h 以后停药的患者,说明早期停药可以缩短治疗疗程,促进皮疹痊愈[11]。
3.6 卡马西平相关性药疹的主要临床表现与原因
14.55%的患者为非重症药疹,主要表现为黏膜水肿及皮肤水泡样丘疹,受损面积较小,未融合成片,可伴有发热。85.45%的患者为重症药疹,主要表现为重症多形性红斑、剥脱性皮炎、重症过敏性皮炎、大疱性表皮性松解症;其中,大疱表皮松解型为最严重的类型,重症多形性红斑未得到控制可向大疱表皮松解型发展;合并症以发热、肝肾损害最多见,未发现有急性过敏性休克表现,存在一定时间的潜伏期,考虑为机体对药物的迟发性超敏反应、抗原抗体反应、类过敏反应。
综上所述,临床医师使用卡马西平前,应详细询问患者过敏史,有卡马西平过敏史者禁忌使用,过敏体质者慎用。在使用卡马西平的过程中,应对卡马西平的不良反应有充分的了解,以便在出现可疑的不良反应时,能及时辨别、及时停药、及时治疗。对于已发生系统损害的患者,更应积极治疗,着重维持其器官功能,以改善预后。
[1] 李燕,赵生芳,段金菊,等.128 例口服卡马西平导致不良反应文献分析[J].中华妇幼临床医学杂志:电子版,2012,8(3):295-297.
[2] 王溪涛,班锦想,王喜彬,等. 卡马西平致重症多形红斑型药疹1 例[J].中国麻风皮肤病杂志,2008,24(5):395.
[3] 张海霞,计成.卡马西平致重症多形红斑型药疹1 例[J]. 药学与临床研究,2012,20(2):165.
[4] 赵津京,王凯.卡马西平致龟头重症糜烂型药疹二例[J]. 中华临床医师杂志:电子版,2010,4(6):896-897.
[5] 吕新兵,徐庆丽. 卡马西平致重症药疹合并中毒性肝炎1 例[J].陕西医学杂志,2004,33(2):191.
[6] 朱旭,何晓静,肇丽梅.卡马西平严重皮肤不良反应发病机制的研究进展[J].中国药学杂志,2012,47(18):1462-1464.
[7] 王倩,周珏倩,周列民,等.中国大陆汉族人卡马西平过敏性药疹与HLA-B*1502 的关联性分析[J]. 中山大学学报:医学科学版,2010,31(6):828-832.
[8] 周珏倩,潘军利,陈树达,等.卡马西平重症药疹危险因素的临床分析[J].药物不良反应杂志,2008,10(3):158-162.
[9] 陈泽莲,吴逢波,唐尧,等.卡马西平不良反应的临床特征及相关因素分析[J].中国药房,2007,18(11):864-866.
[10] 唐哲,文爱东,吴寅,等. HPLC 法测定人唾液中卡马西平浓度及其药代动力学[J].第四军医大学学报,2003,24(20):1899-1901.
[11] 曹育春,陈岚,李慎秋,等.卡马西平引起药疹的特征分析[J].医药导报,2007,26(12):1512-1514.
