经产妇足月引产后剖宫产的潜在风险因素的研究
2015-01-04潘瑞芹康秀花张玉贵
潘瑞芹,康秀花*,张玉贵*
(菏泽市妇幼保健计划生育服务中心,山东菏泽274031;*附属菏泽市立医院)
经产妇足月引产后剖宫产的潜在风险因素的研究
潘瑞芹,康秀花*,张玉贵*
(菏泽市妇幼保健计划生育服务中心,山东菏泽274031;*附属菏泽市立医院)
目的探讨经产妇足月引产后剖宫产的风险因素。方法经产妇足月引产后剖宫产80例。对其潜在风险因素进行研究。对照组选取同期经产妇足月引产成功者160例。所获数据采用逻辑回归分析进行优势比、95%的可信区间。结果早产史(优势比(OR)5.3(95%CI1.1~25)),母亲身高(OR 0.87(95%CI 0.80~0.95)),引产前宫颈的扩张(OR 0.43(95%CI0.19~0.98))与引产失败后剖宫产密切相关。结论引产后剖宫产率与早产史、孕妇身高及引产前宫颈扩张度有关。
经产妇;妊娠;引产;剖宫产;风险因素
孕妇需要剖宫产时,这个过程不仅有手术上有风险,同时也增加了以后妊娠疾病的风险。因此,了解与经产妇引产后进行剖宫产有关的因素是非常必要的。为此,我们对经产妇足月引产成功者和转剖宫产者进行风险评估比较,现报道如下。
1 临床资料
1.1 一般资料同期经产妇引产者2 548例,其中剖宫产80例,占3.14%。将80例剖宫产者与160例引产成功者进行风险评估对比。所有参与风险评估的240例均为单胎头位,排除严重的合并症和用药、引产禁忌证。年龄23~35岁,平均26.4岁,孕周37~41周。经产妇为一次以上经阴分娩者,引产失败后转为剖宫产者。
1.2 方法引产前均给予监测胎心和宫缩情况,进行Bishop评分。宫颈未成熟的患者(宫颈评分<6分),阴道后穹窿部给予欣普贝生1枚(前列腺素制剂,规格为10mg),卧床休息60min左右。对宫颈评分≥6分,给予催产素2.5 U加入5%葡萄糖注射液500mL中静脉滴注,初始滴速8滴/min,每隔15~20min逐渐增加滴速直至10min内出现3次宫缩,持续30 s以上,最大滴速不超过30滴/min。如果产程进展不理想可进行人工破膜或加大催产素剂量。所有均要连续监测胎心和子宫收缩情况。若分娩过程失败或者胎儿宫内窘迫即进行剖宫产。
两组均收集了孕产妇的年龄,身高,身体指数(BMI)、奇偶性,引产原因,胎龄,宫颈得分,出生体重,剖宫产的原因。
1.3 统计学处理使用SPSS软件。用逻辑回归分析潜在风险指标和剖宫产之间的联系。在单变量分析中,每个变量与剖宫产都有一个优势比和95%置信区间(CI)。利用多变量逻辑回归分析剖宫产的潜在风险指标。在多变量分析中,输入了单变量分析中所有P值小于50的变量。模型中变量的P值小于25。
2 结果
2.1 剖宫产的原因同期共有2 548例孕妇引产,引产失败80例改为剖宫产,占3%。其中阴道分娩失败的41例(51%),胎儿宫内窘迫34例(43%),两者均有者5例(6%);并与引产成功的160例对比。
2.2 两组引产前群体特点见表1。
2.3 两组引产中群体特点见表2。
剖宫产组中52例(65%)和对照组中80例(50%)使用了前列腺素(OR 1.9,95%CI 1.1~3.2,P 0.029)。另外,为了缩短产程多数情况下要进行催产素静脉注滴。
2.4 分娩新生儿结果见表3。

表1 两组引产前群体特点

表2 引产中研究组和对照组人群的特点

表3 两组新生儿结果比较
2.5 带有修正优势比的多因素分析指示剖宫产风险见表4。
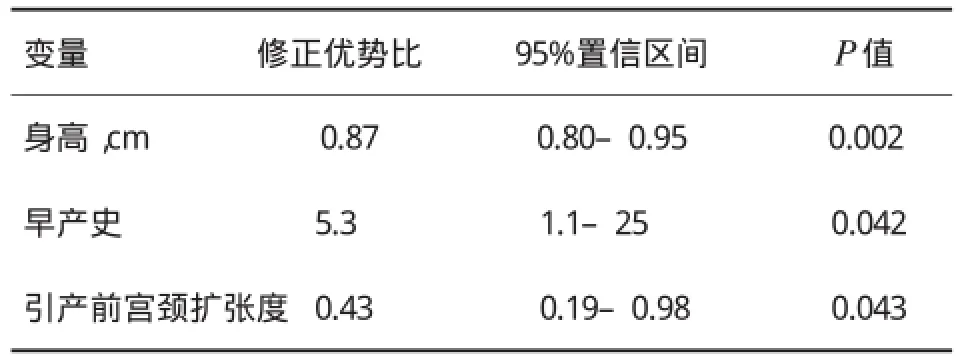
表4 带有修正优势比的多因素分析指示剖宫产风险
3 讨论
引产术是一种常见终止妊娠的方法,在所有分娩的20%左右[1]。引产会增加未生育过或者多产妇的剖宫产风险[2]。各种引产均证实了这一说法[3]。对于过期妊娠和足月羊水早破且伴有高血压的孕妇,引产是一种有效的终止妊娠的方法。
有研究表明,剖宫产在经产妇选择引产中的几率与其在自然分娩中的几率接近[4]。另有报道选择引产的风险会增加[5]。还有报道经产妇引产剖宫产的比例较低,引产是在保证分娩母子安全的最佳的时间进行[6]。
剖宫产与孕产妇的年龄、身体指数有密切关系。引产前宫颈扩张度、胎头衔接程度以及引产中需要使用的宫缩剂都与剖宫产的风险有关。两组引产前宫颈扩张程度没有差别。有正常生产史的引产时发生剖宫产的几率较低,有早孕流产或早产史的剖宫产风险更大(OR 3.5(95%CI1.8~6.9))。两组新生儿的体重没有差别。
在多因素分析中,剖宫产的风险与孕产妇的身高、有过早产史及引产前宫颈扩张的程度密切相关性。进程失败或胎儿宫内窘迫。两组无显著性差别。在整组分析中优势比的点估计,单变量和多元回归性分析几乎一致。
有早产史的孕产妇剖宫产的风险更大。与Park等[7]报道一致,宫颈分数太低及超声测量宫颈长度太长,与PARK的报道一致,这表明有早孕流产史者增加了足月引产的剖宫产率,没有流产史者足月引产的剖宫产率较低。
剖宫产组有13%的与胎头位置相关,对照组有类似剖宫产组胎头位置的只有4%,人工破膜时要注意胎头的位置。有剖宫产史者与再次足月引产剖宫产率关系不大。
本研究经产妇引产后剖宫产率为3%,经产妇引产后剖宫产率与经产妇自然分娩中的剖宫产率基本一致。在2.5%~9.9%之间[8]。
经产妇引产后剖宫产的绝对风险是较低,然而,如果有早孕流产、早产史、孕产身体较矮、引产前宫颈扩张程度小,多元回归性分析显示风险明显增加。
[1]徐敏.疤痕子宫孕妇中期妊娠引产术的临床观察与护理[J].吉林医学,2015,36(2):337-338.
[2]张淑清.815例育龄妇女节育措施失败原因调查分析[J].健康大视野.医学版,2014,22(3):177-177.
[3]梅玲.米非司酮协同利凡诺在中期引产术中的临床应用[J].现代诊断与治疗,2013,24(18):4154-4155.
[4]王凤梅.米非司酮协同利凡诺引产术在中期引产术中的临床应用[J].吉林医学,2013,34(14):2700-2701.
[5]茅彩英,赵文霞,史红,等.戊酸雌二醇或米非司酮联合依沙吖啶在中孕引产中的应用[J].蚌埠医学院学报,2013,38(5):569-571.
[6]黄艳军.引产术模拟人在妇产科实验教学中的运用及体会[J].中国医药指南,2012,10(32):398-398.
[7]王亚勋,赵松,祝新平.子宫动脉化疗栓塞缓解中晚期妊娠合并前置胎盘引产术出血的临床应用[J].介入放射学杂志,2013,22 (2):113-116.
[8]周萍.宫腔镜治疗宫内妊娠组织残留23例的临床分析[J].实用临床医学(江西),2013,(1):79-80.
The Study on Risk Factor of Cesarean Section after Induction Failure o f The M u ltipara
Pan Ru iqin,Kang Xiuhua*,Zhang Yugui*
(Heze CityMaternaland Child Health Care ofFamily Planning Service Center,Heze 274031,Shandong)
ObjectiveTo explore themultipara term after induced labor risk factors for cesarean delivery.Meth⁃ods80 caseswith cesarean delivery aftermaternal term induced labor.To study the potential risk factors.Control group selection during the same period by thematernal induced laborw inners,160 casesof full term.The data obtained using lo⁃gistic regression analysis to odds ratio and 95%confidence interval.ResultsA history of preterm birth(odds ratio(OR), 5.3(95%CI,1.1~25)),mother height(OR 0.87(95%CI 0.80~0.95)),induced labor before the expansion of the cervix (OR 0.43(95%CI0.19~0.98))is closely related to the induced labor failure after cesarean section.ConclusionA fter in⁃duced labor,cesarean section rateand history of preterm labor,pregnantwomen,the heightand the degreeof cervicaldila⁃tion before induced labor.
Themultipara;Pregnancy;Induced labor;Cesarean section;Risk factors for
R719.3;R719.82
A
1008-4118(2015)02-0034-03
10.3969/j.issn.1008-4118.2015.02.013
2015-05-02
