不同HER2表达情况下乳腺癌患者甲状腺激素与Ki67的相关性
2015-01-02张建云李树峰山西医科大学第一临床医学院普通外科太原03000晋煤集团总医院普通外科通讯作者mail54565qqcom
张建云,李树峰,徐 峰(山西医科大学第一临床医学院普通外科,太原 03000;晋煤集团总医院普通外科;通讯作者,E-mail:54565@qq.com)
乳腺是女性的第二性征,而乳腺恶性肿瘤的发生率正在逐年增加,中国是乳腺癌发病率增长最快的国家之一,中国抗癌协会公布的统计数字显示,我国近年来乳腺癌发病率正以每年3%的速度递增,成为城市中死亡率增长最快的癌症,发病年龄也呈逐渐年轻化的趋势。乳腺癌的快速发展严重威胁着女性的身体和心理健康。
机体内甲状腺与乳腺同为激素受体器官,体内各种激素水平的变化对乳腺的发育及生理病理改变起调节作用,甲状腺功能与乳腺癌关系的研究早在19世纪90年代Beatson[1]使用甲状腺制剂治疗乳腺癌时第一次被提出,但经过数十年的争论仍无明确定论。现在,越来越多的证据表明,甲状腺信号(脱碘化酶、甲状腺激素受体)在癌症或应激细胞中会发生改变,其可能与增长激酶信号的活化作用及其可能的生理相关性有关[2-5]。再者,由于甲状腺组织的信号变化,甚至正常范围内甲状腺激素(TH)水平的细微变化可能改变癌症细胞对甲状腺激素的反应[6]。Her2和ki67的表达均会影响肿瘤细胞的增殖及分化,故甲状腺激素、Her2、ki67三者之间在一定程度上可能存在相互作用,但具体的关系尚未明确,本研究旨在按照Her2表达的不同情况研究甲状腺激素与Ki67的关系。
1 资料与方法
1.1 研究对象
选取经过手术治疗的68例雌激素受体阳性的乳腺癌患者被纳入该项研究。
既往被诊断过任何类型的甲状腺疾病,术前接受过化疗、放疗管理的,近年来服用过激素类药物的,有慢性肝肾功能衰竭的病人,体型肥胖(BMI≥28)的患者均被排除在外。被选入的病人在一个月内及研究期间不能接受多巴胺、β-受体阻断剂、肝素、阿司匹林、苯妥因及类固醇的治疗。另外,所有研究对象在之前的6个月内及研究期间不能使用含碘的造影剂。所有病人的甲状腺激素水平及血清测量值均在手术之前完成。
1.2 组织病理学分析
术后对肿瘤组织标本进行病理检查,通过免疫组织化学染色法来完成乳腺癌组织中雌激素受体(ER)、孕激素受体(PR)、乳腺癌人类表皮生长因子受体-2(HER2)(病理诊断+、++、+++在本研究中均定为阳性,-、±的为阴性)和肿瘤细胞增殖指数(Ki67)(病理诊断>14%的本研究定为阳性,≤14%的为阴性)的测定。这些检测在罗氏全自动免疫发光仪中使用结合优化聚合物检测设备和结合型表位检索试剂来完成。
1.3 甲状腺激素水平
血清TSH、游离甲状腺素(FT4)、游离三碘甲状腺原氨酸(FT3)的定量测定采用罗氏COBAS 6000自动化分析仪通过电化学发光免疫分析(ECLIA)法完成。TSH 正常范围在0.270-4.2 μIU/ml,FT4 正常范围在12.0-22.0 pmol/L之间,FT3正常范围是 3.1-6.8 pmol/L。
1.4 统计学分析
各组间的定性检测用通过χ2检验来进行分析。各组间的定量检测用单因素方差分析(one-way ANOVA),连续变量间的潜在相关性用Spearman秩相关系数分析,连续变量用均数表示,而分类变量用百分比表示,可信区间设定为0.05,统计分析用统计软件包 SPSS 17.0完成。
2 结果
2.1 患者的基本特征
患者的年龄分布为27-78岁,平均年龄51.3±2.6 岁,有 55.88%(38/68)的患者已绝经,有7.35%(5/68)的患者被诊断有远处器官转移。肿瘤的病理类型均为浸润性癌。
2.2 乳腺癌患者中甲状腺激素水平变化
在ER阳性乳腺癌患者中显示甲状腺激素水平均在正常范围。在不同绝经状态、肿瘤直径、Ki67及HER2表达情况患者中FT3、FT4和TSH水平的差异均无统计学意义(见表1)。
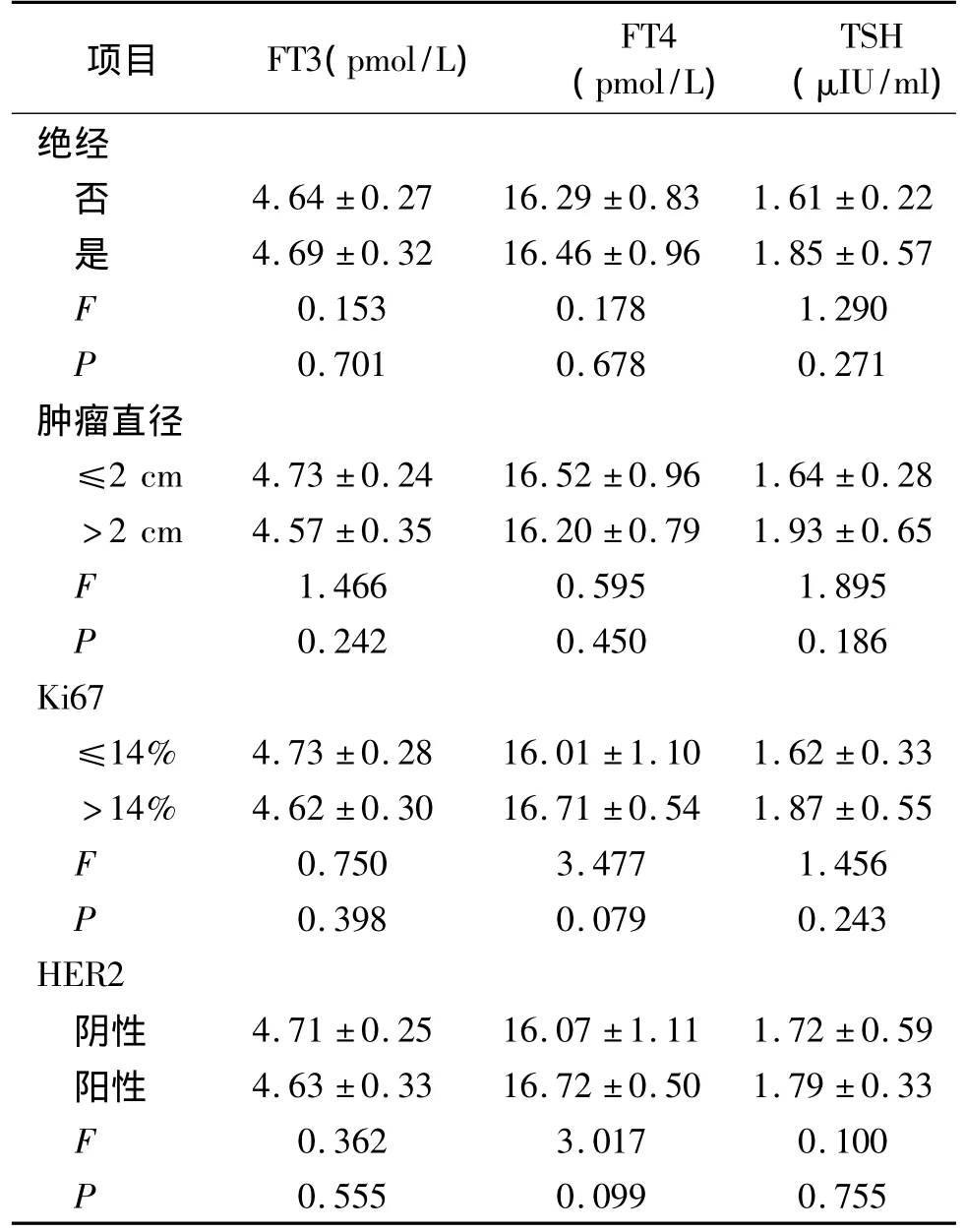
表1 不同绝经状态、肿瘤大小、Ki67水平、HER2状态的乳腺癌患者的TH水平比较
2.3 不同临床特征中HER2的表达
本研究中的68例病例中有20例表现为HER2(+),48例 HER2(-)。年龄和绝经状态在 HER2(+)和HER2(-)乳腺癌病人之间未发现明显差异(见表2)。且绝经后妇女在HER2阳性和阴性患者中比例相似。然而,肿瘤大小和Ki67指数在HER2(+)组中较HER2(-)组的乳腺癌患者中显著增加(见表2)。
2.4 甲状腺激素与肿瘤大小相关性
通过对所有患者的分析发现,肿瘤大小与FT3、FT4和TSH水平之间没有关联性。而且,在亚组的分析中显示,HER2(+)乳腺癌患者中肿瘤大小与FT3、FT4和TSH之间没有关联性,而在HER2(-)乳腺癌患者中在肿瘤大小与 TSH(r=0.624,P=0.054)之间发现有微弱的临界相关性,但与FT3或FT4之间未发现有关联。
2.5 甲状腺激素和细胞增殖指数相关性
对所有患者分析显示,在Ki67与FT3、FT4或TSH之间没有相关性。然而,亚组分析显示,在HER2阳性乳腺癌患者中,FT3 水平与 Ki67(r=-0.492,P=0.027)存在负相关(图1A),而在HER2阴性乳腺癌患者中 Ki67与 FT3(r=0.031,P=0.833)之间未发现这种相关性(图1B)。在亚组的分析中均未发现乳腺癌患者中Ki67与FT4或TSH之间的相关性。
3 讨论
乳腺癌的发生是以一系列基因和表观遗传变异依次发生的多相性过程为特征的,它可以导致细胞的增殖、分化、凋亡以及DNA修复失控[7]。实验研究显示[8-10],甲状腺激素(THS)可以影响正常乳腺细胞的分化和乳腺癌细胞的增殖扩散。甲状腺激素似乎还可以促进某一类型恶性肿瘤的血管生成[11,12]。Ki67是一种增殖细胞相关的核抗原,其功能与有丝分裂密切相关,在细胞增殖中是不可缺少的,但其确切机制尚不清楚,Ki67作为标记细胞增殖状态的抗原,阳性说明癌细胞增殖活跃。Her2是人类表皮生长因子受体家族的成员之一,具有重要的信号转导作用,是重要的乳腺癌患者判断预后的独立因素,HER2受体过表达导致肿瘤细胞异常增殖且侵袭性增加,转移的危险性也随之增加。在乳腺癌患者中甲状腺激素、Her2、Ki67三者共同作用于肿瘤细胞,影响癌细胞的分化、增殖、扩散等各个阶段,其在对肿瘤细胞作用的同时,它们三者之间应该存在某种相互作用关系,本研究中这些数据清楚地显示,在HER2(+)乳腺癌患者中,即使正常范围内FT3水平的变化也可能与肿瘤细胞增殖指数有着生理相关性。但具体作用机制尚需进一步实验研究。

表2 HER2(+)与HER2(-)乳腺癌患者的年龄、肿瘤大小、Ki67及绝经状态比较

图1 HER2阳性与HER2阴性乳腺癌患者的Ki67值与FT3相关性的散点图
有相关研究显示,HER2受体过表达可以导致增长激酶信号的激活,例如ERK(细胞外信号调节激酶)[13-15]。ERK调控重要的下游目标分子与细胞外基质和组织的病理性增长有关[3,13]。ERK的活化可以增加基质金属蛋白酶-1(MMP1)活性,而MMP1可以导致细胞外基质(ECM)降解和引发肿瘤产生侵袭性。此外,最近还发现ERK可以与THR-α1相互作用,从而影响TH信号的发生发展[3]。因此,T3在治疗表达THR-α1的神经胶质瘤肿瘤细胞中可以抑制细胞增殖[5]。这个证据似乎为我们的研究在HER2(+)肿瘤中FT3与细胞增殖指数呈负相关这一结果提供了合理的解释。这项研究在生理学和临床实践中有重要关联性,还值得进一步研究探讨。此外,有研究发现作用于HER2/ERK信号途径的药物似乎还可以诱导有害效应的甲状腺功能紊乱[15]。多项研究均表明,HER2、Ki67、甲状腺激素三者之间存在着密不可分的关系。
总之,在没有伴随甲状腺疾病的乳腺癌患者中甲状腺总体水平没有变化。然而,在HER2(+)乳腺癌患者中,甚至正常范围的FT3水平与细胞增殖表现呈负相关性。HER2表达、FT3水平与Ki67表达三者之间可能有重要的生理相关性。
乳腺癌与甲状腺疾病及功能状态的研究由来已久,由于肿瘤发病机制和生物学行为的复杂性和多样性及人体内分泌系统的精细调节,乳腺癌与甲状腺疾病相关性的具体机制尚不明确。本研究为在甲状腺机能正常的乳腺癌患者中,正常范围内的甲状腺水平的变化也可能与乳腺肿瘤的增殖活性有关提供了证据。HER2阳性乳腺癌患者中FT3水平与Ki67的负相关性为甲状腺功能与乳腺癌的关系研究提供了新的途径,为乳腺癌的预防、治疗提供新方向。
[1]Beatson GT.On the etiology of cancer,with a note of some experiments[J].Br Med J,1899,1:399-400.
[2]Casula S,Bianco AC.Thyroid hormone deiodinases and cancer[J].Front Endocrin,2012,3,74-75.
[3]Pallud S,Ramaugé M,Gavaret JM,et al.Regulation of type3 iodothyronine deiodinase expression in cultured rat astrocytes:role of the Erk cascade[J].Endocrinology,1999,140(6):2917-2923.
[4]Pantos C,Xinaris C,Mourouzis I,et al.Thyroid hormone receptorα1:a switch to cardiac cell‘metamorphosis’[J].J Physiol Pharmacol,2008,59(2):253-269.
[5]Rosen MD,Privalsky ML.Thyroid hormone receptor mutations in cancer and resistance to thyroid hormone:perspective and prognosis[J].J Thyroid Res,2011,2011:20.
[6]Alexandros L,Iordanis M,Athanasios Z,et al.Cell-type-dependent thyroid hormone effects on glioma tumor cell lines[J].J Thyroid Res,2011,2011:8.
[7]Borellini F,Oka T.Growth control and differentiation in mammary epithelial cells[J].Environ Health Perspect,1989,80:85-99.
[8]Saraiva PP,Figueiredo NB,Padovani CR,et al.Profile of thyroid hormones in breast cancer patients[J].Braz J Med Biol Res,2005,38:761-765.
[9]Dinda S,Sanchez A,Moudgil V.Estrogen-like effects of thyroid hormone on the regulation of tumor suppressor proteins,p53 and retinoblastoma,in breast cancer cells[J].Oncogene,2002,21:761-768.
[10]Conde I,Paniagua R,Zamora J,et al.Influence of thyroid hormone receptors on breast cancer cell proliferation[J].Ann Oncol,2006,17:60-64.
[11]Luidens MK,Mousa SA,Davis FB,et al.Thyroid hormone and angiogenesis[J].Vascul Pharmacol,2010,52:142-145.
[12]Davis FB,Mousa SA,Connor L,et al.Proangiogenic action of thyroid hormone is fibroblast growth factor-dependent and is initiated at the cell surface[J].Circ Res,2004,94:1500-1506.
[13]Park S,Jung HH,Park YH,et al.ERK/MAPK pathways play critical roles in EGFR ligands-induced MMP1 expression[J].Biochem Biophys Res Commun,2011,407(4):680-686.
[14]Serra V,Scaltriti M,Prudkin L,et al.PI3K inhibition results in enhanced HER signaling and acquired ERK dependency in HER2-overexpressing breast cancer[J].Oncogen,2011,30(22):2547-2557.
[15]Fallahi P,Ferrari SM,Vita R,et al.Thyroid dysfunctions induced by tyrosine kinase inhibitors[J].Expert Opin Drug Saf,2014,13(6):723-733.
