经皮椎体后凸成形术后相邻与远节段椎体再骨折危险因素分析
2014-11-29彭晋升邹德威周建伟谭荣
彭晋升,邹德威,周建伟,谭荣
(1.秦皇岛市第一医院骨科, 秦皇岛 066000;2.解放军306医院全军脊柱外科中心,北京100101)
自1987年Galiebert P等[1]首次描述经皮椎体成形术(Percutaneous VertebroPlasty,PVP)骨水泥注射技术以来,PVP与PKP术已成为OVCF患者常用的手术方式。近年一些关于椎体再骨折危险因素的研究得出相近甚至是相反的结论。本研究将各观测指标应用logistic回归进行全面综合的多因素分析,找出PKP术后椎体再骨折的高危因素,以预防PKP术后椎体再骨折的发生。
1 资料与方法
1.1 一般资料
本组92例,再骨折组18例,女17例,男1例;年龄65~82岁,平均72.83岁;对照组74例,女58例,男16例,年龄46~87岁,平均69.89岁。
1.2 诊断标准
骨密度测量#应用法国DMSCHALLENGER双能X线骨密度仪测量骨密度T值,测量部位为腰椎(L2-4),得出骨密度T值平均值,T值≤-2.5SD。患者有明显腰背部疼痛,相应部位压痛及叩击痛,所有患者均无脊髓及神经受压症状和体征。影像学检查 以骨折椎体为中心摄X线片发现椎体高度丢失以及终板骨折。高分辨率3.0TMRI发现椎体内水肿信号,证实为新鲜椎体压缩骨折。此外,还需除外其它原因所致的椎体压缩骨折。
1.3 手术方法
患者俯卧位,姿势性复位。C型臂透视确定椎弓根体表投影并标记。掌握好前倾、外展角度进行椎弓根穿刺,C型臂透视观察:穿刺针正位到达椎弓根中央位时侧位应达到椎弓根中段,正位到达椎弓根内侧缘时侧位观察应到达椎体后缘。满意后拔除穿刺内芯,插入导针并深入到椎体前2/3,尽可能使导针针尖达到或略超过椎体中线,拔除穿刺套筒,沿导针插入工作通道,至略超过椎体后缘深度位置,拔除导针,骨钻沿工作通道进入,扩大通道,退出骨钻,置入球囊,透视下液压扩大,压力维持在200psi,透视观察正侧位椎体复位满意,拔除球囊。在拔丝期注入适量骨水泥进入椎体,持续透视观察骨水泥注入过程至位置满意无渗漏。待骨水泥固化后拔除工作通道。观察患者生命体征平稳,双下肢感觉、运动良好,术毕。术后摄X线片,测量椎体高度恢复情况,检查骨水泥有无渗漏以及其它并发症。术后卧床观察,次日佩戴支具下地适度活动,支具佩戴至少3个月,术后均常规予以抗骨质疏松治疗,1、3、6、12个月门诊复查,半年随访一次,再次出现腰背部疼痛,行MRI检查证实椎体压缩骨折者归为再骨折组。
1.4 观测指标
包括:性别,年龄,骨密度T值,手术椎体位置(胸腰段/非胸腰段),骨水泥用量,骨水泥注射方式(单侧/双侧),骨水泥渗漏,术前椎体骨折数量,手术椎体数量,术后VAS评分,糖皮质激素使用史,手术前后的影像学指标,包括术前椎体前高及术后前高变化程度,术前脊柱矢状位局部后凸角度及其术后恢复程度。胸腰段手术椎体定义为脊柱T11至L2椎体。骨水泥用量计为单个椎体在一次手术中平均用量。术后VAS评分为术后第二天评分。椎体前高用于评价椎体骨折压缩程度,当比值越低时,压缩程度越严重。局部后凸角恢复程度用于判断后凸畸形程度以及畸形矫正程度。
1.5 统计学方法
应用SPSS13.0统计软件进行统计分析,单因素计量资料采用独立样本t检验,计数资料采用x2检验,将单因素中P<0.1的潜在危险因素代入logistic回归进行多因素分析(表3),P<0.05作为差异具有统计学意义。结果应用95%置信区间(95%CI表示)、优势比表示。
2 结果
92例患者共计125个椎体行PKP治疗,手术均顺利完成,未发现脊髓神经损伤症状,首次行PKP术平均椎体数量为1.36,平均骨水泥用量为3.59 ml,13例出现骨水泥渗漏。随访2年以上发现18例患者出现再骨折(图3),其中手术椎体相邻节段10例(55.6%),远节段8例(44.4%),未发现手术椎椎体再骨折。
将单因素中P<0.1的潜在危险因素代入logistic回归进行多因素分析(表3),发现椎体再骨折组较对照组BMD较低,骨水泥渗漏发生率高,差别具有统计学意义(P<0.05),优势比分别为0.159、6.502。
表1 两组单因素分析(计量资料,±s)
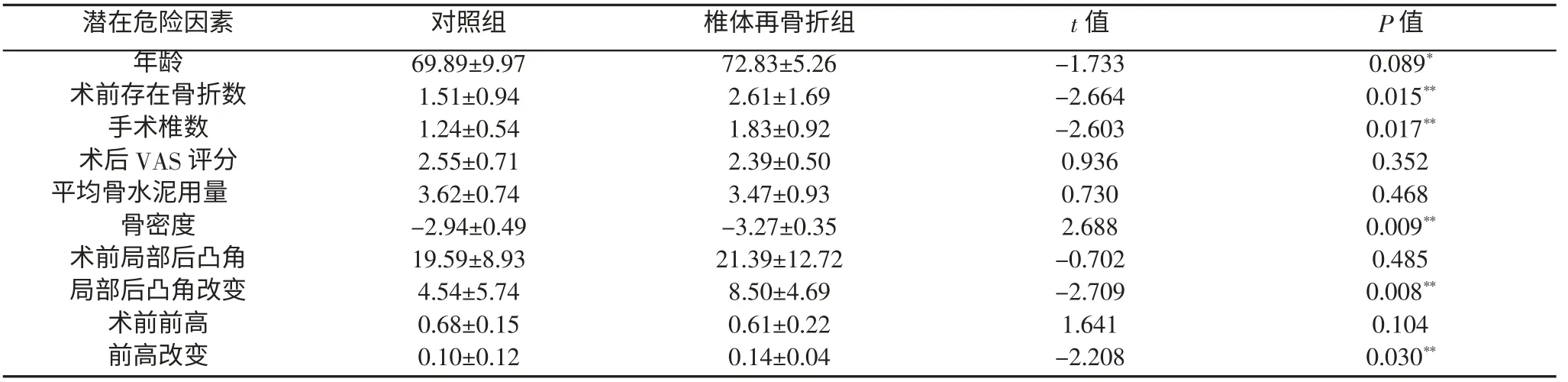
表1 两组单因素分析(计量资料,±s)
**P<0.05,*P<0.1
?
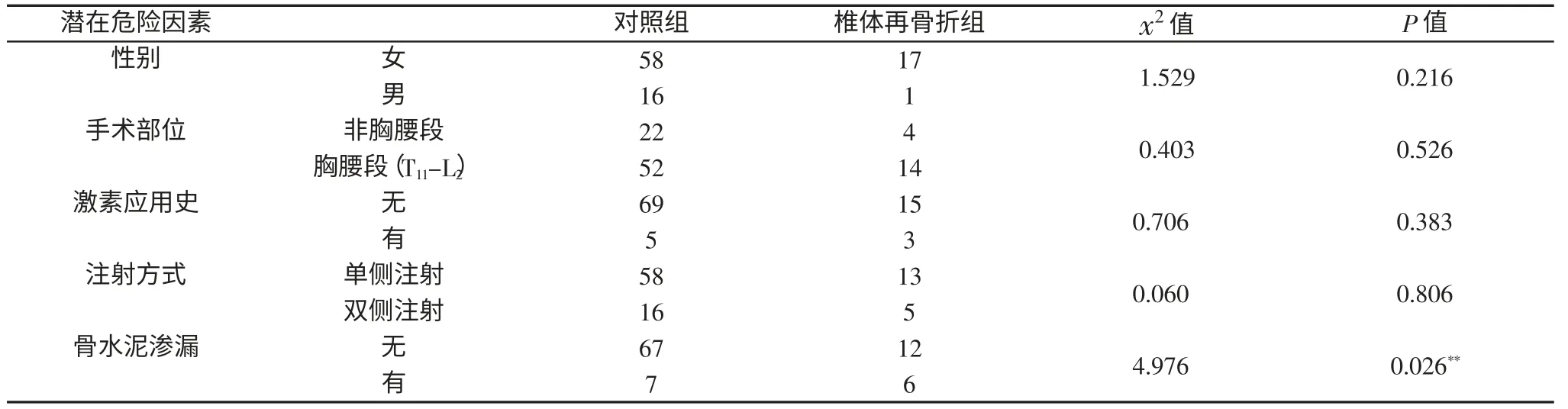
表2 两组单因素分析(计数资料)
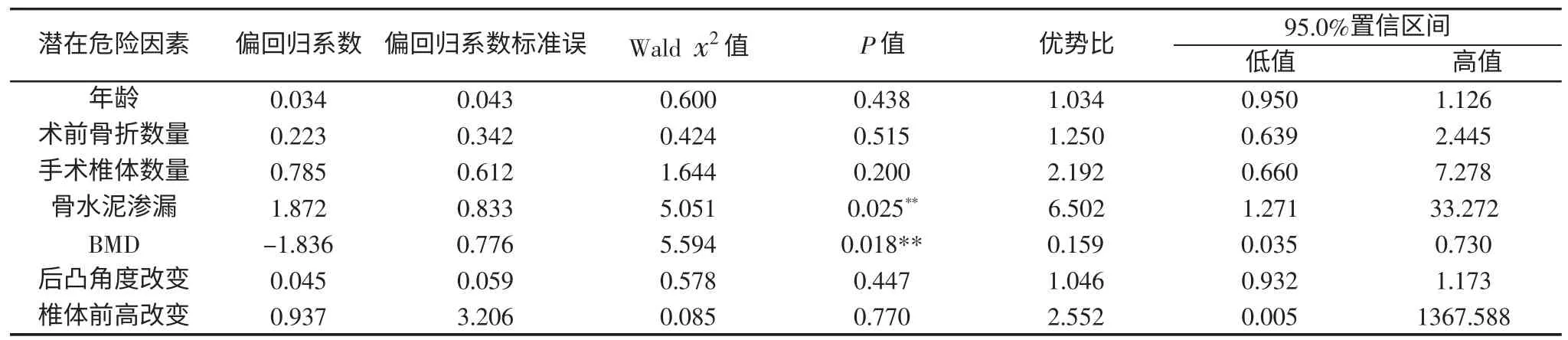
表3 多因素logistic回归分析
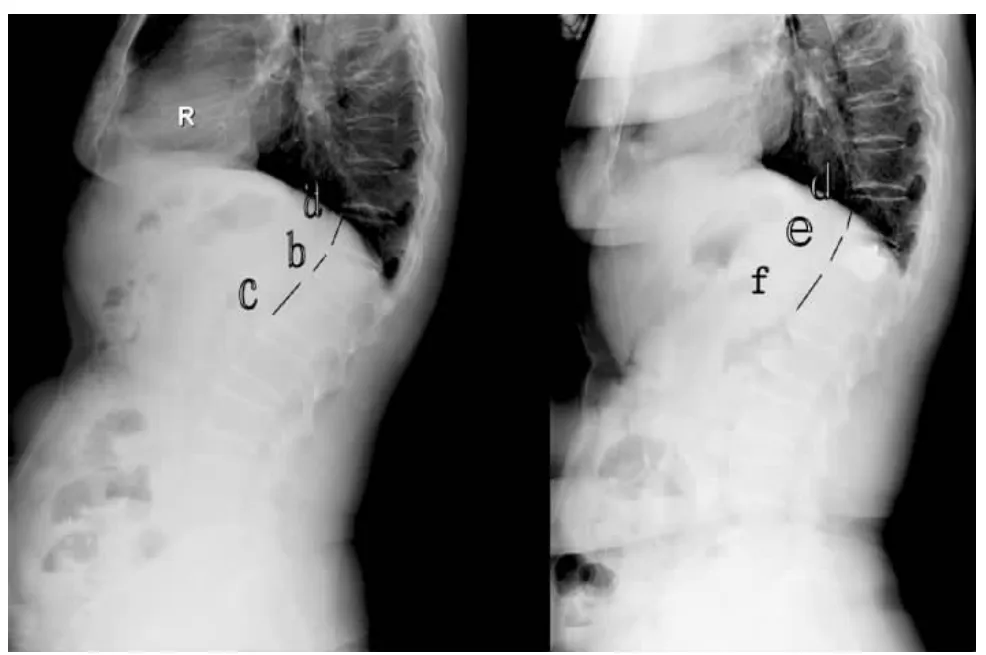
图1 计算椎体前高及椎体前高改变方法,塌陷的椎体前高与相邻上下椎体高度平均值的比值,椎体前高A=b/(a+c)/2;椎体前高改变为术后椎体前高比值减去术前椎体前高比值,B=e/(d+f)/2-A
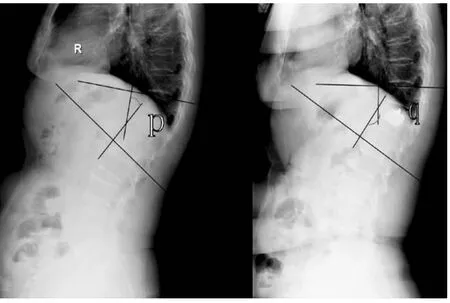
图2 脊柱局部后凸角为压缩骨折椎体上一个椎体上终板平行线的垂线与压缩骨折椎体下一个椎体下终板平行线的垂线之间夹角,局部后凸角恢复程度C=p-q
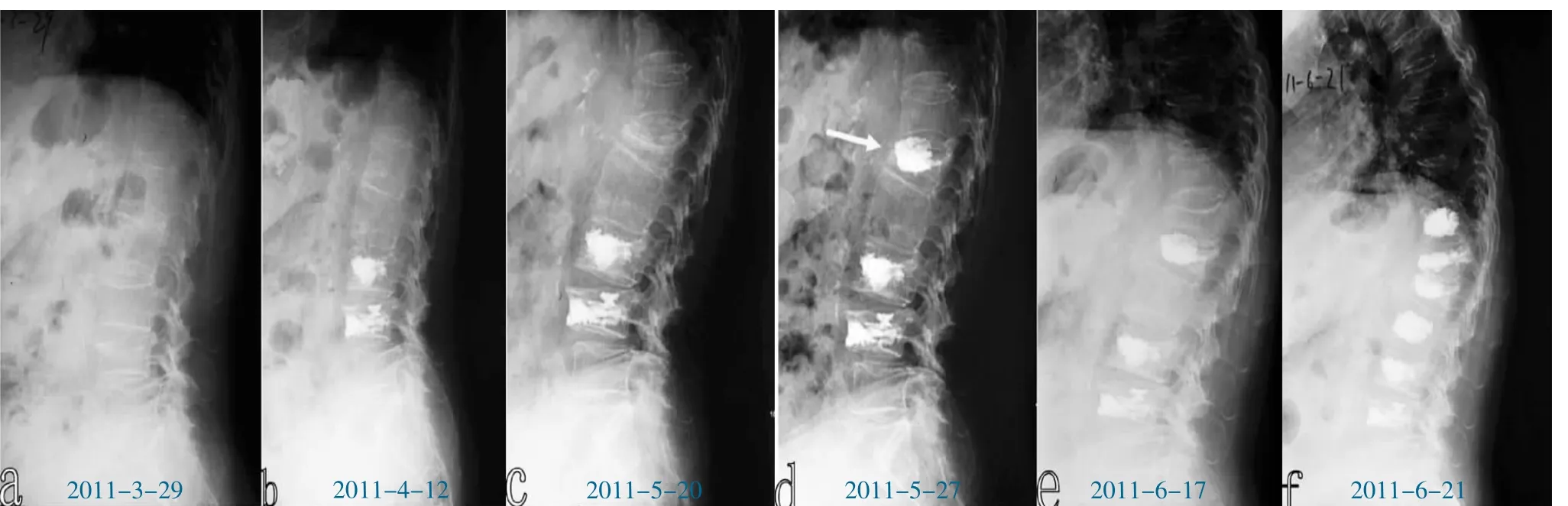
图3 患者女,79岁,aL3-4椎体压缩骨折;b为两周后行PKP手术治疗;c为1个月后再次出现L1椎体压缩骨折;d为PKP治疗L1椎体压缩骨折;e为3周后再次出现T11、T12、L2椎体压缩骨折;f为压缩骨折PKP手术治疗
3 讨论
PKP术后椎体再骨折能造成腰背部再次疼痛,功能障碍,目前尚不清楚椎体再骨折的发病机制,关于危险因素不同作者有不同的结论,这种不同可能是由于椎体再骨折的随访时间不同造成,还需要一些前瞻性的研究以确定椎体再骨折是骨质疏松发展的自然进程还是手术本身造成。大样本、充足时间随访、标准的术后防治措施有利于更清楚的鉴别椎体再骨折危险因素。而根据本研究结果,PKP术后再骨折是多因素共同作用的结果。
目前研究显示骨质疏松是椎体再骨折最重要的危险因素之一[2]。有报道骨水泥强化术后一年骨质疏松本身增加椎体再骨折风险2~12.6倍[3,4]。Korovessis P等[5]对27名患者进行前瞻性队列研究,随访2年发现骨密度下降导致相邻椎体骨折,低骨密度患者骨质脆弱极易导致椎体再骨折发生。与我们的研究一致,本组中椎体再骨折组平均的骨密度为-3.27,对照组为-2.94,单因素与多因素logistic回归分析均表明骨密度与椎体再骨折显著相关(P<0.05),PKP术后椎体再骨折是骨质疏松发展的自然进程。
KimSH等[6]回顾分析666例患者,平均随访3.2年,发现首次骨折后椎体再骨折风险增加3.4倍,如果术前存在两个或更多椎体骨折,风险将增加7.4倍。我们的研究中单因素分析也证实术前存在的椎体骨折数量与椎体再骨折发生显著相关,椎体再骨折组中平均椎体骨折数量为2.61,而对照组仅有1.51,椎体再骨折组明显高于对照组(P<0.05)。但多因素分析并无显著差异,术前存在的骨折数量更多反应骨质疏松的程度,骨质疏松越严重,受轻微外力椎体骨折的可能性越大。
PolikeitA等[7]发现骨水泥强化术后大多负荷转移至相邻节段,增加相邻节段应力,导致相邻节段椎体再骨折,患者术后疼痛缓解活动量增加以及骨水泥增加的应力,两种额外力量作用至相邻椎体,增加其再骨折风险。在我们的研究中椎体再骨折组术后VAS评分低于对照组,但差异并无统计学意义(P=0.352)。
KimDJ等[8]根据椎体内骨水泥注入量不同,研究大于3.5ml与小于3.5ml两组,结果显示两组再骨折发生率无统计学差异,认为骨水泥的注入量和再骨折并无相关。在我们的研究中椎体再骨折组与对照组有相似的骨水泥使用剂量,并无统计学差异。由于不同椎体不同节段所需骨水泥剂量不同,不同术者的注射用量习惯不同,还需要进一步研究。
RohlmannA等[9]认为后凸畸形使重心前移导致向前弯曲的活动增多,后背部肌肉力量代偿性加强,造成后凸局部负荷增加。椎体压缩骨折后较大的后凸角使脊柱在矢状位上失平衡,应力分布至其余椎体,尤其相邻节段。但我们的研究中术前存在的局部后凸角度在两组并无统计学差异。
KimMH等[10]认为PKP可矫正脊柱局部矢状位后凸角度,术后凸角度改变可能引起关节狭窄与炎症,也导致相邻椎体退变性改变,因此应恢复正常的椎体序列以预防相邻椎体再骨折。后凸矫正理论上导致周围软组织应力增加,是椎体再骨折的危险因素。在我们的研究中单因素分析显示后凸矫正增加椎体再骨折风险,而多因素分析并无统计学差异。由于骨质疏松的椎体不规则有各种各样的形状,导致后凸角度测量不精确。也可能由于我们的患者常规佩戴支具作为治疗的一部分,减小术前后凸畸形,影响术后矫正的效果,改变生物力学。
PongchaiyakulC等[11]研究发现椎体塌陷的严重程度是椎体再骨折的危险因素。椎体前高越低椎体畸形程度越严重,骨折椎体畸形改变了脊柱的力学传导,增加椎体再骨折风险,这种风险随畸形程度的增加而增加[12]。在我们的研究中单因素再骨折组前高低于对照组,尽管差异并无统计学意义(P=0.104)。
KimMH等[10]认为正常状态的椎体终板为轻度向椎体内凹,而椎体高度恢复增加使椎体终板凸出,导致相邻椎体负荷增加,增加椎体再骨折风险。我们研究发现椎体再骨折组椎体前高改变明显高于对照组(P=0.030)。理论上椎体高度恢复至初始状态是比较理想的,然而椎体再骨折病例中优先考虑充分的恢复椎体高度而非恢复至初始高度。恢复塌陷椎体高度可能加重周围紧张程度,导致其它椎体负荷增高,特别是邻近节段椎体。对于能明显恢复椎体高度并在术后能长期维持这种高度的术式有更高的椎体再骨折风险。R·llinghoffM等[13]研究认为PKP术使椎体高度恢复程度能力明显高于PVP,PKP术后有更高的再骨折风险。
HarropJS等[14]发现椎体再骨折与激素使用史显著相关,35例激素使用史患者中17例出现椎体再骨折,长期应用糖皮质激素能降低钙、磷沉积,加重骨质疏松。在本研究中未发现激素使用史与椎体再骨折具有相关性。本组中有8例有长期使用激素史,其中只有3例发生椎体再骨折。我们还需扩大例数进一步研究两者相关性。
行PKP术时经单侧椎弓根穿刺注入骨水泥容易形成骨水泥偏心分布,载荷更多的经有骨水泥一侧的部位传导,骨水泥侧应力集中,未被骨水泥加强侧应力较小,不仅手术椎体易再塌陷,非手术椎体由于载荷传导不均,也易发生椎体再骨折。而Steinmann J等[15]比较了PKP术经单侧椎弓根穿刺与经双侧穿刺发现,两种手术方式在疗效及力学分析中并无统计学差异。我们的研究也未发现单侧或双侧穿刺增加椎体再骨折风险。
周建伟等[16]对84例行PKP术患者研究得出结论认为骨水泥渗漏至椎间盘是是椎体再骨折的重要危险因素,坚硬的骨水泥渗漏至椎间盘造成应力集中,破坏邻近椎体的终板。造成脊柱局部节段僵硬,它减小椎间关节活动,引起相邻椎体应力增加。在我们的研究中单因素与多因素logistic分析均证明骨水泥渗漏增加椎体再骨折风险(P<0.05)。
综上,PKP术后相邻与远节段椎体再骨折是多因素综合作用的结果。严重骨质疏松以及骨水泥渗漏是其高危因素。
[1] Galibert P,Deramond H,Rosat P,et al.Preliminary note on the treatment of vertebral angioma bypercutaneous acrylic vertebroplasty[J].Neurochirurgie,1987,33(2):166-168.
[2]Movrin I,Vengust R,Komadina R.Adjacent vertebral fractures after percutaneous vertebral augmentation of osteoporotic vertebral compression fracture:a comparison of balloon kyphoplasty and vertebroplasty[J].Arch Orthop Trauma Surg,2010,130(9):1157-1166.
[3] Klotzbuecher CM,Ross PD,Landsman PB,et al.Patients with prior fractures have an increased risk of future fractures:a summary of the literature and statistical synthesis[J].J Bone Miner Res,2000,15(4):721-739.
[4] Lindsay R,Silverman SL,Cooper C,et al.Risk of new vertebral fracture in the year following a fracture[J].JAMA,2001,285(3):320-323.
[5]Korovessis P,Zacharatos S,Repantis T,et al.Evolution of bone mineral density after percutaneous kyphoplasty in fresh osteoporotic vertebral body fractures and adjacent vertebrae along with sagittal spine alignment[J].JSpinal Disord Tech,2008,21(4):293-298.
[6] Kim SH,Choi HS,Rhee Y,et al.Prevalent vertebral fractures predict subsequent radiographic vertebral fractures in postmenopausal Korean women receiving antiresorptive agent[J].Osteoporos Int,2011,22(3):781-787.
[7] Polikeit A,Nolte LP,Ferguson SJ.The effect of cement augmentation on the load transfer in an osteoporotic functional spinal unit:finite-element analysis[J].Spine,2003,28(10):991-996.
[8] Kim DJ,Kim TW,Park KH,et al.The proper volume and distribution of cement augmentation on percutaneous vertebroplasty[J].J Korean Neurosurg Soc,2010,48(2):125-128.
[9]Rohlmann A,Zander T,Bergmann G.Spinal loads after osteoporotic vertebral fractures treated by vertebroplasty or kyphoplasty[J].Eur Spine J,2006,15(8):1255-1264.
[10]Kim MH,Lee AS,Min SH,et al.Risk factors of new compression fractures in adjacent vertebrae after percutaneous vertebroplasty[J].Asian Spine J,2011,5(3):180-187.
[11]Pongchaiyakul C,Nguyen ND,Jones G,et al.Asymptomatic vertebral deformity as a major risk factor for subsequent fractures and mortality:a long-term prospective study[J].J Bone Miner Res,2005,20(8):1349-1355.
[12]Briggs AM,Wrigley TV,van Dieen JH,et al.The effect of osteoporotic vertebral fracture on predicted spinal loads in vivo[J].Eur Spine J,2006,15(12):1785-1795.
[13]Rollinghoff M,Siewe J,Zarghooni K,et al.Effectiveness,security and height restoration on fresh compression fractures-a comparative prospective study of vertebroplasty and kyphoplasty[J].Minim Invasive Neurosurg,2009,52(5-6):233-237.
[14]Harrop JS,Prpa B,Reinhardt MK,et al.Primary and secondary osteoporosis'incidence of subsequent vertebral compression fractures after kyphoplasty[J].Spine,2004,29(19):2120-2125.
[15]Steinmann J,Tingey CT,Cruz G,et al.Biomechanical comparison of unipedicular versus bipedicular kyphoplasty[J].Spine,2005,30(2):201-205.
[16]周建伟,马华松,邹德威,等.骨质疏松性椎体压缩骨折经皮穿刺球囊扩张后凸成形术后再骨折的相关因素研究[J].中国修复重建外科杂志,2011,24(10):1180-1183.
