阴道超声联合宫腔镜检查对围绝经期异常子宫出血的诊断价值
2014-11-24宋庆宏
张 燕,宋庆宏
(1.天津市第四中心医院 妇产科,天津300000;2.天津市人民医院 血管科)
经量增多、经期延长、不规则阴道出血或绝经后出血等异常阴道流血是围绝经期妇女常见的症状,在治疗前必须进行明确的检查。本研究通过对183例围绝经期异常子宫出血的患者行阴道超声和宫腔镜检查,与镜下活检或诊刮的病理检查结果进行比较,统计分析两种方法联合应用的诊断价值。
1 资料与方法
1.1 一般资料 对2008年10月到2013年10月在我院进行就诊治疗的围绝经期异常子宫出血的患者进行系统回顾分析,其中符合纳入标准即:同时接受了阴道超声、宫腔镜检查并且进行了病理诊断的患者总计183例,年龄44-58岁,平均(48±4)岁。
排除服用三苯氧胺、应用宫内节育器、进行激素替代治疗、卵巢肿瘤所引起的子宫出血。
1.2 方法 患者先接受阴道超声 (日本AlokaSSD 1100扇扫彩色多普勒超声诊断仪,)检查,并且在接受阴道超声检查后4天内进行常规宫腔镜(德国蛇牌硬管型宫腔镜)检查,0.9%氯化钠注射液膨宫,膨宫压力80-100mmHg,缓慢进镜,依次观察宫颈管有无异常改变,之后观察宫腔整体形态,依次检查子宫前壁、左宫角、左输卵管开口、后壁、右宫角、右输卵管开口、子宫底,如果发现异常改变,进一步进行更加仔细的检查局部,略退出镜体,再次观察宫颈管情况,对镜下的异常部位行定位活检、诊刮,并且进行病理检查。
1.3 统计学方法
采用SPSS 19软件进行统计分析,所得数据比较采用卡方检验,P<0.05差异有统计学意义。
2 结果
2.1 病因分析 符合纳入标准的有183例围绝经期异常子宫出血患者,其中子宫内膜增殖症62例(33.9%),子宫内膜息肉56例(30.6%),黏膜下肌瘤36例(19.7%),子宫内膜炎21例(11.5%),子宫内膜癌8例(4.4%)。最常见病因为子宫内膜增殖症占33.9%;其次为子宫内膜息肉(30.6%)和子宫黏膜下肌瘤(19.7%)。
2.2 病理诊断与阴道超声检查诊断符合情况 阴道超声与病理诊断结果的符合率为62.8%,阴道超声与宫腔镜联合检查与病理诊断的符合率为91.8%,见表1。后者符合率明显高于前者的符合率(P<0.05)。对于子宫内膜增殖症、子宫内膜息肉及子宫粘膜下肌瘤,宫腔镜检检出率显著高于阴道B超(P<0.05)。阴道超声无法检测出子宫内膜炎。
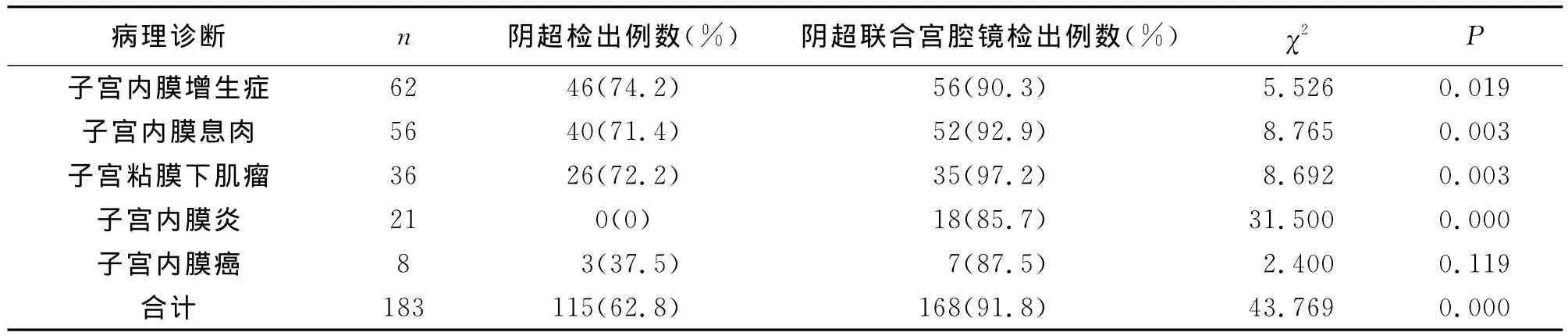
表1 阴道超声和宫腔镜检查与病理诊断符合率比较
3 讨论
有研究表明围绝经期子宫异常出血主要病因以功能失调性子宫出血占第一位(62.63%),其中子宫内膜增生症占69.35%;而肿瘤占第二位,约16.67%[1]。本研究结果发现围绝经期异常子宫出血的病因多以良性病变为主,且以子宫内膜增生最为常见,其次为子宫内膜息肉和黏膜下肌瘤,与相关报道相符[2]。
临床上仅根据病史、妇科查体及B超检查在临床上常不能对围绝经期异常子宫出血做出诊断,尤其B超经常不能发现宫内占位病变直径<1cm的,一些宫腔内器质性病变仅凭诊断性刮宫结果容易漏,近年来宫腔镜检查发展迅速,宫腔镜在异常子宫出血中的应用价值已被国内外很多学者证实,认为直视下用宫腔镜活检准确率最高,可以作为宫内病变诊断的“金标准”[3]。有学者认为,对于围绝经期异常子宫出血,应做经阴道彩色多普勒超声检查,经阴道彩色多普勒超声为无痛、无创检查,操作简单、图像清晰、安全方便。检查过程中无需充盈膀胱,能避免腹壁脂肪和肠道气体的干扰,可清晰地检测子宫的大小、形态、宫壁的厚度及内膜的变化,血流信号的改变,是众多研究学者的围绝经期异常子宫出血首选的筛查手段,对临床诊治围绝经期出血具有指导性意义[4]。本研究中183例子宫异常出血的患者统计分析后表明,经阴道彩色多普勒超声与组织病理学诊断符合率较高,主要体现在子宫内膜增殖症、子宫内膜息肉、黏膜下肌瘤等疾病的诊断中,可作为该类疾病的首选诊断方法,但是对于较小的宫腔内病变或者子宫内膜炎症诊断价值较低。夏恩兰研究发现对于直径<2cm的宫内占位病变单纯超声检查容易漏诊,对于直径<1cm的病变甚至无法分辨其与正常组织的差别[5]。超声检查只是一种影像学的判定,无法获取最终的病理诊断,对疾病的诊断缺乏特异性,因此更适用于临床初筛检查。
对围绝经期异常子宫出血以往常依靠诊断性刮宫做病理诊断,反复盲目对子宫壁进行搔刮会使组织结构遭到破坏,以及会导致部分宫腔组织遗漏,影响病理诊断结果。国内外报道文献报道,约50%的遗漏率[6]。且宫刮术具有多种术后并发症,例如宫腔粘连、闭经等。有研究表明,纵然是经验丰富的妇产科医生,在仅仅徒手刮宫接受病理检查也会存在10%到35% 的漏诊率,,而且盲目刮宫可能会将病变组织刮成碎片,在与子宫内膜混和后,造成病理镜下诊断困难,而且对微小病变、子宫角等处极易发生遗漏[7]。宫腔镜检查是近代妇科领域发展较快的新技术,是一种微创性检查技术,可直视宫腔内的情况,且可以根据需要改变观察角度,可以更好的发现超声和诊刮无法发现的微小病变,对可疑病灶定位活检,具有直观、准确的特点,提高诊断率,避免盲目性[8],可以避免盲目诊刮造成的漏诊、误诊,还能够借助镜体的放大功能,对宫腔内微小病变,尤其在局灶样病变的识别、定位活组织检查方面是单纯诊刮以及阴道超声检查所无法比拟的[9]。宫腔镜直视下活检能准确地获取病理组织,能准确排除子宫内膜癌等恶性病变。此外,宫腔镜下发现病变如内膜息肉、黏膜下肌瘤时可直接行电切治疗,诊断治疗一并解决。本文宫腔镜联合B超诊断与病理诊断的总符合率为91.8%,明显高于单纯B超检查,差异有统计学意义,但对于子宫内膜癌的诊断因例数太少二者差异无统计学意义。目前为止,尚无循证医学证据证实宫腔镜检查会导致癌细胞扩散[10],但是为了尽可能的减少癌细胞扩散的可能性,对已经明确诊断的子宫内膜癌患者不再做宫腔镜检查,高度怀疑的患者应将膨宫压力应降到最低,并尽可能的缩短检查时间[11]。
[1]胡晓玲,肖丽春,张海娥.围绝经期异常阴道流血病因分析(附198例病理报告)[J].井冈山学院学报,2009,30(4):79.
[2]范伟荣,林 俊.宫腔镜诊断异常子宫出血104例分析[J].浙江预防医学,2009,21(8):51.
[3]Demir Z.Velidedeoglu H,Celebiogtu S.Repairofpharyngoeutaneousfirstulas with the submental artery island flap[J].Plast Reconstr Surg,2005,115(1):38.
[4]王冬娜,王凤英,龙晓宇,等.围绝经期功能失调子宫出血患者子宫内膜超声影像特点及病理的相关分析[J].中国妇产科临床杂志,2010,11(2):109.
[5]夏恩兰.功能性子宫出血的内窥镜治疗[J].国外医学·妇产科学分册,2006,33(2):73.
[6]盂跃进,杜洁华.电视宫腔镜技术在子宫内膜癌早期诊断中的应用价值[J].生殖与避孕,2006,26(5):320.
[7]田国琴,寿炎明,方雅琴,等.阴道B超联合宫腔镜在绝经后子宫出血中的应用[J].中国微创外科杂志,2010,10(3):243.
[8]夏恩兰.功能性子宫内膜的内窥镜治疗[J].国外医学·妇产科学分册,2006,33(2):73.
[9]Cooper JM,Erickson ML.Endometrial sampling technique in the diagnosis of abnormaluterine bleeding[J].Obstet Gynecol Clin North AM,2000,27(2):235.
[10]Yazbeck C,Dhainaut C,Batallan A,et al.Diagnostic hysteroscopyand risk of peritoneal dissemination of tumor cells[J].GynecolObstetFertil,2005,33(4):247.
[11]Selvaggi L,Cormio G,Ceci O,et al.Hysteroscopy does not increasethe risk of microscopic extrauterine spread inendometrialcarcinoma[J].IntJ Gynecol Cancer,2003,13(2):223.
