42例儿童紫癜性肾炎的临床表现与病理的分析
2014-09-17谭振香王丽敏
谭振香,王丽敏
(1.佳木斯大学附属第一医院儿二科,黑龙江佳木斯154003;2.绥芬河市妇幼保健院儿科,黑龙江绥芬河157300)
过敏性紫癜(Henoch-schonlein purpura,HSP)是儿童发病中最长见的变态反应性系统性坏死性出血性小血管炎,临床上表现为关节肿痛或关节炎、腹痛、非血小板减少性皮肤紫癜、血尿和蛋白尿[1]。过敏性紫癜引起肾脏损害称为紫癜性肾炎(Henoch-schonlein purpura nephritis HSPN),是过敏性紫癜最严重的并发症之一,是仅次于狼疮性肾炎的一种常见继发性肾小球肾炎,也是小儿慢性肾衰的主要原因。国外报道中在HSPN发病中IgA[2]起着关键的作用有文献报道HSPN好发年龄组在6~10岁[3]。男女之比约为1.23:1~1.64:1。关于发病率的报道不尽相同大多数为21% ~81%,本病的预后与临床表现、病理分级有着紧密的关联[4]。病理分型越重,预后也较差。患儿的紫癜性肾炎的远期转归我们可以看到1.09% ~15.20%最终可发展为终末期肾病[5],现在就我院所做的肾活检来证实的42例紫癜性肾炎患儿的资料进行了详细的分析,以便了解HSPN的患儿的病理分级特点、临床特征表现及其相互的关系,以便能对本病有更好的了解。
1 资料和方法
1.1 一般资料
2006-09~2009-10在儿科病房住院患有过敏性紫癜的儿童有42例病例(所有患儿均经家长知情同意后,在B超定位引导下行肾穿刺活体组织检查术),经组织活检病理确诊为紫癜性肾炎。均为居住在中国北方的患儿,其中男28例,女14例。男:女之比为2:1,发病年龄5~16岁,平均(9.77±3.34)岁,高发年龄组为6.59~12.09岁。我院42例行活检的患儿约7d~2年之内出现肾脏损害,一个月内发病的患儿为35例,约占83.33%。本次研究结果符合中华医学会儿科分会肾脏病学组制定的HSPN诊断标准:①尿常规,尿β2-微球蛋白检测,尿沉渣显微镜下检查出现异常、伴有或不伴有水肿,肾功能不全和高血压;②有确切的皮肤紫癜病史,伴或不伴关节或消化道症状;③排除IgA肾炎、乙肝病毒相关性肾炎、系统性红斑狼疮及血小板减少性紫癜等全身性疾病。④肾活检符合HSPN的表现。
1.2 分类方法
(1)临床类型:中华医学会儿科学分会肾脏病学组于2000年的珠海会议上制定出诊断HSPN的标准,将临床上的HSPN分为6型:①慢性肾炎型;②急进性肾炎型;③肾病综合征型;④急性肾炎型;⑤血尿和蛋白尿型;⑥孤立性血尿或孤立性蛋白尿型。
(2)按病理组织分型:采用国际儿童肾病研究会分类(ISK2 DC分类)的标准,来将紫癜性肾炎分为I~Ⅵ级[6]。
(3)按尿白细胞分型:①无白细胞尿型:尿沉渣镜检wBC≤25个/μL,②白细胞尿型:尿沉渣镜检WBC>25个/μL,同时排除尿路感染。
(4)按免疫荧光分型:依照肾小球内免疫复合物的不同可分为以下5 型[7]。
1.3 统计学方法
采用SPSS17.0进行统计处理,并进行χ2检验,P<0.05具有统计学意义。
2 结果
2.1 临床分型
42例HSPN患儿中有19例出现蛋白尿型和血尿约占45.24%;9例出现肾病综合征型约占21.43%;3例出现急进性肾炎型约占7.14%;有4例出现孤立性血尿或孤立性蛋白尿型约占9.5%;没有慢性肾炎型,见表1。

表1 临床表现的分型
2.2 免疫沉积物的特点
所有患儿均有IgA沉积,有27例出现单纯IgA的沉积,占64.29%为最多,lgG+IgA沉积的有9例占21.43%,IgA+IgG+IgM沉积的有5例占11.90%,有1例IgA+IgM沉积的患儿,占0.02%,本组伴有 C3沉积的患儿有 31例占73.81%,见表2。

表2 免疫沉积物百分率
2.3 病理分级
本组病例中有17例为Ⅱ级,最多约占40.48%,有14例为Ⅲ级约占33.33%,有7例I级占19.05%,有2例为VI级约占4.76%,有1例V级约占2.38%,没有出现IV级,见表3。

表3 病理类级的百分率
2.4 病理分级与免疫沉积物的分型关系
患儿免疫荧光分型中以单纯IgA沉积最多,对应的病理分类为I级、Ⅱ级、Ⅲ级、Ⅴ级、Ⅵ级,IgG+IgA对应分级为Ⅱ级、Ⅲ级、Ⅴ级、Ⅵ级,IgM+IgA+IgG对应Ⅱ级和Ⅲ级,没有统计学意义(P>0.05),见表4。
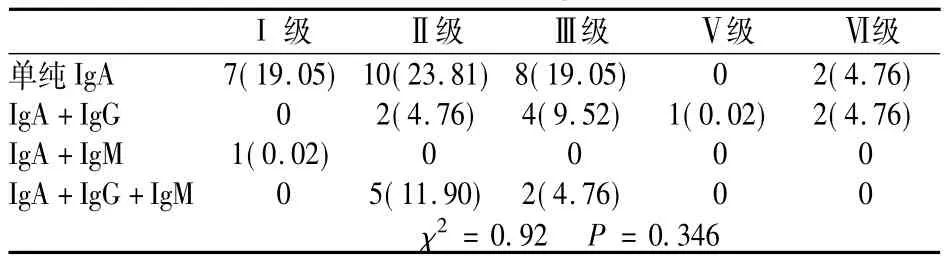
表4 病理分级与免疫复合物沉积的关系
2.5 本组患儿中大多数伴有C3沉积,且其病理改变主要为Ⅱ级和Ⅲ级,未有C3沉积的病理改变为I级和Ⅱ级,χ2检验P=0.044,伴或不伴有C3沉积和HSPN病理分型具有统计学意义(P<0.05),见表5。

表5 C3的沉积与病理分级关系
2.6 病理分类与临床分型之间的关系
本组HSPN患儿以蛋白尿型加血尿较多,有19例,占45.24%,临床特征为蛋白尿型加血尿的患儿对应的病理分级为Ⅱ级、Ⅲ级;孤立性血尿/孤立性蛋白尿型对应于Ⅰ级;肾病综合征型对应为Ⅱ级、Ⅲ级和Ⅵ级;急性肾炎型对应为Ⅲ级,Ⅱ级,Ⅰ级;Ⅴ级也对应着急进性肾炎型,经统计学分析总体临床分型和病理分级之间不存在着相关性,见表6。

表6 病理分级与临床分型关系
2.7 患儿的性别、出现皮疹的次数、白细胞尿型与腹部症状以及病理分级的关系
本组42例患儿有38例为无白细胞性尿型约占90.48%,有4例白细胞尿型的患儿占9.52%,两组患儿的病理分级为Ⅴ级和Ⅵ级,χ2检验P=0.012,明显小于0.05,有统计学意义,即有白细胞尿型比无白细胞尿型的HSP的病理改变较重。本组患儿大多数为男孩,男女之比为2:1,χ2检验P=0.896,明显大于0.05,可以证明与HSPN病理分级无联系,无统计学意义。本组腹痛患儿共6例占28.57%,χ2检验P=0.301,明显大于0.05,腹痛与病理分级没有统计学意义。本组出现一次以上的皮疹患儿占多数,共有26例约占61.90%,χ2检验P=0.024,明显小于0.05,HSPN患儿病理改变与皮疹的出现有统计学意义,见表7。

表7 腹部症状级,性别,白细胞尿型,出现皮疹的次数与病理类型的关系
3 讨论
过敏性紫癜(HSP)又称亨-舒综合征,好发于儿童,本组年龄均在(6.38±3.56)岁。该病是以小血管炎为主要病变的系统性血管炎,能够使肾脏受到损害,患儿出现肾脏受累约在出现典型紫癜疹后的5~7周。国外文献报道肾损害发生在起病后4周内的约占84.9%,起病6个月内发生的肾损害约占95.33%。是和报道相符合的[7],因此HSP的患儿即使尿沉渣分析正常,也应在六个月内进行定期复查,防止肾损害的发生,本病一般预后良好,除外病理改变明显的,其预后效果较不佳。长期的研究表明重症患儿的肾损害将可能发展成为终末肾衰竭[2]。肉眼血尿与肾损害程度密切相关,临床症状的严重程度与病理损伤的程度基本一致。
3.1 发病情况
儿童好发过敏性紫癜以男孩为多,据文献报道HSPN好发年龄组约为 6 ~10 岁,男女之比大约 1.23:1[4]~1.64:1[5]本组高发年龄组为6~12岁,男女之比为2:1,与文献报道有出入,可能原因为该地区环境及样本数量不足有较大的相关性。
3.2 临床表现
HSPN临床表现较为复杂多样。本组的患者以蛋白尿型和血尿最为多见,约占45.24%,其次为肾病综合征型类型,大约占21.43%。根据文献报道中指出在发病的初期,临床表现中肾脏损害的程度就决定了肾小球的损害程度。在紫癜性肾病中有肾病、肾炎临床表现者病理类型要相对严重些。因此就应该严密的观察病情变化,以及观察相关检查指标,为了避免耽误治疗。
3.3 病理表现
紫癜性肾炎的病理改变:轻者仅见轻度的系膜增生,局灶性肾炎,微小病变。重者可见弥漫增殖伴新月体形成。HSP患儿即使尿常规和24h尿蛋白定量正常,其肾损害也已存在,说明肾脏病理损害与临床表现并不完全平行应长期随访,以免漏诊。
3.4 临床表现与病理分级
HSPN的患儿病理分类等级为孤立性血尿/蛋白尿可出现相应临床表现;病理分类为Ⅱ、Ⅲ、Ⅵ水平的,相应的临床表现为蛋白尿和血尿;急性肾炎型相应对应的Ⅰ、Ⅱ、Ⅲ级;肾病综合征类型相对应Ⅱ、Ⅲ和Ⅵ水平;急进性肾炎型其对应于Ⅴ级;足可以看出HSPN患儿的临床表现不与肾脏的病理改变相平行[9]。
4 结论
患儿出现非感染性白细胞尿并发生过一次皮疹时,肾脏病理改变较明显,但临床表现有腹痛的患儿与病理改变没有关系,即使患儿24h尿蛋白定量正常,肾脏也可发生较明显的改变[10],所以应该至少随访6个月,即使是尿沉渣和肾功能正常,防止肾损害的发生,最大程度的改善预后及防止漏诊。女性患儿在成年后的妊娠中,需要注意监测和门诊随诊。
[1]Pillebout E,Niaudet P.Henoch-schonlein purpura,Rev Prat[J].2008,58(5):507 511
[2]Assadi F.Childhood Henoch-Schonlein nephritjs:a multivariate analysis of clinical features and renalmorphology at disease onset[J].IranJKidney Dis,2009,3(1):17 21
[3]Sileikiene,TamakauskieneE,Baksiene D.Henoeh-Sch?nleinpurpura-one of themost common types of systemic vasculitis in childhood[J].Medieina,2003,39(5):476 469
[4]易红,张国珍.紫癜性肾炎肾脏免疫复合物的沉积物于临床类型及临床的关系[J].临床医学研究,2007,24(2):309 311
[5]Avner ED,Harmon WE.Niaudet PIPediatribc Nephrologyl Lippincott[J].Williams and Wikins,2004,1(8):512 864
[6]易著文主编.实用小儿肾脏病手册[M].北京:人民卫生出版社,2005,384 390
[7]王旭,栾江威,杨杏鲜,等.儿童紫癜性肾炎的临床病理及预后[J].临床儿科杂志,2008,26(4):309 311
[8]Davin JC,Weening JJ.Henoch Schon1ein purpura nephritis:anupdate[J].Eur JPediatr ,2011,160(12):6892 695
[9]Rostoker C.Schon1ein Henoch purpura in chi1dren and adu1ts:diagnosis,pathophysiology and management[J].Biol Drugs,2009,15(2):992138
[10]杨静霞,黄松明,吴红梅,等.儿童紫癜性肾炎180例临床与病理分析[J].中国实用儿科杂志,2009,24(5):390 398
