儿童外伤后颅内感染的综合治疗策略
2014-09-17翟卫超刘方硕刘振波
翟卫超,刘方硕,刘振波
(1. 河北省威县人民医院,河北 威县 054700;2. 河北省邢台市人民医院,河北 邢台 054000)
[通信作者] 刘振波,Tel:13933706099,E-mail:lzb3156265@126.com
儿童颅脑外伤是儿科神经外科最为常见的一类疾病,脑外伤术后发生颅内感染是儿童术后并发症之一[1]。术后颅内是否感染是手术成功与否的关键,也是患儿术后能否痊愈的关键因素。近年来,如何降低患儿术后颅内感染的发生率,尤其是针对某些医源性的感染,受到临床普遍关注[2-3]。笔者对2009年4月—2012年9月治疗的脑外伤术后并发颅内感染的30例患儿资料进行分析,现将结果报道如下。
1 临床资料
1.1一般资料 本组30例患儿中,男19例,女11例;年龄2~13(8.55±3.68)岁。术前诊断:为开放颅脑外伤20例,闭合颅脑外伤10例。30例患儿中9例行择期手术,21例行急诊手术;18例行前颅手术,12例行后颅手术。引起颅内感染的相关因素见表1。
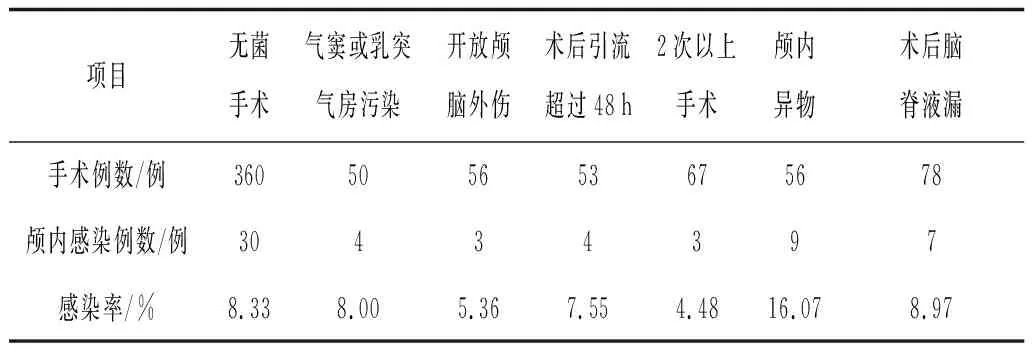
表1 引起颅内感染的相关因素
1.2患儿临床症状 主要有发热、精神萎靡、不自主性寒战、嗜睡、恶心、呕吐、颈项抵抗、头痛等,腰穿脑脊液观察呈混浊状,颅内感染早期CT检查无异常。临床诊断为术后颅内感染后分别于第10天、1个月和3个月对患儿进行CT检查。术后10 d CT诊断提示,17例手术区出现水肿,另有13例伴有低密度水肿,水肿范围大于手术区域,提示有占位效应;术后1个月CT结果提示,25例正常,5例有周围明显水肿;术后3个月CT结果提示1例有明显脑萎缩。
1.3脑脊液细菌培养和药敏试验结果 细菌培养结果显示18例呈阳性,其中金黄色葡萄球菌7例,表皮葡萄球菌5例,肺炎克雷伯菌2例,大肠埃希菌2例,变形菌属1例,铜绿假单胞菌1例。
1.4治疗方法 根据脑脊液监测结果和细菌培养结果选用敏感抗菌药物进行全身治疗。7例行反复腰穿引流脑脊液,每天1~2次,依据患儿病情程度持续引流5~16周,每天引流释放并用生理盐水置换,直至患儿脑脊液由混浊转为清澈,若患儿引流过程中出现头痛等不适症状应立即停止。7例脑脓肿患儿行穿刺引流术,引流同时向脓腔内灌注敏感抗菌药物盐水进行冲洗,患儿置管时间约为5 d,5 d后CT复查提示脓腔缩小或者消失则拔管。硬膜外和头皮下感染患儿3例,临床行皮下置双腔管引流,并联合抗菌药物盐水连续灌洗1周,待患儿症状减轻或消失,冲洗物经细菌培养结果提示为阴性后拔管。在细菌培养结果尚未证实前或结果提示为阴性者,首先应用广谱抗菌药物。临床感染若由手术伤口引起,则应用苯唑西林钠2 g,按处方稀释后静脉滴注,4次/d;并可兼使用第三代头孢菌素,头孢曲松钠2 g,稀释后静脉滴注,3次/d。感染若源于患儿肺部、鼻窦亦或废损失活的脑组织,临床则可应用第三代头孢菌素静脉滴注,4次/d。依据患儿体质量合理给予一定剂量的抗菌药物。给药后观察48~72 h,视病情变化与否决定是否更换抗菌药物。待临床细菌培养结果和药敏试验结果出来后再做调整,治疗过程中可适当延长抗菌药物的给药周期,待患儿感染且体温恢复正常后1周左右停止给药。
1.5治愈判断标准[4]患儿体温恢复正常,连续3次以上脑脊液常规检查提示细胞数正常,脑脊液恢复清亮,脑CT检查提示正常,2次以上细菌培养提示阴性;患儿无与颅内感染有关的功能性障碍。
2 结 果
本组患儿最终临床治愈27例,脑萎缩1例,死亡2例。
3 讨 论
颅内感染是指由化脓性细菌所致的感染,细菌主要通过直接进入、血行性播散或逆行浸润等途径到达脑膜和脑脊液间隙。神经外科手术是一种侵入脑脊液间隙的操作,对颅脑的生理屏障损伤较大,为细菌进入颅内开辟了一条捷径,是引起颅内感染的重要途径。颅内感染是神经外科开颅手术后的并发症之一,其对脑部疾病的康复有着极为不利的影响,导致患者的病死率和致残率升高,对患者的预后极为不利,因此控制颅内感染的发生对于改善预后非常重要。而完整未经破坏的颅腔和血-脑屏障是天然抵御病原体侵入进而导致颅内感染的天然屏障。开颅手术和颅脑外伤均不同程度地破坏其自身环境。
颅脑外伤后行开颅手术导致颅内感染的因素有以下几种:①手术本身即是引起术后颅内感染的主要原因[5]。手术时间的长短、是否留置引流管、手术类型及有无伴发基础疾病等均与感染的发生有较大的相关性,其中手术时间越长则暴露时间越长,感染的发生率也越高;留置引流管患者也因留置管道的原因导致与外界接触相通时间较长,故感染发生率较高;急诊手术因手术准备不如择期手术准备充分,故感染率较高;伴发基础疾病者因其免疫力较低,故较易发生感染。本组行开放颅脑外伤手术者20例,占同期开放伤手术患儿总数的16%。②肺部感染。脑外伤患儿由于病情较重,加之昏迷致使患儿出现吞咽和咳嗽障碍,导致口腔内的黏痰、血和呕吐物误吸且较难及时排出,致使呼吸道侵入性黏膜损伤,血-脑屏障功能降低引发肺部感染[6]。甚至更为严重者引发败血症,细菌随血流入侵颅内引发颅内感染。③脑脊液漏头皮下感染。手术中硬脑膜敞开或缝合不严,缝合头皮切口时帽状腱膜不严密,术后出现脑脊液漏可增加感染机会。本组有7例患儿由于术后头皮缝合不严,导致患儿出现皮下出血感染,也有部分患儿由于出现反复脑脊液耳漏和鼻漏致使颅内感染。④术后引流超过48 h。术后放置引流管、条均有明显增加颅内感染的几率,特别是引流时间过长,超过48 h的患儿感染几率也大大增加。⑤操作污染。违反外科无菌操作原则及手术医疗器械、消毒材料的不慎污染也是临床致使颅内感染的常见诱发因素。
鉴于以上颅脑外伤后行开颅手术导致颅内感染的因素,笔者认为应从以下几个方面采取措施尽可能避免或减少颅内感染的发生:①手术中处理应贯彻手术室的规定,杜绝医源性的感染,严格无菌操作,尽量减少术野的暴露范围,减少和避免污染,尽量缩短手术时间,严密缝合,冲洗创面使用双氧水,尽可能地将其他异物远离手术台。②术后处理亦应严格无菌操作,引流需谨慎,引流必须畅通,可选择高压硅胶管消毒引流管,若引流管的走行距离较长也能够一定程度上预防术后感染;杜绝引流液的逆流,有条件的话可以给引流管加上防止逆流的措施;确保引流管的放置,时刻注意观察,硬膜下、硬膜外及灶腔置管一般24 h拔除,脑室外引流管一般不超过10 d;引流管拔除后需在无菌操作下缝合伤口。③保持病房的空气流通,患儿血糖维持在正常水平,增强患儿的免疫力,加强患儿的营养。除避免临床手术因素外,敏感类抗菌药物的选择和使用方法上也及其重要。围手术期预防性应用广谱抗生素,如第三代头孢菌素,因为此类药物易于通过血-脑屏障,疗效显著。颅脑外伤患者在术后和感染后血-脑屏障通透性提升[7],因此临床应根据药敏结果选用敏感类抗菌药物进行治疗。一旦确诊为颅内感染应立即联合应用足量的针对性强的强效抗菌药物。治疗过程中密切关注患儿有无营养缺失、体内水电解质及酸碱平衡有无紊乱,并密切关注药物对患儿肝、肾功能的损害程度和有无毒副作用。
颅脑外伤术后并发颅内感染的临床处理十分复杂,目前致死率逐年上升,故开颅后发生的颅内感染应当引起高度重视。因为脑表面沟回多,加之血-脑屏障及颅底、脑池等人体解剖学特点使细菌容易积存于脑表面,并出现许多死角,所以抗生素难以到达感染部位,或在颅脑内难以达到足够的血药浓度。因此在全身应用有效抗生素的同时,应根据患儿的实际情况采取腰穿、腰大池持续引流、脑室外引流等方法,释放炎性脑脊液,并且对较严重的病例进行鞘内注射用药。鞘内注射用药可通过脑脊液-脑屏障反向扩散,容易进入脑组织,达到有效治疗浓度,且局部用药能显著提高病灶区的抗生素浓度。
综上所述,笔者认为颅脑外伤后开颅手术导致术后感染的危险因素包括手术时间、留置引流管、手术类型、脑脊液漏及有无伴发基础疾病,治疗过程中应引起重视,尽量予以避免,严格执行无菌操作技术,彻底清创,严格止血,手术过程中所使用材料严格要求且灭菌,一旦发生感染,应根据脑脊液监测结果和细菌培养结果进行全身治疗。
[参考文献]
[1] 吴涛,袁先厚,江普查,等. 开颅术后颅内感染的临床诊治[J]. 中国临床神经外科杂志,2007,9(6):433-434
[2] 梁耀携. 重型颅脑损伤患者开颅术后医院感染及其危险因素分析[J]. 广东医学报,2006,24(6):581-583
[3] 郑惠琼,董志辉,赵尕英. 铜绿假单胞菌医院感染流行病学耐药性及相关因素分析[J]. 检验医学与临床,2009,9(9):1110-1111
[4] 谢泽宇,张增良,庄明华,等. 脑室-终池灌注引流法治疗严重颅内感染[J]. 南京军医学院学报,2002,24(1):71
[5] Ford A,Moayyedi P. How can the current strategies for Helicobacterpylori eradication therapy be improved?[J]. Can J Gastroenterol,2003,17(Suppl):36B-40B
[6] 徐明,史中华,唐明忠,等. 神经外科患者脑脊液细菌流行病学和耐药性10年监测[J]. 北京医学,2007,29(10):583-586
[7] 陈海莲,黄五星,林静茹. 560例神经外科住院患者医院感染的调查与护理对策[J]. 广东医学院学报,2007,25(1):95-96
