手术治疗胃肠间质瘤患者的预后分析
2014-09-13程晓剑章安庆叶显道侯亚峰吴新刚朱文俊
程晓剑 章安庆 叶显道 侯亚峰 吴新刚 朱文俊 方 磊
胃肠道间质瘤是近年来新认识的一种少见肿瘤[1]。随着近几年对胃肠道间质瘤的基因表达和突变、免疫组化的检测和良恶性诊断标准有了突飞猛进的认识,开始将胃肠道间质瘤视为一个独立的临床实体肿瘤,而不再将其含糊地归为胃肠道肌源性或神经源性肉瘤[2]。但目前关于影响胃肠道间质瘤的预后因素仍没有统一的调查研究。因此本研究通过回顾性分析56例胃肠道间质瘤患者的临床资料,对其预后进行单因素分析和多因素分析,以期能够发现影响预后的独立因素。
1 资料与方法
1.1 一般资料
收集2010年4月-2014年1月在本院外科收治的胃肠间质瘤患者的临床资料。病例纳入标准:①病理复核免疫组化CD117(+);②年龄18岁以上;③病理资料及随访资料完整;④行R0切除手术治疗。排除标准:①同时患有其他严重恶性肿瘤;②就诊时为复发性或转移性胃肠道间质瘤;③围术期死亡者。
严格遵照上述纳入标准和排除标准,共有56例患者纳入研究,其中男性30例,女性26例,年龄18~76岁,平均年龄(44.5±10.8)岁。肿瘤部位:胃32例(57.1%),小肠12例(21.4%),结直肠3例(5.4%),其他即肿瘤位于肠系膜后、腹膜后有9例(16.1%)。肿瘤平均直径(7.6±4.5)cm。患者的临床首发症状:腹胀、腹痛、腹部不适35例(62.5%),呕血、黑便15例(26.8%),腹部包块4例(7.1%)、贫血2例(3.6%)。
1.2 病理资料收集
重新调出2010年-2014年本院收治的胃肠道间质瘤患者的病理标本组织,以10%甲醛进行固定,石蜡包埋3 μm切片,给予HE和SP法免疫组化染色,检测过程中均采用阳性对照和阴性对照,免疫组化一抗有CD117,全部抗体和试剂均购自上海新锐生物有限公司。收集肿瘤的相关病理特征,包括肿瘤细胞密集程度、核分裂象、肿瘤是否破裂。
1.3 随访方法
采用门诊复查、电话进行随访,随访时间自手术之日至2014年1月7日止,失访记为死亡。
1.4 统计学方法
采用SPSS 13.0行数据分析,生存分析采用Kaplan-meier法,单因素分析各变量和生存率的关系使用Log-rank检验,再将单因素分析结果中有统计学意义的指标进行Cox回归分析,检验水准为0.05。
2 结果
2.1 56例胃肠道间质瘤患者的随访结果
自手术之日至随访截至日期(2014年1月7日),2例失访,随访率为96.4%,随访时间1~38个月,中位随访时间为17个月。4例复发,2例转移,8例死亡。患者1、3、5年生存率分别为94.6%(53/56)、89.3%(50/56)、82.1%(46/56)。
2.2 胃肠道间质瘤术后5年生存率的单因素分析
单因素分析结果显示患者预后与年龄(χ2=6.848,P=0.009<0.01)、肿瘤直径大小(χ2=5.516,P=0.019<0.05)、核分裂象(χ2=6.233,P=0.013<0.05)以及肿瘤是否破裂(χ2=5.148,P=0.023<0.05)4个因素有关,见表1。
2.3 胃肠道间质瘤患者预后多因素分析
单因素分析中有统计学意义的因素行Cox回归分析,结果显示,肿瘤大小(RR=6.600,95%CI=2.830~15.390)、核分裂象(RR=8.457,95%CI=2.855~25.049)和肿瘤是否破裂(RR=6.586,95%CI=1.792~24.202)是胃肠道间质瘤术后患者预后的独立影响因素,见表2。
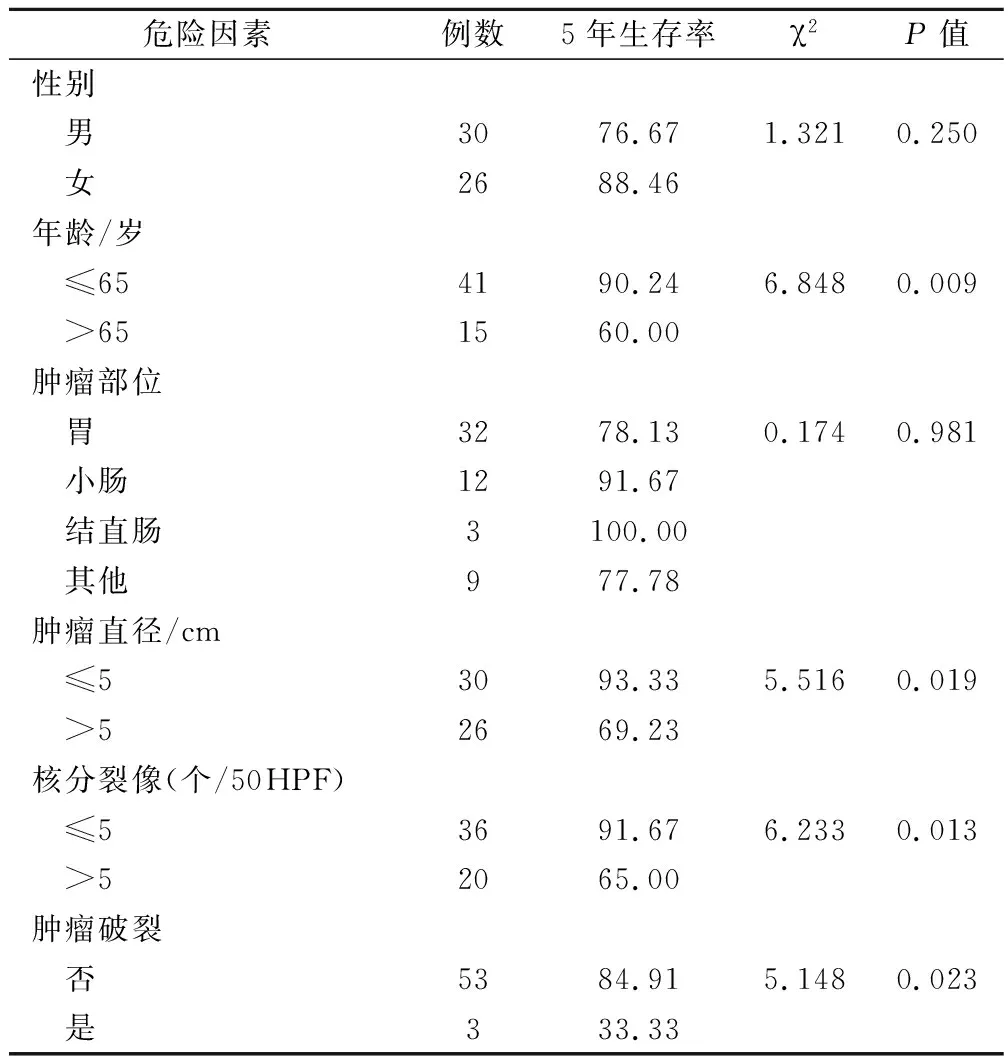
表1 胃肠道间质瘤患者术后5年生存率的单因素分析比较/%
3 讨论
胃肠道间质瘤是一种恶性潜能未知的肿瘤,不同患者肿瘤的侵袭危险度或复发转移的可能性有差别,常用的良恶性诊断已不能正确反映胃肠道间质瘤的生物学行为[3]。因此,如何正确地预测胃肠道间质瘤的生物学行为成为医生们面临的难题。为了很好地解决上述问题,对影响手术治疗胃肠道间质瘤患者的预后的因素进行分析研究就显得十分必要。
本研究结果显示:肿瘤大小、核分裂象和肿瘤是否破裂是本研究中胃肠道间质瘤患者术后预后的独立影响因素。
肿瘤的大小和核分裂象一直是各类肿瘤疾病判断预后的重要指标,一般而言,肿瘤的直径越大,其破溃播散造成转移的几率也就越大,对患者的预后就越不好。核分裂象越多,肿瘤属于恶性性质的可能也就越大。本研究的结果也证实了肿瘤的大小和核分裂象对患者的预后的影响具有统计学意义。以往文献报道[4-5]认为只要胃肠道间质瘤的实体瘤体直径大于5 cm且合并肿瘤细胞存在核分裂象,即可诊断为恶性胃肠间质瘤,患者的预后也往往较差。但根据Rutkowski等[6]的报道,肿瘤直径<7 cm的患者依然有35%的可能发生转移或复发、而肿瘤直径≥7 cm的患者中,40%的患者在5年的随访中并未发生转移。各临床报道均显示肿瘤直径越大患者预后越差[7],但对肿瘤直径大小的临界值的确定却不甚一致。笔者推测由于肿瘤大小是由多名医师测量,测量的准确度在不同医师间有差异,同时由于标本在固定前后肿瘤的直径也会有所不同,肿瘤破裂后肿瘤的直径与实际大小又会有较大差距,因此对肿瘤直径的测量的方法仍需标准化[8]。而核分裂象的准确计数则要求病理科医生具有娴熟的技术。

表2 胃肠道间质瘤患者预后多因素分析
肿瘤破裂在本研究中是影响胃肠间质瘤患者预后的因素之一。肿瘤破裂的患者其5年生存率为33.33%,远低于肿瘤不破裂患者的84.91%,提示我们在临床上应重点关注肿瘤破裂者,在术中应大量冲洗关系腹腔,可以有效降低患者手术后肿瘤复发或转移[9]。
性别与胃肠间质瘤患者的预后关系则各文献报道不一。一些大型病理研究结果显示:男性患者的预后往往较差,其5年生存率低于女性患者,提示在临床上应对男性患者加以重视,在随访上要加强对男性的跟踪调查。但本研究未发现性别与预后相关,这可能与本研究病例数较少有关。
综上所述,本研究通过单因素分析和多因素分析表明:肿瘤大小、核分裂象和肿瘤是否破裂是影响胃肠间质瘤术后患者预后的重要指标。通过对这些因素的了解,可以有助于预测患者行根治术后肿瘤的侵袭行为,从而对每个胃肠道间质瘤患者制定个体化医疗方案,这将对提高胃肠道间质瘤患者的生存率和改善生活质量有重大意义。
[1] 杨继洲,肖 兰,邬 攀.胃肠间质瘤 62 例临床病理及免疫组化分析〔J〕.实用癌症杂志,2010,25(2):188-189.
[2] McCarter MD,Antonescu CR,Ballman KV,et al.Microscopically positive margins for primary gastrointestinal stromal tumors:analysis of risk factors and tumor recurrence〔J〕.J Am Coll Surg,2012,215(1):53-59.
[3] 刘秀丽,王家镔,黄昌明,等.胃肠间质瘤合并胃癌患者的临床病理特点及预后影响因素〔J〕.中华胃肠外科杂志,2012,15(3):247-250.
[4] 卢震海,伍小军,方洧靖,等.胃肠间质瘤的外科治疗及预后分析〔J〕.中华胃肠外科杂志,2011,14(10):778-780.
[5] 刘秀峰,秦叔逵,王 琳,等.甲磺酸伊马替尼一线治疗复发/转移胃肠间质瘤患者的临床分析〔J〕.临床肿瘤学杂志,2013,18(1):45-49.
[6] Rutkowski P,Bylina E,Wozniak A,et al.Validation of the Joensuu risk criteria for primary resectable gastrointestinal stromal tumour-the impact of tumour rupture on patient outcomes〔J〕.Eur J Surg Oncol,2011,37(10):890-896.
[7] Schoppmann SF,Beer A,Nirtl N,et al.Downregulation of phosphatidylethanolamine binding protein 1 associates with clinical risk factors in gastrointestinal stromal tumors,but not with activation of the RAF-1-MEK-ETV1 pathway〔J〕.Cancer Lett,2013,335(1):26-30.
[8] Rusakiewicz S,Semeraro M,Sarabi M,et al.Immune infiltrates are prognostic factors in localized gastrointestinal stromal tumors〔J〕.Cancer Res,2013,73(12):3499-3510.
[9] 方洧靖,张荣欣,罗容珍,等.影响胃肠间质瘤完全切除术后复发转移及预后的相关生物标志物研究〔J〕.中华胃肠外科杂志,2013,16(3):242-246.
