磁共振弥散加权成像对急性胰腺炎严重性分级的诊断价值
2014-08-04任小军杨广夫王霞王军平杨如武任雪会赵明增陈松
任小军 杨广夫 王霞 王军平 杨如武 任雪会 赵明增 陈松
急性胰腺炎(AP)诊断明确后需要评估其严重性以制定治疗方案。Balthazar CT分级标准是评估AP严重程度最常用的影像学方法,但CT对AP小灶出血坏死的判断价值有限[1],并且CT为A级的AP在磁共振成像(MRI)上可发现胰腺信号异常而诊断为B级,即MRI对轻度AP(MAP)的诊断较CT更加敏感[2-4],能为临床早期诊断MAP提供可靠的影像学依据。文献报道[5-6],AP的表观弥散系数(apparent diffusion coefficient,ADC)值降低,诊断AP采用弥散加权成像(diffusion weighted imaging,DWI)较MRI常规序列更加优越,但对Balthazar分级中各级别的ADC值的研究尚未见报道。为此,本研究比较了AP与正常健康者的DWI资料,以探讨磁共振DWI及ADC值对AP严重程度的诊断价值。
资料与方法
一、一般资料
收集57例经临床及实验室检查诊断为AP患者的DWI资料。其中男性33例,女性24例,年龄17~75岁,平均年龄54岁。另收集13例年龄相匹配,腹部MRI检查胰腺表现正常、无胰腺疾病症状及体征的健康者作为对照组。
二、MR扫描
MRI检查时间为发病后2~5 d,检查前空腹12 h以上。MR扫描应用Philips Intra Achieva 1.5T超导双梯度磁共振扫描仪,腹部4通道相控阵体线圈。患者取仰卧位,采用呼吸门控,嘱患者平静呼吸。扫描序列包括横断位脂肪饱和的T2加权成像(T2WI-SPIR),选择性水激励的T1加权成像(FFE-T1WI-WATS),自旋回波-回波平面弥散加权成像(SE-EPI-DWI,弥散梯度b=0, 600 s/mm2)。
三、AP严重性分级
参照AP的Balthazar CT分级标准,根据T2WI-SPIR及T1WI-WATS图像上胰腺及其周围改变,将AP的MRI分为相应的5级。A级:MRI胰腺形态正常,无肿胀及胰周渗出;B级:胰腺局部或广泛增大,胰腺信号不均匀,无胰周改变;C级:胰腺异常伴胰周炎性改变,表现为胰周脂肪层模糊,呈网状或条索状水肿,或脂肪层消失;D级:除C级表现外,胰周或邻近区域出现单一积液或蜂窝织炎;E级:除胰腺改变外,胰周或邻近区域出现2处或2处以上积液,或胰内、外气体出现或脓肿形成。MRI图像由两位从事MRI诊断工作的放射科主治医师分别进行分级。若两人分级不一致,则一起重新评估,以获得一致的分级结果。
四、ADC值测量
参照T2WI-SPIR及T1WI-WATS图像,在ADC图上使用圆形感兴趣区(region of interest, ROI)测量胰腺炎症部分的ADC值。如整个胰腺受累,则测量胰头及胰体的ADC值,取其平均值。ROI的直径不小于胰腺横径的一半,避开胰管、出血、坏死区及伪影。
五、统计学分析
应用SPSS13.0软件包进行统计学处理。运用单因素方差分析(ANOVA)对AP各级别之间、各级别与正常胰腺之间、轻症(A、B、C级)及重症(D、E级)AP与正常胰腺之间的ADC值进行统计学分析。并对年龄与ADC值作Pearson相关分析。P<0.05为差异具有统计学意义。
结 果
一、AP的MRI表现
正常胰腺在脂肪抑制的T1WI-WATS图像呈较高信号,在脂肪抑制的T2WI-SPIR图像呈低信号,与肝脏信号相近,边界清楚。AP胰腺肿胀、增粗,在T2WI-SPIR图像可见局限性或广泛信号增高,在T1WI-WATS图像信号减低(图1);胰腺周围条索状、片状渗出,局限性或广泛液体聚集,在T2W-SPIR图像清楚地显示为显著高信号,在T1W-WATS图像呈低信号;胰腺被膜及胰腺内小叶间隔水肿、增厚,在T2W-SPIR图像可见条状、网格状高信号(图2);出血在T2W-SPIR、T1W-WATS均呈点、片状高信号,坏死呈低信号(图3);还可见肾前、肾周筋膜增厚,腹腔及胸腔积液。

图1 B级AP的T2W-SPIR(a)、T1W-WATS(b)及DWI(c)图像。胰腺肿大不明显,而仅见胰腺颈部小片状异常信号,在T2W-SPIR呈高信号,T1W-WAST呈稍低信号,DWI呈大片状高信号,病灶显示较T2WI及T1WI明显
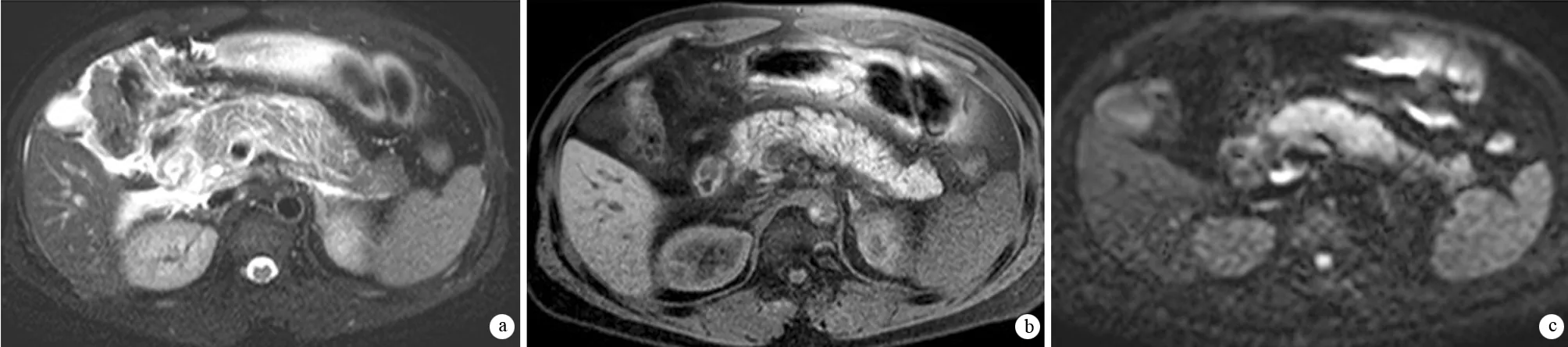
图2 E级AP的T2W-SPIR(a)、T1W-WATS(b)及DWI(c)图像。胰腺明显肿大,T2W-SPIR胰腺信号增高,小叶间隔增厚呈网格状,胰头及结肠肝曲周围、肝肾隐窝条片状积液。胰腺在T1W-WAST信号减低,在DWI呈高信号

图3 E级AP的T2W-SPIR(a)、T1W-WATS(b)及DWI(c)图像。胰尾出血、坏死,在各序列均呈点片状高、低混杂信号,胰周条片状渗出,胰腺前方的蜂窝织炎在DWI亦呈高信号
本组6例A 级AP在MRI图像上无胰腺肿大、渗出的形态变化,相当于CT的A级,即表现正常,而仅在T2WI-SPIR图像胰腺局部信号稍增高(3例)或信号正常(3例),而在DWI图像均可见胰腺局部或弥漫性明显高信号。D级(2例)和E级(9例)的11例AP出现胰腺小叶间隔增厚;D级(2例)和E级(6例)中8例出现胰腺内或周围出血、坏死。
二、AP的DWI表现
正常胰腺在DWI图像呈中低信号,与肝脏或肾脏DWI信号相近。A、B、C级AP在DWI图像胰腺呈显著高信号(图1),明显高于肝脏及肾脏信号,与周围组织对比明显,而在ADC图呈低信号;D、E级AP的DWI信号逐渐降低,但仍高于肝脏或肾脏DWI信号,胰周蜂窝织炎和脓肿在DWI上亦呈高信号(图2、3)。
三、各级别AP及正常胰腺的ADC值
本组病例年龄与炎症胰腺ADC值相关系数r=0.34,P>0.05,无统计学意义,两者无显著相关性。57例AP的MRI分级:A级6例,B级9例,C级11例,D级10例,E级21例。A、B、C、D、E级AP的平均ADC值分别为(1.138±0.024)、(1.289±0.179)、(1.513±0.156)、(1.554±0.248)、(1.938±0.567)×10-3mm2/s。正常胰腺的ADC值为(1.687±0.129)×10-3mm2/s。A、B级的ADC值显著低于E级(F值分别为763.024、649.400,P值均<0.01 )及正常胰腺(F值分别为443.624、398.385,P值均<0.05),而与C、D级的差异无统计学意义。C级的ADC值显著低于E级(F=405.400,P<0.05),而与D级、正常胰腺的差异无统计学意义。MAP(A、B、C级)、重度AP(SAP,D、E级)的ADC值分别为(1.409±0.213)、(1.837±0.531)×10-3mm2/s。MAP的ADC值显著低于SAP(F=427.413,P<0.01),而MAP、SAP与正常胰腺之间的差异均无统计学意义。
出现胰腺小叶间隔增厚的11例AP中8例(72.7%)ADC值为(1.913~3.083)×10-3mm2/s,显著大于正常胰腺ADC值,3例(27.3%)ADC值与正常胰腺ADC值接近。出现胰腺内或周围出血、坏死的8例中7例(87.5%)ADC值为(1.201~1.556)×10-3mm2/s,显著低于正常胰腺ADC值,1例(12.5%)ADC值为1.991×10-3mm2/s,大于正常胰腺ADC值,并且均未见小叶间隔增厚。ADC值小于正常胰腺的8例E级AP中合并出血、坏死6例(75.0%)。
讨 论
MRI平扫在AP的诊断和严重性评估中应用较少。文献报道[7-9],MRI平扫评估AP的敏感性、特异性、阳性预测值、阴性预测值、诊断准确性、Balthazar分级、胰腺坏死等与增强CT评估的比较无明显差异;MR严重指数(MR severe index,MRSI)与Ranson 评分、C-反应蛋白水平、全身并发症和住院天数均显著相关,且MRI在MAP、胰腺出血、胰管破坏和AP病因诊断中具有明显优势。Shinya等[10]认为,DWI比平扫CT诊断MAP更加清楚、准确,DWI 表现与临床、实验室检查结果和CT表现一致,并且能发现引起AP的肿瘤。T2WI-SPIR序列对胰腺水肿及渗出非常敏感,水肿胰腺局部或广泛信号增高,胰周积液、脓肿呈条、片状显著高信号;在T1WI-WATS序列,水肿胰腺信号减低。两个序列结合,对胰腺及其周围组织信号及形态变化显示非常清楚,可准确评估Balthazar分级。本组6例A级胰腺炎胰腺形态正常,在T2WI-SPIR及T1WI-WATS图像仅3例胰腺局部信号改变,另3例信号正常,诊断不明确,但在敏感反映胰腺缺血和水分子弥散障碍的DWI序列上胰腺呈明显高信号,因此DWI对AP检出非常敏感,可作为MRI普通序列的有力补充。
评估AP的病情严重程度以区分MAP还是SAP非常重要,因为SAP常并发局部(胰腺坏死、脓肿)或全身并发症(呼吸衰竭、休克、败血症等),病死率较高。文献[11]认为, CT或MRI有AP的表现,同时有胰周广泛渗出和(或)胰腺坏死、和(或)胰腺脓肿等改变就属于SAP。故本研究将胰周无或轻微渗出的A、B、C级定为MAP,胰周渗出广泛、严重或伴出血、坏死的D、E级定为SAP。
不同年龄阶段胰腺的ADC值会有相应的变化,但本组的结果显示年龄与胰腺炎症的ADC值无明显相关性,从而避免了年龄对ADC值的干扰。Thomas等[6,12]研究发现,AP的ADC值显著低于正常胰腺,但均未研究各级别AP的DWI表现及ADC值是否存在差异。本研究结果显示,相邻级别胰腺炎之间的ADC值差异无统计学意义,但随着级别的增高,ADC值有逐渐增大趋势,A、B级胰腺炎ADC值最低,显著低于正常胰腺,而部分E级的ADC值大于正常胰腺,表明低级别AP水分子弥散速度低于高级别AP。但并非所有AP的ADC值均降低,也不是级别越高,ADC值越小,水分子弥散障碍越严重。随着级别的增高,胰腺炎症的发展,细胞内水肿逐渐伴随细胞外水肿,间质水分增加,细胞外间隙增大,水分子弥散速度反而加快,甚至大于正常胰腺。赵琦等[13]报道,AP发病48 h以后CT对D、E级AP检出率明显高于24 h之前的检出率,因为早期为B、C级的MAP后期可演变为D、E级的SAP。这需要DWI多时点动态监测ADC值变化及AP病理学变化的进一步研究。Shinya等[14]报道1例AP患者胰腺的ADC值变化过程,早期ADC值明显降低,随着AP的好转,血白细胞、淀粉酶恢复正常,ADC值也逐渐恢复正常。因此,DWI可用于监测AP的病情进展。
诊断胰腺出血,MRI较CT更加敏感。胰腺出血在T1WI及T2WI均呈高信号。本组伴有出血、坏死的AP,不管其级别高低,绝大多数的ADC值小于正常值。因此,胰腺周围渗出严重的高级别AP如果ADC值降低,可能提示合并胰腺及周围组织出血、坏死,需要定期复查。或许SAP的胰腺出血坏死时细胞水肿严重、ADC值降低及胰腺间质水肿严重时ADC值增大,为SAP发展过程中的两个不同阶段。
总之,在AP早期,A级和B级AP的ADC值显著降低,DWI及T2WI-SPIR图像胰腺信号增高,有助于形态变化不明显的A、B级AP的早期诊断。随着级别的增高,胰腺DWI信号逐渐降低,ADC值逐渐增大并超过正常胰腺,反映了腺泡细胞水肿向间质水肿的发展;而SAP的ADC值明显降低提示合并胰腺出血、坏死,需要定期复查,以准确监测SAP的发展变化。
[1] 严志汉,闵鹏秋,章士正.急性胰腺炎严重程度和预后评价的研究进展[J].中华放射学杂志,2005,39(4):432-435.
[2] 曹开明,郝楠馨,王葳,等.MRI对急性胰腺炎的早期诊断价值[J].同济大学学报(医学版),2009,30(4):94-98.
[3] Kim YK,Ko SW,Kim CS,et al.Effectiveness of MR imaging for diagnosing the mild forms of acute pancreatitis:comparison with MDCT[J].J Magn Reson Imaging,2006,24(6):1342-1349.
[4] Arvanitakis M, Koustiani G, Gantzarou A, et al. Staging of severity and prognosis of acute pancreatitis by computed tomography and magnetic resonance imaging-a comparative study[J]. Dig Liver Dis, 2007, 39(5): 473-482.
[5] 谢斯栋,王劲,单鸿,等.磁共振扩散加权成像诊断轻症急性胰腺炎[J].中国医学影像技术,2011,27(7): 1426-1430.
[6] Thomas S, Kayhan A, Lakadamyali H, et al. Diffusion MRI of acute pancreatitis and comparison with normal individuals using ADC values[J]. Emerg Radiol, 2012, 19(1):5-9.
[7] Stimac D,Miletic D,Radic M,et al.The role of nonenhanced magnetic resonance imaging in the early assessment of acute pancreatitis[J].Am J Gastroenterol,2007,102(5):997-1004.
[8] Arvanitakis M,Delhaye M,De Maertelaere V,et al.Computed tomography and magnetic resonance imaging in the assessment of acute pancreatitis[J].Gastroenterology,2004,126(3):715-723.
[9] Viremouneix L, Monneuse O, Gautier G, et al. Prospective evaluation of nonenhanced MR imaging in acute pancreatitis[J]. J Magn Reson Imaging, 2007, 26(2): 331-338.
[10] Shinya S, Sasaki T, Nakagawa Y, et al. The efficacy of diffusion-weighted imaging for the detection and evaluation of acute pancreatitis[J]. Hepatogastroenterology, 2009, 56(94-95): 1407-1410.
[11] 王兴鹏,中华医学会消化病学分会胰腺病学组.重症急性胰腺炎内科规范治疗建议[J].中华消化杂志,2009,29(2):75-78.
[12] Thomas S, Kayhan A,Lakadamyali H,et al. Diffusion-Weighted MRI in Acute Pancreatitis[J]. AJR, 2010, 194(Supple):A77-A81.
[13] 赵琦,李振方,冯红霞,等.急性胰腺炎诊断中CT检查时机及与血淀粉酶水平关系的探讨[J].中华胰腺病杂志,2011,11(2):138-139.
[14] Shinya S, Sasaki T, Nakagawa Y,et al. Acute pancreatitis successfully diagnosed by diffusion-weighted imaging: a case report[J]. World J Gastroenterol, 2008, 14(35):5478-5480.
