白内障超声乳化术后应用激素和非甾体抗炎药的临床观察
2014-07-18朱安仑
朱安仑
白内障超声乳化术后应用激素和非甾体抗炎药的临床观察
朱安仑
目的 探讨糖皮质激素药物联合非甾体抗炎药对超声乳化白内障吸除术后炎症的临床疗效。方法 选择临床确诊为单纯性白内障的128例患者,测量眼压,均进行超声乳化白内障吸除并联合人工晶体植入手术,分为3组,术后均使用滴眼液控制炎症反应。其中,典必殊组单用典必殊滴眼液4周;普南扑灵组单用普南扑灵滴眼液4周;联合组先将典必殊和普南扑灵分别轮换、联用1周,后3周只单用普南扑灵滴眼液。术后第3天、第7天,第14天及第30天,分别观察三组患者的症状、体征,测量房水闪辉及细胞反应及眼压。结果 术后第3天、第7天及第14天时,联合组症状和体征的综合评分显著低于典必殊组及普南扑灵组,差异有统计学意义(P<0.05)。手术后,除第30天外,其余几个时间点联合组房水闪辉值均显著低于两单用药组(P<0.05)。在各时间点,三组房水细胞比较差异无统计学意义(P>0.05)。眼压与术前比,除典必殊组术后第30天眼压较术前增加(P<0.05),其余时间点内三组患者术后眼压与术前比较,差异均无统计学意义(P>0.05)。结论 超声乳化白内障吸除并联合人工晶体植入术后,典必殊和普南扑灵联用1周,再单用普南扑灵的抗炎效果优于单用典必殊或普南扑灵,并能避免长期使用典必殊等激素而引起的眼压升高。
白内障;超声乳化;非甾体类抗炎药;激素类抗炎药;眼压
0 引言
超声乳化白内障吸除术后,较多患者需要控制并治疗炎症反应,以促进视力恢复,防止其他并发症的发生。长期以来,糖皮质激素因其显著的抗炎作用而应用于眼科临床[1]。但糖皮质激素的长期应用可引起糖皮质激素性青光眼,以及其他严重的不良反应[2]。因此,糖皮质激素在术后应用的时间,或是否应尽量减少激素类抗炎药物的使用,已引起眼科临床的重视[3]。本研究将在我院接受超声乳化白内障吸除术并联合人工晶体植入手术的单纯性白内障患者分为3组,分别给予典必殊(地塞米松加妥布霉素)、普南扑灵(普拉洛芬)及二者联用的联合组,观察三组患者的症状、体征;测量房水闪辉及细胞反应及眼压等,比较激素和非甾体抗炎药及联合用药的临床疗效。
1 资料与方法
1.1 一般资料 选择2011年1月至2012年12月于我院确诊为单纯性白内障并接受超声乳化白内障吸除联合人工晶体植入术的患者,随机入选128例,男58例(63眼),女70例(79眼),年龄45~74岁,平均年龄57.6岁。入选标准:①无其他眼疾及全身疾病的单纯性白内障患者;②术前检查眼压均在正常范围内;③术中无其他并发症。排除标准:①术前1周内使用过类固醇类、非甾体抗炎药等;②角膜功能严重代失偿者;③心、肺、肝、肾严重障碍者;④处于妊娠及哺乳期的妇女;⑤糖尿病患者。将128例患者随机分为3组,术后均使用滴眼液控制炎症反应。其中,典必殊组43例,普南扑灵组42例,联合组43例。三组患者的性别、年龄、病程及术前眼压比较差异无统计学意义(P>0.05),具有可比性。患者一般临床资料见表1。
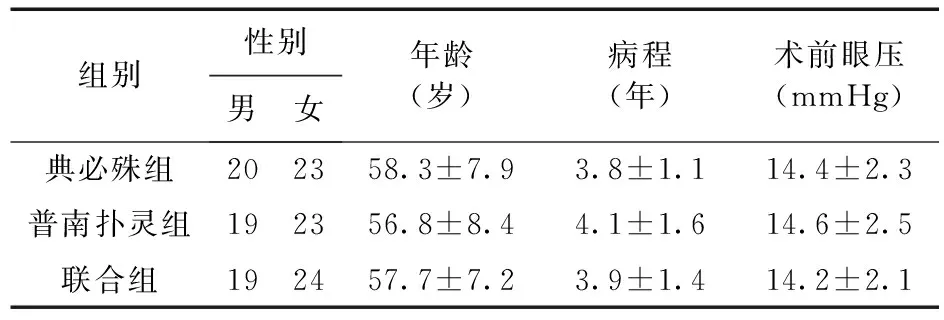
表1 三组患者一般资料及术前眼压比较
1.2 手术及术后给药 术前所有患者用含1 000 U庆大霉素的生理盐水冲洗结膜囊,用左氧氟沙星滴眼,用美多丽扩瞳后,爱尔卡因表面麻醉。取平仰位,在眼科手术显微镜下,以穹隆部上方的角巩膜缘作为切口,前房内注射粘弹剂,后做囊口直径约5.5~6.0 mm的环形撕囊。晶体水分离后,再利用超声乳化吸除晶状体皮质、核,将晶状体摘除后,再吸除剩余皮质,在囊袋内植入人工晶状体,换出前房粘弹剂,结膜囊涂妥布霉素地塞米松眼膏后包扎,术毕。所有手术均由同一组医生完成。所有患者均在术后24 h打开包扎,使用滴眼液点眼控制炎症反应。典必殊组单用典必殊滴眼液4周,第1周6次/d,后3周3次/d。普南扑灵组单用普南扑灵滴眼液4周,第1周6次/d,后3周3次/d。联合组第1周先将典必殊和普南扑灵轮换使用,各3次,6次/d;后3周单用普南扑灵滴眼液,3次/d。
1.3 疗效观察与检测 所有患者术后第3天、第7天、第14天及第30天分别观察三组患者的症状、体征;测量房水闪辉及细胞反应及眼压。症状包括:畏光、异物感、视物模糊、流泪和眼痛。体征包括:角膜炎症,角膜后弹力层皱褶,睫状充血,角膜后沉着物,瞳孔膜、虹膜后粘连。由同一医生在同一裂隙灯生物显微镜下观察,各参数一致,由同一医生参照文献[4]进行评分。评分标准:极重度(4分)、重度(3分)、中度(2分)、轻度(1分)、无(0分)。症状和体征的所有10个指标得分相加得综合评分。
房水闪辉和细胞反应采用Kowa FC-2000 Laser Flare Meter测量。每次检测均测定每个患者闪辉或细胞反应10次,取平均值。采用Goldmann压平眼压计测量眼压,每次测量2次,取平均值。
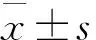
2 结果
2.1 术后三组眼部症状和体征综合评分情况 三组眼部症状和体征综合评分见表2。由表2可见,各组术后第7天、第14天、第30天的综合评分与术后第3天比较均明显降低(P<0.01)。术后第3天、第7天及第14天时,联合组症状和体征综合评分较典必殊组及普南扑灵组低,差异有统计学意义(P<0.05);第30天时,三组比较差异均无统计学意义(P>0.05)。

表2 术后各时间点三组的症状和体征综合得分(分)
注:*与术后第3天比较,P<0.01;#与联合组比较,P<0.05
2.2 术后房水闪辉和细胞反应检测 结果见表3。由表3可见,除术后第30天外,其余各时间点联合组房水闪辉值均低于两单用药组,差异有统计学意义(P<0.05)。三组各时间点房水细胞比较差异无统计学意义(P>0.05)。
2.3 术前及术后各时间点眼压比较 三组患者术前及术后各时间点眼压测量结果见表4。与术前比较,除典必殊组术后第30天眼压较术前增加,差异有统计学意义(P<0.05),其余时间点,三组患者术后眼压均较术前差异无统计学意义(P>0.05)。
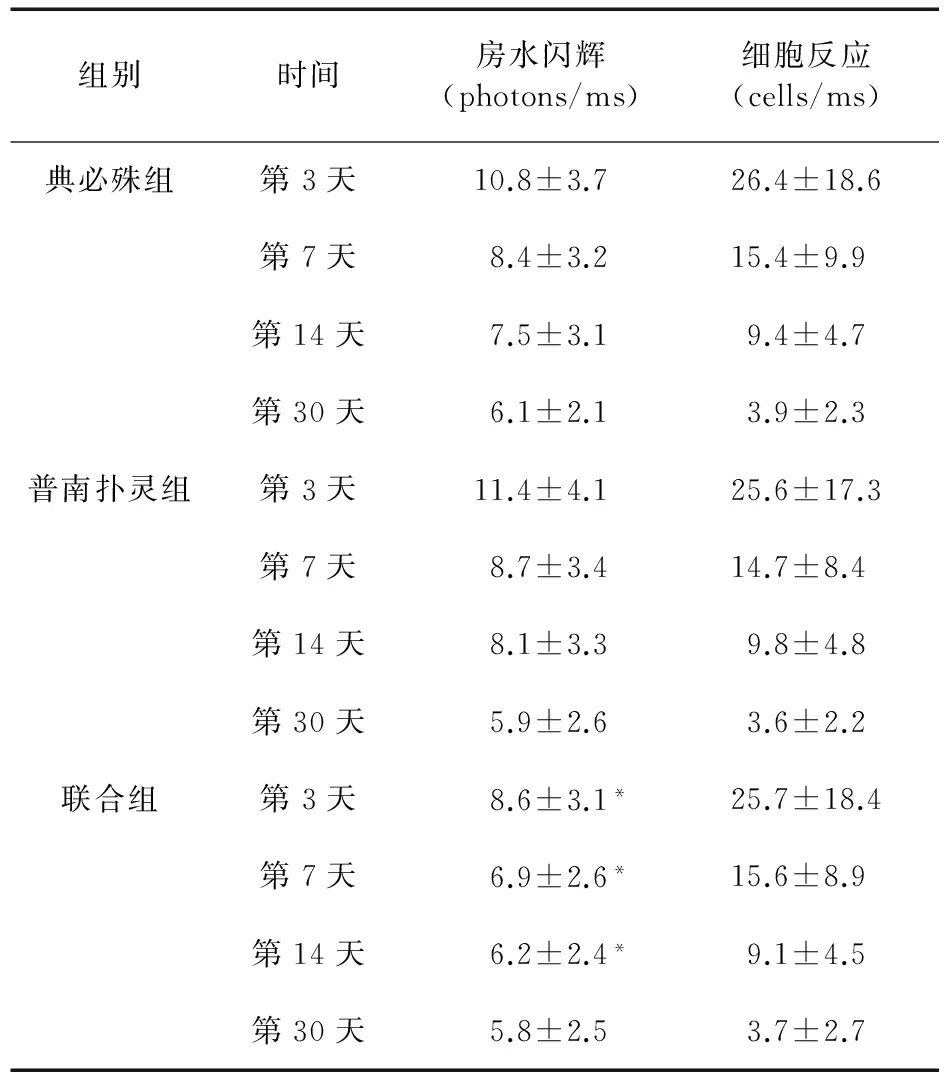
表3 术后各时间点三组的房水闪辉和细胞反应比较
注:*与联合组比较,P<0.05
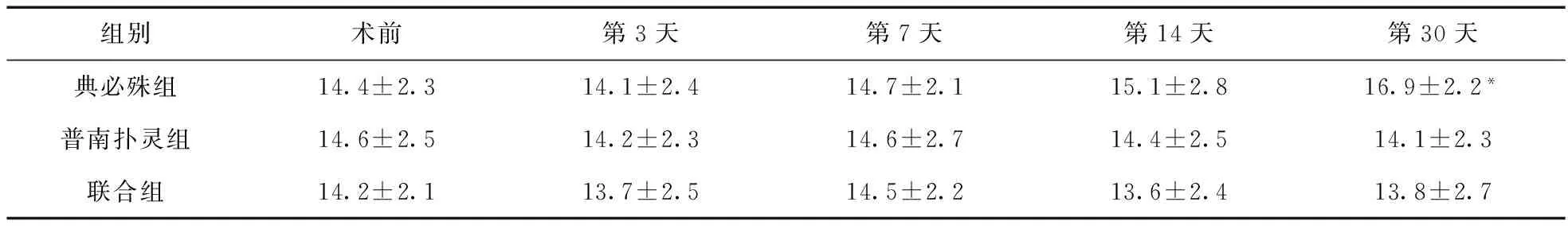
表4 三组术前与术后不同时间点眼压比较(mmHg)
注:*与术前比较,P<0.05
3 讨论
随着超声乳化白内障吸除术的应用和医疗器械的改进,白内障患者术后并发症及眼内的炎症反应有所减少。但是,由于手术的物理刺激、超声作用影响、粘弹剂与灌注液的使用,以及在植入人工晶体异物反应的作用下,仍有不同程度的炎症反应发生,并需要控制[5]。以上因素会产生导致炎症反应的PGs,从而使房水屏障功能遭到破坏,并诱发眼前房充血,使蛋白及一些炎症细胞进入房水即房水闪辉和房水细胞反应[6],还可能导致眼压升高,严重者可发生并发症如角膜水肿、虹膜粘连、青光眼等。所以,阻断前列腺素(PGs)的产生是控制炎症反应的主要靶点。
糖皮质激素等类固醇药物抑制磷脂酶A2产生花生四烯酸,从而减少前列腺素和白三烯的产生而表现较强的抗炎作用;此外,其还能抑制多种炎症因子的产生,诱导炎细胞凋亡。为眼科临床常用的抗炎药[7]。但是,糖皮质激素的不良反应较为明显,可能引起小梁网变性并导致眼压升高,从而诱发青光眼、继发感染和后发的白内障等[8]。而非甾体抗炎药抑制花生四烯酸转化为PGs,从而起到抗炎作用,疗效迅速[9]。非甾体抗炎药在眼前房炎症反应的抗炎作用无明显差异[10],但可能由于其不影响小梁网性质,较激素类药物不破坏血-房水屏障,因此没有与糖皮质激素类似的的不良反应,也是近年来眼科临床常用的抗炎药物。
本研究在对接受超声乳化白内障吸除术后的患者分别给予典必殊、普南扑灵及二者联用,比较激素和非甾体抗炎药及二者联合用药的临床疗效。研究结果显示,术后第3天、第7天及第14天时,联合组症状和体征综合评分显著低于典必殊组及普南扑灵组,差异有统计学意义;联合组房水闪辉值均显著低于两单用药组。说明激素和非甾体抗炎药联用对白内障超声乳化术后眼前房炎症反应的抗炎效果更好。典必殊组术后第30天眼压较术前增加,差异有统计学意义(P<0.05),而其余测量时间点内三组患者术后眼压与术前比较差异无统计学意义(P>0.05),说明长期应用激素会导致眼压升高,其不良反应较为明显。激素和非甾体抗炎药的联用,由于能减少激素的使用量和使用时间,从而避免引起眼压升高。由此可见,激素和非甾体抗炎药的联用为临床较优的控制白内障超声乳化术后炎症反应的用药方案。
[1] 卫生部.糖皮质激素类药物临床应用指导原则[J].实用防盲技术,2012,7(1):38-45.
[2] 何夏怡,胡超雄,宁红珠.白内障超声乳化术后联合应用糖皮质激素和非甾体类抗炎药的临床研究[J].中国医师杂志,2006,8(7):954-955.
[3] 王艳.白内障超声乳化术后应用激素和非甾体抗炎药的临床疗效评价[J].中南医学科学杂志,2011,39(5):563-565.
[4] 王彬,李金霞,王应利,等.糖尿病患者白内障超声乳化术后临床疗效分析[J].国际眼科杂志,2013,13(6):1163-1166.
[5] 姜仕先,孙丹宇,陈志杰.普南扑灵滴眼剂在白内障超声乳化手术炎症控制中的临床研究[J].航空航天医学杂志,2011,22(7):787-788.
[6] 马红蕾,卫玉彩,段佳良,等.中西医结合疗法对白内障超声乳化术后并发症的防治效果分析[J].中国实验方剂学杂志,2013,19(6):326-329.
[7] 文磊,温耀春,顾起宏.天然药物在后发性白内障治疗的研究进展[J].实用防盲技术,2011,6(4):178.
[8] 高雯,廖荣丰.非甾体类抗炎药对白内障术后黄斑水肿的作用[J].安徽医科大学学报,2013,48(1):38-42.
[9] 高洁,赵江月,马立威,等.非甾体类抗炎药在白内障手术中应用的研究进展[J].国际眼科杂志,2010,10(11):2133-2136.
[10]马烈,刘芳,顾丽萍,等.白内障超声乳化术后角膜内皮细胞损害的相关因素分析[J].国际眼科杂志,2012,12(1):90-92.
Clinical efficacy of corticosteroids and non-steroidal anti-inflammatory drugs in cataract patients after phacoemulsification
ZHU An-lun
(Department of Ophthalmology,The Second People′s Hospital of Yuyao City,Yuyao 315400,China)
Objective To investigate the effect of glucocorticoids and non-steroidal anti-inflammatory drugs on postoperative inflammation of phacoemulsification.Methods 128 patients with simple cataract were chosen.The intraocular pressure were measured,and the phacoemulsification and intraocular lens implantation were performed.128 cases were divided into 3 groups,all the patients
postoperative use of eye drops to control inflammation.Tobradex group used tobradex eye drops for 4 weeks;putnam flutter ling group (PFL group) received putnam flutter ling eye drops for 4 weeks;combination group was given tobradex eye drops and putnam flutter alternatively,and the combination of the two drugs for a week,and in the next 3 weeks,putnam flutter ling drop was given.At 3rd,7th,14th after operation,the symptoms and signs of the 3 groups were observed,the aqueous flare,cell reaction and IOP were recorded.Results At 3rd,7th and 14th after operation,the symptoms and signs scores in combination group were significantly lower than those of tobradex group and PFL group (P<0.05).The postoperative aqueous flare value of combination group were lower than that of control group except 30 d after operation.There was no significant difference in aqueous cell among the 3 groups (P>0.05).The IOP in tobradex group increased at 30 d after operation;in addition,there was no significant difference in IOP of the 3 groups before and after operation(P>0.05).Conclusion After phacoemulsification and intraocular lens implantation,the anti-inflammation effect of the treatment-putnam flutter combined with tobradex ling for a week,single-use of putnam flutter ling for 3 weeks is better than that of tobradex or putnam flutter ling alone,and it can avoid the high intraocular pressure caused by long-term use of hormones.
Cataract;Phacoemulsification;Non-steroidal anti-inflammatory drugs;Hormonal anti-inflammatory drugs;IOP
2013-08-28
余姚市第二人民医院眼科,浙江 余姚 315400
