长春市儿童和青少年原发性高血压与肥胖相关性分析
2014-07-18吴艳英金东辉闫小萍
秦 阳,吴艳英,金东辉,闫小萍
长春市儿童和青少年原发性高血压与肥胖相关性分析
秦 阳1,吴艳英2,金东辉2,闫小萍3
目的 总结长春市3~18岁儿童和青少年超重肥胖和原发性高血压的发生率,分析原发性高血压与超重肥胖的相关性,为儿童和青少年超重、肥胖、高血压的防治提供科学依据。方法 2012-07至2012-09,采用整群随机抽样对长春市4860名3~18岁儿童和青少年进行高血压、肥胖流行特点的横断面调查。对资料进行统计学分析。结果 (1)3~18岁儿童和青少年高血压发生率8.9%。超重肥胖总发生率20.9%,肥胖的高峰期出现于9~11岁。(2)超重组高血压发生率13.17%,肥胖组高血压发生率32.85%,显著高于体重正常组高血压发生率(5.3%),BMI值增加对收缩压升高产生的影响高于对舒张压升高产生的影响。(3)BMI、腰围、腰围身高比(waist to height ratio,WHtR)与收缩压和舒张压均呈正相关,腰围和BMI与血压的相关性优于WHtR,没有明显性别差异。(4)有家族史者超重肥胖发生率为56.3%,无家族史者超重肥胖发生率为18.7%,差异有统计学意义(P<0.05)。(5)高血压更易出现糖、脂代谢紊乱,多元Logistic回归分析显示BMI、腰围、血脂水平是影响血压的主要因素,BMI对收缩压的影响显著,腰围对舒张压的影响差异有统计学意义(P<0.05)。结论 BMI能够敏感预测儿童及青少年高血压,目前我国儿童和青少年超重肥胖发生率明显升高,此类人群中高血压发病的危险性显著增强。
儿童和青少年;高血压;体重指数;腰围;腰围身高比
全球肥胖儿童和青少年正以惊人的速度增长,在美国,近20年来超重发病率上升了近2倍[1]。目前,我国正处于经济转型过程中,随着膳食结构和生活方式的改变,儿童和青少年肥胖率迅速上升,如我国10岁儿童在1985-2000年的BMI值增长幅度惊人[1]。国内外大量研究证实,肥胖儿童的血压明显高于非肥胖儿童[2-5]。目前,我国肥胖和原发性高血压在儿童和青少年中迅猛增长,肥胖与儿童原发性高血压的关系也日益被重视。本研究对长春市超重、肥胖儿童和青少年的高血压发生率进行总结,分析儿童和青少年超重肥胖及高血压的特征,探讨体重指数(BMI)、腰围、腰围身高比与原发性高血压的相关性,旨在为儿童和青少年超重、肥胖、高血压等心血管疾病的防治提供科学依据。
1 对象与方法
1.1 调查对象 2012-07至2012-09,选取长春城区和郊县农村3~18岁的健康儿童和青少年。抽样方法为整群随机抽样,选取三个城区(朝阳区、宽城区、二道区)和三个郊区县(农安县、德惠县、榆树县)。在知情同意的情况下进行体格检查,家长填写调查问卷。
1.2 内容 现场调查包括健康问卷调查、体量指标检测、血压测量,健康调查问卷包括经济情况、膳食营养、体力活动及生活方式、家族成员及个人疾病史,由家长填写并签署体检知情同意书;体量指标检测包括身高、体重、腰围、收缩压、舒张压检查。在测量身高体重后,进行计算。
计算体重指数(BMI)=体重(kg)/身高(cm),腰围身高比(WHtR)=腰围(cm)/身高(cm)。
1.3 血压测量方法 采用美国心血管研究中心推荐的“儿童血压测量方法”及“中国高血压防治指南”推荐的测量方法进行血压测量,取Korotkoff第1音为收缩压、第4音为舒张压。每位受检者测量三次,每次间隔1 min并抬高右上臂5~6 s,取后2次的平均值为其血压值;发现血压偏高者(3~6岁血压>110/70 mmHg,7~12岁血压>125/80 mmHg,13~18岁血压>130/85 mmHg),要求受检者休息30 min~1 h,再重复连续测压3次,稳定后记录其血压值。
1.4 诊断标准 (1)高血压、正常高血压的判定:参照美国CDC的性别、年龄别、身高百分位(P50)的血压P95值[6],收缩压和(或)舒张压≥P95为高血压。(2)超重、肥胖的判定:以BMI切点判定肥胖和超重。7~18岁年龄组参照中国国际生命科学学会中国肥胖问题工作组(WGOC)制定的中国学龄儿童和青少年超重、肥胖筛查BMI分类标准[7]判定有无超重及肥胖;3~5岁年龄组参照国际肥胖工作组(IOTF)标准[8];6岁组参照“2000年全国学生体质调研”八城市第P90值(未发表),BMI≥P90(男生19.13,女生18.24)者为肥胖。(3)高血糖标准判定:根据1999年WHO标准,以空腹及糖耐量试验2 h静脉血浆葡萄糖值记,高血糖包括糖尿病、糖耐量低减、空腹血糖受损。糖尿病指空腹血糖≥7.0 mmol/L或任意时间血糖≥11.1 mmol/L;糖耐量低减指空腹血糖<7.0 mmol/L且糖耐量试验2 h血糖≥7.8 mmol/L并 <11.1 mmol/L;空腹血糖受损指空腹血糖≥6.1 mmol/L并 <7.0 mmol/L且糖耐量试验2 h血糖<7.8 mmol/L。(4)高血脂判定:根据2009年发布的“儿童和青少年血脂异常防治专家共识”,静脉血清胆固醇≥5.18 mmol/L和/或三酰甘油≥1.7 mmol/L。
1.5 统计学处理 应用SPSS11.5统计软件分析,组间比较采用t检验、计数资料比较采用χ2检验,并进行Pearson相关分析、多元Logistic回归分析,P<0.05为差异有统计学意义。
2 结 果
2.1 一般情况 共完成调查3~18岁儿童或青少年4829名。其中男2421名,女2408名,平均(12.0±3.7)岁,高血压发生率8.9%,男性为9.9%,女性为7.9%。
2.2 血压与超重、肥胖的关系 BMI、腰围、WHtR的年龄性别分布特征,三者均表现为男性略高于女性;从年龄分布上看,BMI和腰围随年龄增加而增加,WHtR于3~6岁年龄段随年龄增加呈下降趋势,6~18岁年龄段随年龄增长变化不大(女性最小值0.4167,最大值0.4323;男性最小值0.4207,最大值0.4487)。
2.2 肥胖发生率 3~18岁儿童和青少年超重肥胖总发生率20.9%,其中超重发生率11.4%,女性为9.1%,男性为13.5%;肥胖发生率9.5%,女性为6.9%,男性为12.0%。男性均显著高于女性。体重正常人群中腰围偏高者占0.7%,超重者中腰围偏高者占18.9%,肥胖者中腰围偏高者占77.1%。从年龄分布上看,肥胖的高峰期出现于9~11岁,差异无统计学意义。
2.3 不同体重组间高血压发生率比较 依据BMI将调查对象分为体重正常、超重和肥胖组,计算各组高血压发生率,结果显示,肥胖组(32.85%)显著高于超重组(13.17%)和体重正常组(5.44%),差异有统计学意义(P<0.05)。比较不同体重组单纯收缩期高血压、单纯舒张期高血压和高血压的发生率显示,肥胖和超重组均高于体重正常组(χ2值分别为878.509,184.525,2285.758,P值均<0.05)。
2.4 BMI、腰围、WHtR与血压的相关性分析 将BMI与收缩压和舒张压进行相关性分析发现,BMI与收缩压和舒张压均呈显著正相关,相关系数分别为0.550和0.411。腰围、WHtR与收缩压和舒张压也呈正相关,腰围与收缩压和舒张压的相关系数分别为0.553和0.415;WHtR与收缩压和舒张压的相关系数分别为0.308和0.206。没有表现出明显的性别差异。
2.5 超重肥胖与家族史的关系 通过问卷调查询问所有调查对象一、二级直系亲属肥胖发生情况,比较有家族史和无家族史儿童和青少年超重和肥胖的发生率,χ2=838.998,差异有统计学意义(P<0.05,表1)。
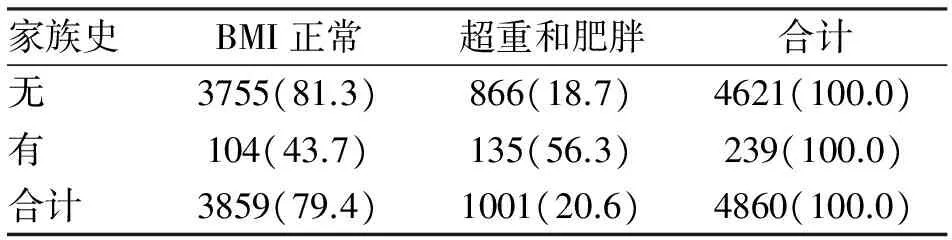
表1 长春市3~18岁调查对象家族史对发生 超重和肥胖的影响 (n;%)
2.6 高血压与高血糖、脂代谢紊乱的关系
2.6.1 不同血压组血糖、血脂水平比较 高血压组空腹血糖、糖耐量试验(OGTT)2 h血糖、空腹血胆固醇、空腹血三酰甘油水平均高于血压正常组,除糖耐量试验2 h血糖外(P=0.12),差异均具有统计学意义(P<0.05,表2)。
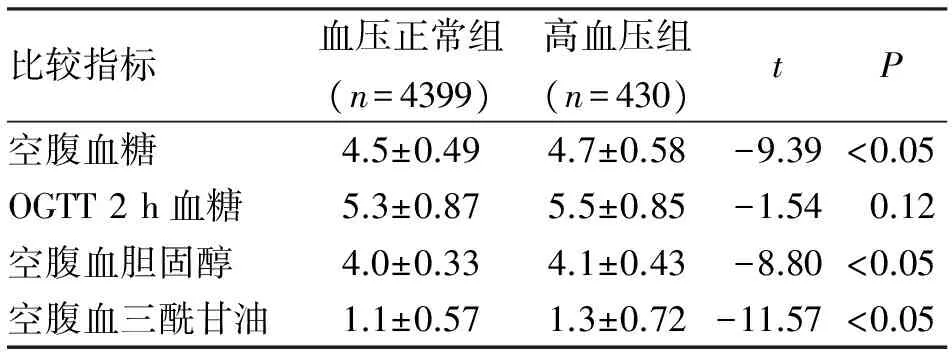
比较指标血压正常组(n=4399)高血压组(n=430)tP空腹血糖4.5±0.494.7±0.58-9.39<0.05OGTT2h血糖5.3±0.875.5±0.85-1.540.12空腹血胆固醇4.0±0.334.1±0.43-8.80<0.05空腹血三酰甘油1.1±0.571.3±0.72-11.57<0.05
2.6.2 不同血压组糖、脂代谢紊乱发生率比较 高血压组高血糖、高血脂发生率分别为1.3%、16.8%,血压正常组分别为0.58%、7.9%,高血压组是血压正常组的2倍,(χ2值分别为11.37、121.18,P<0.05)。
2.7 Logistic回归分析 对性别、年龄、腰围、BMI、血糖、血脂水平、高血压家族史等影响因素进行多元Logistic回归分析显示BMI、腰围、血脂水平都是影响血压的主要因素,BMI偏高对收缩压的影响显著,腰围偏高对舒张压的影响显著(表3)。
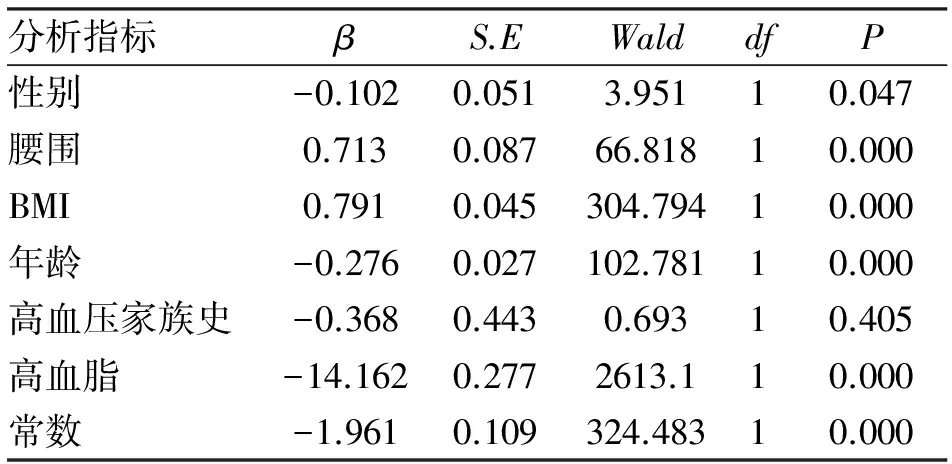
表3 长春市3~18岁调查对象相关影响因素 与高血压的多元Logistic回归分析
3 讨 论
大量流行病学调查显示,成人原发性高血压可能始于儿童期,且儿童期进行干预可以预防或推迟高血压的发生[9-12]。因此,寻找一个能够敏感且稳定预测儿童和青少年高血压的指标是亟待解决的问题。
3.1 儿童和青少年血压与BMI呈正相关 本研究采用的BMI界值能够敏感预测儿童和青少年高血压,超重和肥胖组高血压发生率分别为13.17%和32.85%,显著高于体重正常组的5.44%。随BMI值增加,高血压发生率明显升高,BMI与收缩压和舒张压成显著正相关,BMI升高对收缩压升高的影响大于对舒张压升高的影响,更易引致收缩期高血压,与王予川等[13]的研究结论相同。
3.2 BMI、腰围、WHtR与血压的相关性比较 一直以来,BMI用于描述单纯性肥胖,腰围用于描述腹型肥胖[14,15]。国内外的研究显示,儿童和青少年腹型肥胖大多同时伴有心血管疾病危险因素,与心血管疾病的进展密切相关[16,17]。本研究结果显示,BMI和腰围均与血压呈显著正相关,两者相关系数没有明显差异,对预测儿童和青少年收缩期高血压较敏感。
国内外大量研究证实,成人腰围或WHtR能够独立预测心血管疾病危险因素,且较BMI优越[18-20]。美国和日本的学者在儿童及青少年中得出类似结论[21];荷兰的学者认为,WHtR在预测心血管疾病危险因素方面并不比腰围和BMI优越[22]。本研究发现,WHtR与收缩压和舒张压呈正相关,但其相关系数低于BMI和腰围,比较长春市与美国儿童和青少年WHtR的年龄性别分布特征,较美国的WHtR均数(男性0.461,女性0.464)低,且本研究结果表明,男性WHtR略高于女性;而在美国的研究中没有发现明显的性别差异。从年龄分布上看,长春儿童和青少年的WHtR在3~6岁年龄段随年龄增加呈明显下降趋势,6~18岁年龄段随年龄增长变化不大,而在美国的研究中没有发现明显的年龄差异。
3.3 增加儿童及成年后心血管疾病危险因素的聚集 大量流行病学和临床调查研究均显示,肥胖与心血管疾病危险因素之间的联系始于生命早期。邹朝春等[23]发现,肥胖儿童和青少年即存在高血压和动脉内膜增厚等血管病变,并与脂代谢紊乱密切相关。本研究中已显示出高血压、高血糖、脂代谢紊乱更易聚集于超重肥胖儿童,高血脂是高血压的重要影响因素,儿童期肥胖是随年龄增长逐渐增多的心血管疾病的独立危险因素,较成年后肥胖对心血管系统的危害更为严重,肥胖儿童往往同时具有多种心血管疾病危险因素,这些和超重并存的多种心血管疾病危险因素长期使心血管系统高负荷,加速动脉粥样硬化和高血压等心血管疾病进展,以及加重对靶器官的损害。
重视儿童和青少年时期BMI变动、监测血脂水平,早期干预,有利于降低成人原发性高血压的发生率。长期监测BMI变动趋势可以预测其成年后超重、肥胖、糖尿病、高脂血症、高血压等心血管疾病发生的危险性,防治儿童和青少年肥胖可以减少以后心血管病的发生。本研究发现,儿童和青少年发生超重肥胖的高峰期出现于11岁左右,男生发生率达35.6%,女生发生率达20.1%,可能与青春期前后体质发生明显变化且食欲旺盛、家长过度为孩子添加营养品有关,因此应注意这段时期的能量摄入和消耗平衡,适当增加体力活动,保持BMI在理想范围增长。儿童和青少年超重肥胖发生率有明显性别差异,7~17岁年龄组男生超重肥胖发生率明显高于女生,推测与女生相比,可能是由于男生及其家长不太注意个人饮食习惯和体重增长。儿童和青少年超重肥胖的发生有家族聚集倾向,有家族史者超重肥胖发生率为56.3%,无家族史者超重肥胖发生率为18.7%,可能与遗传因素以及肥胖的父母与子女生活习惯及饮食爱好相同有关。因此有肥胖家族史的儿童更应注意BMI的增长趋势。肥胖儿童,通过改变生活方式合理减轻体重,能够逆转心血管疾病的发生发展,血压亦随之下降。BMI能够敏感预测儿童及青少年高血压,且对儿童进行身高体重的测定相对准确易行,因此,应将BMI作为识别原发性高血压易患者的重要指标之一,呼吁社会各界予以重视,抓好儿童时期心血管病的预防,以减少成年期心血管病的发生,提高全民族健康素质。
[1] 陈春明.对儿童肥胖问题的防治不可坐失良机[J].中华流行病学杂志,2004,25(2):95-96.
[2] Schwiebbe L,Talma H,Renders C,etal.High prevalence of hypertension in obese children in the Caribbean[J].Paediatr Int Child Health,2012,32(4):204-207.
[3] 邱雪雁,丁贤彬,张春华,等. 重庆市6~13岁儿童超体质量、肥胖与高血压流行现状调查[J].重庆医学,2013,42(11):1272-1274.
[4] 崔 军,应焱燕,杨秀珍.宁波市儿童和青少年高血压患病率与超重肥胖的关系[J].上海预防医学,2012, 24(8):432-434.
[5] Babinska K,Kovacs L,Janko V,etal.Association between obesity and the severity of ambulatory hypertension in chi ldren and adolescents[J].J Am Soc Hypertens,2012,6(5):356-363.
[6] National High Blood Pressure Education Program Working Group on Hypertension Control in Children and Adolescents. Update on the 1987 Task Force Report on High Blood Pressure in Children and Adolescents: a working group report from the National High Blood Pressure Education Program [J]. Pediatrics,1996,98(10):649-658.
[7] 中国肥胖问题工作组.中国学龄儿童和青少年超重、肥胖筛查体重指数值分类标准[J].中华流行病学杂志,2004,25(2):97-102.
[8] Cole T J, Bellizi M C, Flegal K M,etal. Establishing a standard definition for child overweight and obesity worldwide: international survey [J]. Br Med J, 2000,320(7244):1240-1243.
[9] Bassareo P P, Mercuro G. Pediatric hypertension: an update on a burning problem [J]. World J Cardiol, 2014,6(5):253-259.
[10] Bao W,Threefoot S A,Srinivasan S R,etal.Essential hypertension predicted by tracking of elevated blood pressure from childhood to adulthood:the Bogalusa Heart study[J].Am J Hypertens,1995,8(7):657-665.
[11] National High Blood Pressure Education Program Working Group on High Blood Pressure in Children and Adolescents. The fourth report on the diagnosis, evaluation, and treatment of high blood pressure in children and adolescents. NIH publication, No 05-5267.http://www.nhlbi.nih.gov/health/prof/heart/hbp/hbp_ped. pdf. 2005(May):1-60.
[12] 中国高血压防治指南修订委员会.中国高血压防治指南(2010)[J].中华高血压杂志,2011,19(8):701-743.
[13] 王予川,刘君实,姜 军.贵阳市区少年儿童肥胖性高血压的研究[J].贵州医药,2005,29(4):305-306
[14] Pouliot M-C, Després J-P, Lemieux S,etal. Waist circumference and abdominal sagittal diameter: best simple anthropometric indexes of abdominal visceral adipose tissue accumulation and related cardiovascular risk in men and women[J]. Am J Cardiol,1994,73(7) :460-468.
[15] Rankinen T, Kim S Y, Perusse L,etal. The prediction of abdominal visceral fat level from body composition and anthropometry: ROC analysis[J]. Int J Obes Relat Metab Disord,1999,23 (8):801 -809
[16] Meng L H, Luo N,Cheng H,etal. Waist circumference reference values in Beijing versus the national values in detecting cardiovascular risk factors in 7-18 years old children [J].Zhonghua Yufang Yixue Zazhi, 2011,45(8):717-722.
[17] Zhu P,Wang F Y,Zhao Y Q,etal. Relationship between waist circumference development curve of children and hypertension and risk of hypertension[J]. Zhonghua Erke Zazhi,2012 ,50(1):56-61.
[18] Rangel-Baltazar E, Villalpando S. Waist-to-height ratio as a predictor of blood pressure in Mexican children. Follow-up study[J]. Rev Invest Clin, 2014,66(1):17-23.
[19] Janssen I, Karzmarzyk P T, Ross R. Waist circumference and not body mass index explains obesity-related health risk[J]. Am J Clin Nutr, 2004,79(3):379-384.
[20] 王 锐,尹福在,马春明,等. 不同肥胖指标筛查儿童高血压[J].中华内分泌代谢杂志,2012,28(11):919-921.
[21] Kahn H S, Imperatore G, Cheng Y J. A population-based comparison of BMI percentiles and waist-to-height ratio for identifying cardiovascular risk in youth[J]. J Pediatr, 2005,146(4):482-488.
[22] Sijtsma A, Bocca G, L′abée C,etal. Waist-to-height ratio, waist circumference and BMI as indicators of percentage fat mass and cardiometabolic risk factors in children aged 3-7 years[J]. Clon Nutr,2014,33(2):311-315.
[23] 邹朝春,梁 黎,傅君芬,等. 肥胖儿童及青少年脂代谢紊乱与早期血管病变的关系[J].中华儿科杂志,2010,48(6):413-417.
(2014-02-25收稿 2014-07-10修回)
(责任编辑 郭 青)
Relationship between primary hypertension and obesity in children and adolescents of Changchun City
QIN Yang1, WU Yanying2, JIN Donghui2, and YANG Xiaopin3.
1. Clinic of Jilin Provincial Corps, Chinese People’s Armed Police Forces, Changchun 130062,China; 2. Department of Cardiology, Jilin Provincial Corps Hospital, Chinese People’s Armed Police Forces, Changchun 130052, China; 3. Computer Management Center, General Hospital of Chinese People’s Armed Police Forces, Beijing 100039, China
Objective To determine the relationship between primary hypertension and obesity in 3-18-years-old children and adolescents of Changchun City so as to provide scientific basis for early prevention of hypertension. Methods Children aged from 3 to 18 years were sampled by random-cluster. Height, weight, waist circumference and blood pressure were measured. Questionnaire survey,t-test, and Chi-squared test were conducted. Pearson correlation analysis and multivariate Logistic regression analysis of the data were used. Results (1)The prevalence of hypertension was 8.9%. The prevalence of overweight and obesity was 20.9%. The peak of obesity was found at the age of 9 to 11 years. (2) The incidencies of hypertension in overweight and obesity groups were 13.17% and 32.85%,respectively significantly higher than in the normal weight group(5.3%). The influence of BMI on systolic blood pressure was greater than its influence on diastolic blood pressure.(3)BMI, waist circumference, waist height ratio (WHtR) were positively correlated with systolic blood pressure and diastolic blood pressure. The correlation between waist circumference and BMI with blood pressure was greater than WHtR; there was no significant gender differences. (4) The incidence of overweight and obesity was 56.3% in adolescents with overweight family history, and it was 18.7% in adolescents without overweight history (P<0.05). (5)Children with high blood pressure were more likely to be inflicted with hyperglycemia and lipid metabolism disorder. BMI, waist circumference and serum lipids were the main factors influencing the blood pressure. BMI significantly influenced systolic blood pressure whereas waist circumference significantly influenced diastolic blood pressure(P<0.05). Conclusions Hypertension in children and adolescents can be predicted sensitively by BMI. At present, incidence of overweight and obesity has increased significantly in China. The intervention against overweight, obesity and hypertension among children and adolescents should be concerned with by local government, schools and parents.
adolescent; hypertension; BMI; waistline; waist to height ratio
秦 阳,本科学历,主管护师,E-mail: 122095164@qq.com
1.130062长春,武警吉林总队干休所卫生所,2.130052长春,武警吉林总队医院心内科;3.100039北京,武警总医院计算机管理中心
吴艳英,E-mail: 123095164@qq.com
R541.7
