1405例肝硬化并发败血症病原特点及预后分析
2014-06-07陈素明崔恩博熊艺茹鲍春梅贾田野王欢张成龙张鞠玲庞君丽曲芬毛远丽
陈素明,崔恩博,熊艺茹,鲍春梅,贾田野,王欢,张成龙,张鞠玲,庞君丽,曲芬,毛远丽
1405例肝硬化并发败血症病原特点及预后分析
陈素明,崔恩博,熊艺茹,鲍春梅,贾田野,王欢,张成龙,张鞠玲,庞君丽,曲芬,毛远丽
目的分析肝硬化败血症患者的病原特点及预后,为有效救治提供依据。方法回顾分析我院肝硬化住院患者中有败血症临床征象并血培养阳性的病例资料,进一步分析其感染病原特点及预后。结果2011—2013年进行血培养的肝硬化患者12 307例,血培养阳性1405例(11.42%)。病原菌包括革兰阴性杆菌(729株,51.89%)、革兰阳性球菌(604株,42.99%)、真菌(51株,3.63%)及其他(21株,1.49%)。败血症组中腹腔穿刺(25.69%)、肝癌有创治疗(18.65%)、静脉留置管(16.65%)、留置导尿管(16.16%)及糖尿病(5.12%)的比例明显高于对照组(P<0.05);革兰阴性杆菌感染组病死率(19.34%)明显高于革兰阳性球菌组(6.46%)(P<0.05);鲍曼不动杆菌感染病死率(56.52%)和铜绿假单胞菌感染病死率(58.62%)明显高于大肠埃希菌(30.23%)(P<0.05)。结论肝硬化败血症以革兰阴性杆菌感染为主,不同种类感染病原的预后不同,穿刺、肝癌有创治疗、插管及糖尿病患者更容易发生败血症。
肝硬化;败血症;病原特征
败血症是肝硬化常见并发症,肝硬化患者由于网状内皮系统严重受损、补体缺陷、中性粒细胞、T淋巴细胞及B淋巴细胞功能缺陷、巨噬细胞吞噬功能及免疫球蛋白功能下降等,易发生院内细菌感染,感染率达20%~60%[1]。其中败血症的发病率为3.5%~8.8%[2],是最常见、最危险、预后最差的感染之一[3]。早期认识肝硬化患者血液感染的特征和影响因素,积极采取综合对症治疗是救治成功的关键[4]。本文拟探讨肝硬化患者血液感染的病原特征、预后及相关危险因素,为临床有效救治提供依据。
1 对象与方法
1.1 对象选取2011年1月—2013年12月在我院住院的肝炎肝硬化患者中有临床败血症征象并血培养阳性的患者1405例(败血症组),分析其一般情况、原发病、并发症、实验室结果和预后,同时选取同期住院的年龄、性别、基础疾病相同但无感染征象的肝硬化患者1400例为对照组。
1.2 诊断标准败血症诊断参考文献[5]:①畏寒、发热;②不明原因急性发热,或局部病灶经有效抗菌药物治疗无效;③中毒性休克;④外周血白细胞及中性粒细胞升高或明显减少;⑤血或骨髓培养阳性。具备前4项中的1项加上第5项即可确诊。
1.3 血液标本培养和鉴定抗菌药物治疗前,以正在发冷发热时或之前半小时,以严格无菌操作抽取血标本10ml床旁接种血培养瓶,经BacT/Alert3D全自动血培养微生物检测仪(法国梅里埃公司)培养,阳性报警后,接种血平板和中国蓝平板。细菌鉴定使用VITEKⅡ微生物鉴定系统(法国梅里埃公司)。
1.4 统计学处理采用CHISS 2004软件进行统计分析。组间率的比较用四格表χ2检验或R×Cχ2检验,率的多重比较用Scheffe法。P<0.05表示差异有统计学意义。
2 结果
2.1 一般情况3年间有临床感染征象并进行血培养的肝硬化患者12 307例,培养阳性1405例(11.42%),其中男1086例,女319例,年龄(52.3± 11.6)岁。败血症发生时间为入院后3~14 d,其中乙型肝炎(乙肝)肝硬化783例,原发性肝癌262例,酒精性肝硬化187例,丙型肝炎(丙肝)肝硬化115例,原发性胆汁肝硬化58例。对照组中男1106例,女294例,年龄(51.2±12.4)岁,其中乙肝肝硬化828例,酒精性肝硬化251例,丙肝肝硬化148例,原发性肝癌93例,原发性胆汁肝硬化80例。2组在年龄、性别及原发病种构成方面均衡。
2.2 血液感染细菌种类及构成引起败血症的病原菌包括革兰阴性杆菌(729株,51.89%)、革兰阳性球菌(604株,42.99%)、真菌(51株,3.63%)及其他(21株,1.49%)。见表1。
2.3 2组重要的并发疾病及侵入性操作败血症组糖尿病、发生败血症前接受肝脏有创治疗(介入治疗、射频治疗、移植和手术治疗)、静脉留置管、留置导尿管及腹腔穿刺的比例明显高于对照组(P均<0.05)。见表2。
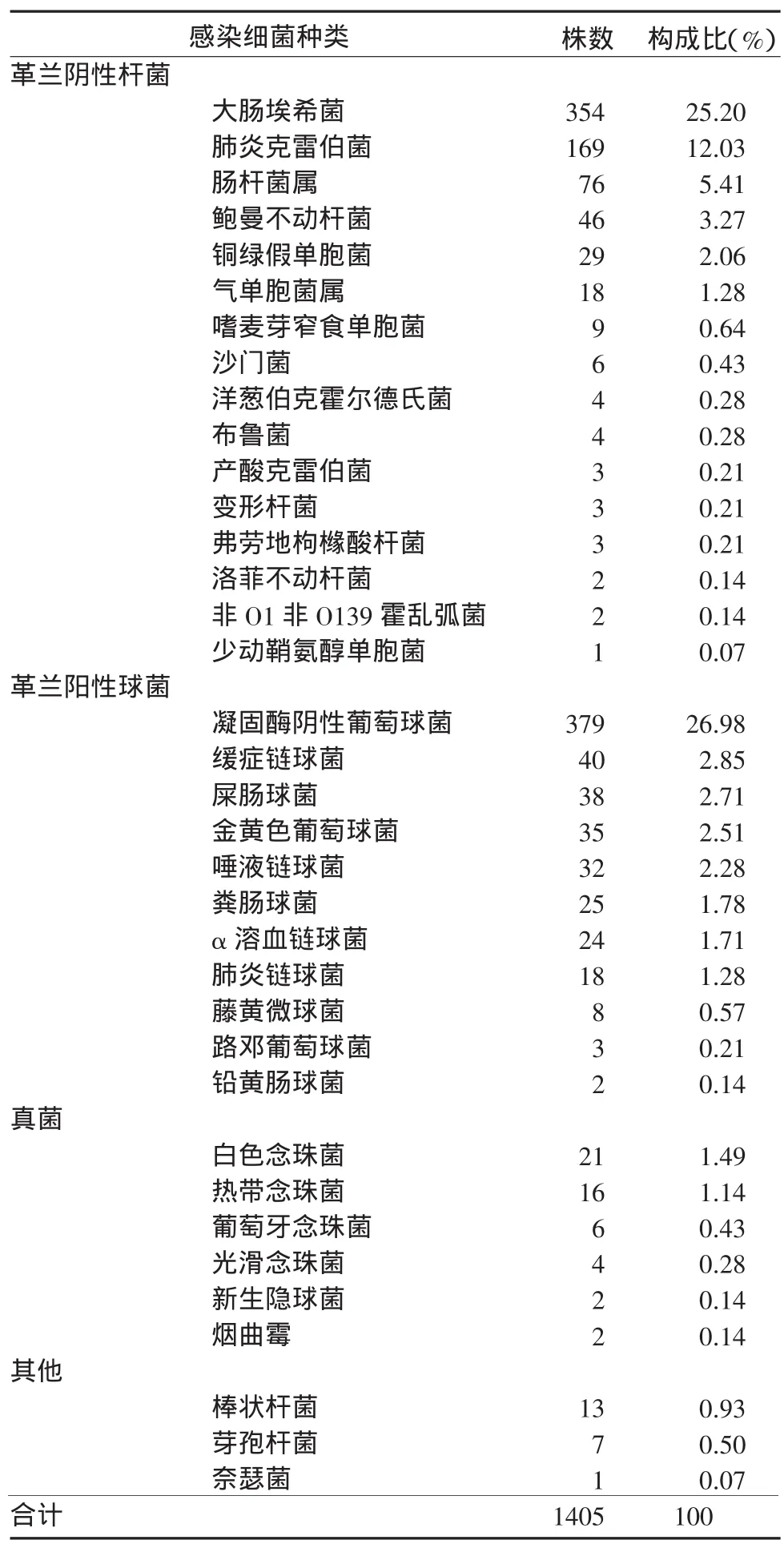
表1 肝硬化败血症患者血液感染细菌种类及构成比Table 1 Species and proportion of bacteria causing blood infection in cirrhotic patientsw ith bacterem ia

表2 2组重要的并发疾病及侵入性操作情况比较[例(%)]Table 2 Com parison ofmajor com plications and invasive operations between the two groups[cases(%)]
2.4 不同感染菌种组的临床转归败血症组转归情况为:治愈1126例,好转72例,死亡207例(14.73%)。不同种类病原菌的预后明显不同,各组比较,革兰阴性杆菌组的病死率明显高于革兰阳性球菌(P<0.01),与真菌组差异无统计学意义(P>0.05)。在革兰阴性杆菌组中,鲍曼不动杆菌和铜绿假单胞菌感染病死率明显高于大肠埃希菌组(P<0.01),但鲍曼不动杆菌组和铜绿假单胞菌组间差异无统计学意义(P>0.05)。见表3~4。
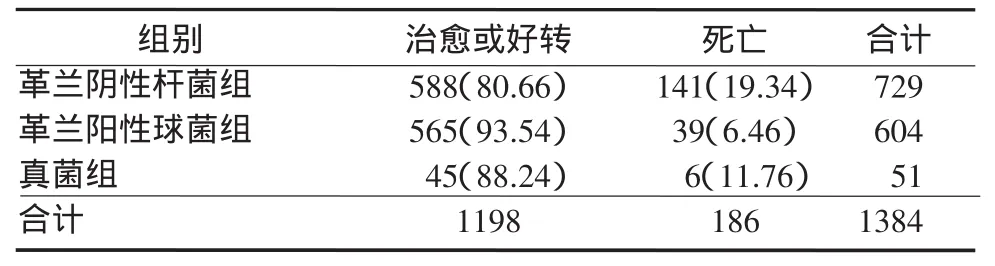
表3 3组不同类别细菌感染的预后比较[例(%)]Table 3 Com parison of the prognosis among the three groupsw ith different bacterial infections[cases(%)]
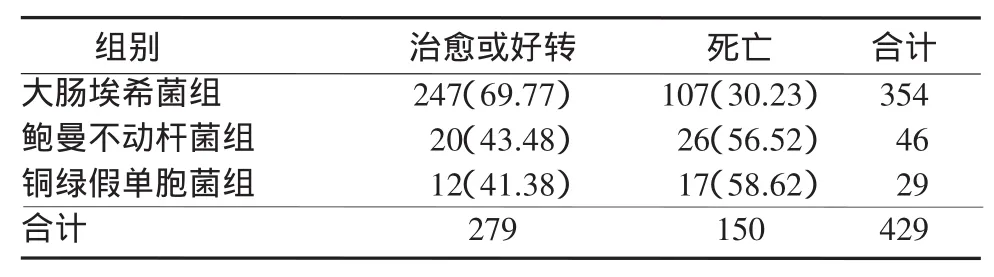
表4 3种重要革兰阴性杆菌感染的预后比较[例(%)]Table 4 Comparison of the prognosis among the three groups w ith different gram-negtive bacilli infections[cases (%)]
3 讨论
血液感染是肝硬化常见的并发症,随着诊治等侵袭性操作的广泛应用,发病率呈上升趋势。本组均为肝硬化患者,是易感人群。肝硬化发生败血症因素与其结构和功能的特殊性有直接关系,其中细菌易位在肝硬化并发感染中发挥了重要的作用,即肠道细菌及其产物(脂多糖和内毒素等)从肠腔迁移至肠系膜淋巴结、血液及其他肠外组织和器官的过程[6]。研究发现,最容易发生易位的细菌是肠道病原菌,包括革兰阴性肠杆菌科(大肠埃希杆菌及肺炎克雷伯杆菌)、肠球菌和链球菌,厌氧菌很少发生易位[6-7]。另一方面,机体免疫功能减退,单核巨噬细胞系统(mononuclear phagocyte system,MPS)发生功能障碍[8]。MPS是机体针对败血症和其他血源性感染的主要免疫防御系统,正常情况下,80% MPS的吞噬功能由肝脏库普弗细胞完成。由于肝硬化时肝脏库普弗细胞数量减少及功能降低,血浆纤维连接蛋白减少,导致MPS吞噬功能降低,不能完全清除经门静脉或淋巴管侵入的肠源性细菌,引发败血症。
败血症的致病菌种类可因基础疾病而不同,恶性血液病败血症感染以大肠埃希菌多见,糖尿病败血症以肺炎克雷伯菌多见,新生儿败血症以凝固酶阴性葡萄球菌多见[9-11]。本研究显示,引起肝硬化患者败血症的主要致病菌为革兰阴性杆菌,以大肠埃希菌占绝对优势,其次是肠杆菌属、鲍曼不动杆菌和铜绿假单胞菌,气单胞菌占1.28%,沙门菌和霍乱弧菌均存在,肠道病原菌成为肝硬化患者败血症病原组成的特征之一,明显高于其他疾病的血液感染[12]。近年来,革兰阳性球菌在血液感染中的比例不断上升,特别是凝固酶阴性葡萄球菌(coagulasenegative staphylococci,CNS)相较于其他链球菌和肠球菌属较多。CNS是通常栖居于人体皮肤和黏膜的常见细菌,为条件致病菌,虽毒性弱、致病力较低,但某些情况下(如机体免疫力低下或患者接受侵入性诊疗)感染风险增大。通常情况下难以区分致病菌和污染菌,须结合临床表现(如突然发热、白细胞升高)及感染的危险因素(包括植入各种留置导管、血培养阳性报警时间小于48 h、连续2次培养出同一种CNS),可考虑此菌感染[13]。同时血培养标本的严格无菌操作也是排除污染的必要手段。本研究真菌感染主要为白色念珠菌,真菌败血症的发病率为3.63%,远高于美国报道的0.3%~1.0%[14],须引起临床注意。
医院感染败血症可发生于住院的任何时期。一般认为,随着住院时间的延长,感染率升高。本研究败血症的发生时间为入院后3~14 d,其中以住院第1周最多。除外患者本身糖尿病、泌尿系统疾病及肝癌等疾病因素外,诊疗过程也在肝硬化败血症的发生中起一定的作用,如腹腔穿刺、肝癌有创治疗、静脉留置管、导尿管、三腔止血管及血液透析等有创操作均增大了败血症发生的危险性。实验室检测数据表明,患者的基础状态为合并糖尿病、肝肾功能受损严重、以凝血功能差和尿素及肌肝异常升高为主要改变,均降低了清除细菌的能力,导致易发生感染,为败血症的危险因素。有研究报道若伴消化道出血,败血症发病率可升高至45%,明显高于普通住院患者(5%~7%)[15]。气管插管、气管切开机械通气及静脉高能营养补充更容易诱发真菌败血症[16-17]。如患者同时存在多项危险因素,将直接增大病死率。加强诊疗过程中的无菌操作,积极治疗患者的基础疾病,是预防和治疗肝硬化败血症的关键要素之一。
本组肝硬化患者合并败血症使病情加重并增大治疗难度,病死率达14.73%,受基础状态及合并症等多因素影响。同为败血症,不同病原菌感染的预后不同,肝硬化患者败血症感染革兰阴性杆菌比例较高且预后差,与大多文献报道一致[18-19]。这可能与革兰阴性杆菌细胞壁释放大量内毒素,引起严重的全身中毒症状并加重肝功能恶化有关[20]。同为革兰阴性杆菌,鲍曼不动杆菌和铜绿假单胞菌败血症有更高的病死率,因其常发生在重症监护室,且多重耐药较多,影响治疗效果,成为肝硬化恶化或死亡的一个重要因素[16,21]。提示对于肝硬化并发败血症患者要注重病原学监测,以加强诊治的针对性。
肝硬化败血症感染病原菌种类、感染及预后的影响因素多,须在临床实践中不断总结,警惕易感因素,严格无菌操作,准确把握预测指标,提高早期诊断和预警能力,及时正确治疗,提高患者的生存率。
[1]赵宁,李智伟.肝硬化合并感染及抗菌药物治疗的研究现状[J].实用药物与临床,2008,11(5):266-269.
[2]Shizuma T,Fukuyama N.Investigation into bacteremia and spontaneous bacterial peritonitis in patients with liver cirrhosis in Japan[J].Turk JGastroenterol,2012,23(2):122-126.
[3]Johnson DH,Cunha BA.Infections in cirrhosis[J].Infect Dis Clin North Am,2001,15(2):363-371.
[4]王冶,张菊玲,陈素明,等.重型肝炎合并革兰阴性菌感染的预后及影响因素[J].传染病信息,2011,24(2):94-96.
[5]陈灏珠,林果为.实用内科学[M].13版.北京:人民卫生出版社,2009.
[6]WiestR,Garcia-TsaoG.Bacterial translocation(BT)in cirrhosis[J]. Hepatology,2005,41(3):422-433.
[7]Tandon P,Garcia-TsaoG.Bacterial infections,sepsis,andmultiorgan failure in cirrhosis[J].Semin liver dis,2008,28(1):26-42.
[8]Kang CI,Song JH,Chung DR,et al.Liver cirrhosis as a risk factor formortality in a national cohort of patients with bacteremia[J].J Infect,2011,63(5):336-343.
[9]吕春兰,郝爱军.新生儿败血症病原菌构成及耐药性分析[J].临床检验杂志,2012,30(3):233-234.
[10]陆锦昆,潘海林.糖尿病合并败血症的临床特点分析[J].医学综述,2010,11(21):3348-3350.
[11]李检阅,顾月容,张之峰,等.2005—2011年血液科病房细菌分布及耐药情况[J].现代生物医学进展,2013,7(13):3729-3734.
[12]Shizuma T,Tanaka C,MoriH,etal.Investigation of bacteremia due to Aeromonas speciesand comparisonwith thatdue to Enterobacteria in patientswith liver cirrhosis[J].Gastroenterol Res Pract,2011,10 (55):1-4.
[13]陈倩,孙亚娟,郭燕菊,等.凝固酶阴性葡萄球菌菌血症临床感染特征及耐药性分析[J].国际检验医学杂志,2012,33(17): 2099-2101.
[14]Horn DL,Neofytos D,Anaissie EJ,et al.Epidemiology and outcomes of candidemia in 2019 patients:data from the prospective antifungal therapy alliance registry[J].Clin Infect Dis,2009,48 (12):1695-1703.
[15]Vlachogiannakos J,Sklavos P,Viazis N,etal.Long-term prognosis of cirrhotics with an upper gastrointestinal bleeding episode:does infection play a role?[J].JGastroenterol Hepatol,2008,23(8 Pt 2):e438-e444.
[16]Bang JH,Jung Y,Cheon S,et al.Pseudomonas aeruginosa bacteremia in patients with liver cirrhosis:a comparison with bacteremia caused by Enterobacteriaceae[J].BMC Infect Dis,2013,13:332.
[17]Asmundsdóttir LR,Erlendsdóttir H,Gottfredsson M.Improving survival of patients with candidaemia:analysis of prognostic factors from a long-term,nationwide study in Iceland[J].Scand JInfect Dis, 2005,37(2):111-120.
[18]蒋俊民,赵朋涛,徐婵媛,等.肝炎肝硬化患者合并败血症病原学及耐药分析[J].热带医学杂志,2012,7(7):851-853.
[19]KoWC,LeeHC,ChuangYC,et al.Clinical featuresand therapeutic implications of104 episodesofmonomicrobial Aeromonas bacteraemia[J].J Infect,2000,40(3):267-273.
[20]李筠.内毒素在肝衰竭形成中的作用及中医药治疗[J].传染病信息,2010,23(5):260-262.
[21]邹鹏飞,高芹,吕晓菊.鲍曼不动杆菌败血症119例临床及实验特点分析[J].中国抗生素杂志,2013,38(1):63-67.
(2014-04-22收稿 2014-05-16修回)
(责任编委 张玲霞 本文编辑 陈玉琪)
Pathogenic characteristics and the prognosis
in 1405 cirrhotic patients com p licated by bacterem ia
CHEN Su-ming,CUIEn-bo,XIONG Yi-ru,BAO Chun-mei,JIA Tian-ye, WANG Huan,ZHANG Cheng-long,ZHANG Ju-ling,PANG Jun-li,QU Fen*,MAO Yuan-li*
Clinical Laboratory Centre,302 Hospital of PLA,Beijing 100039,China
*Corresponding author.QU Fen,E-mail:qf302@163.com;MAO Yuan-li,E-mail:maoyuanlee@gmail.com
Objective To analyze the pathogenic characteristics and the prognosis of cirrhotic patientswith bacteremia,so as to provide evidence for effective clinical treatment.M ethods The clinical data of cirrhotic patientswith clinical signs of bacteremia and blood culture positive,who were treated in our hospital during 2011-2013,were analyzed retrospectively.The pathogenic characteristics and prognosis of the patients were analyzed as well.Results Of 12 307 cirrhotic patients undergoing blood culture during 2011-2013,1405(11.42%)were blood culture positive.Pathogenic bacteria included 729(51.89%)strains of gram-negative bacilli,604(42.99%)strains of gram-positive cocci,51(3.63%)strains of fungi and 21(1.49%)strains of other bacteria.The proportions of the patients receiving abdominal punctuation(25.69%),invasive treatment of liver cancer(18.65%),venous catheter (16.65%)and indwelling urinary catheter(16.16%),and suffering from diabetes(5.12%)in bacteremia group were significantly higher than those of the control group(P<0.05).Themortality rate of gram-negative bacilligroup(19.34%)was significantly higher than that of gram-positive cocci group(6.46%)(P<0.05).Themortality rates of Acinetobacter baumannii infection(56.52%)and Paeudomomas aeruginosa infection(58.62%)were significantly higher than that of Escherichia coli infection(30.23%)(P<0.05).Conclusions Gramnegative bacilliare themost frequent bacteria in cirrhotic patients with bacteremia.The prognosis is different in infections caused by different bacteria.Those patients receiving abdominal punctuation,invasive treatment of liver ca0ncer and venous catheter,and suffering from diabetes aremore likely to develop bacteremia.
liver cirrhosis;bacteremia;pathogenic characteristics
R575.2
A
1007-8134(2014)03-0148-04
国家“十二五”科技重大专项(2013ZX10004203001)
100039北京,解放军第三〇二医院临床检验医学中心(陈素明、崔恩博、鲍春梅、贾田野、王欢、张成龙、张鞠玲、庞君丽、曲芬、毛远丽),医务部科训科(熊艺茹)
曲芬,E-mail:qf302@163.com;毛远丽,E-mail:maoyuanlee@gmail.com
