非高密度脂蛋白胆固醇是评价血脂异常患者心血管风险的指标
2014-04-28张鹏睿杨金奎
张鹏睿 徐 援 王 广 杨金奎
(1.首都医科大学附属北京同仁医院内分泌科,北京 100005;2.首都医科大学附属北京朝阳医院内分泌科,北京 100020)
临床工作中长期用低密度脂蛋白胆固醇(low density lipoprotein-cholesterol,LDL-C)作为评价血糖升高患者心血管风险的血脂指标,但是这一指标对心血管风险的评价并不全面,存在大量LDL-C不高但是心血管风险极高的情况,说明了LDL-C评价血脂增高患者心血管风险有一定的局限性。文献[1-2]显示非高密度脂蛋白胆固醇(non-high density lipoprotein-cholesterol,non-HDL-C)可以作为除LDL-C之外的第2个评价心血管风险的血脂指标,期望能够更为全面评价血脂升高患者的心血管风险。但是有关血糖升高患者non-HDL-C检测的报道并不多,尤其缺乏较大样本的临床研究报道,使得non-HDL-C在临床的广泛应用显得证据不够充分。本课题组选择了6 341例大样本人群检查血脂分布状况,分析non-HDL-C与其他血脂指标之间的关系,并且探讨其作为评价血脂异常患者心血管风险指标是否具有临床意义。
1 资料与方法
1.1 研究对象
选取2007年首都医科大学附属北京同仁医院进行大规模患者筛查时的数据。入选人群6 341例,男性2 555例,女性3 786例,年龄11~90岁。按照空腹血糖(fasting blood glucose,FBG)浓度分为2组,FBG<6.1 mmol/L为血糖正常组,共4 875例,FBG>6.1 mmol/L为血糖升高组,共1 466例。
1.2 研究方法
分别空腹8 h后,于08∶00抽静脉血测定FBG、总胆固醇(total cholesterol,TC),三酰甘油(triglyceride,TG)、HDL-C、LDL-C 浓度。采用 Beckman Unicel Dxc800生化分析仪(美国贝克曼库尔特公司),由专人完成。非高密度脂蛋白胆固醇用总胆固醇减去低密度脂蛋白胆固醇获得。
1.3 血脂异常分型
按血脂异常防治对策专题组1997年制定的临床分类及判断标准[3]将血糖升高组中的血脂异常患者分为3个亚组:①高TC血症亚组(高TC组):TC>5.72 mmol/L,TG<1.70 mmol/L;②高TG血症亚组(高TG组):TG>1.70 mmol/L,TC<5.72 mmol/L;③混合型高脂血症亚组(混合型组):TC>5.72 mmol/L,TG>1.70 mmol/L。
1.4 统计学方法
用SPSS19.0软件进行统计学分析。数据以均数±标准差)表示,组间比较采用t检验或单因素方差分析法和LSD法。率的比较用χ2检验。用线性相关系数描述变量间的相关性。P<0.05有统计学意义。
2 结果
2.1 血脂异常检出率
血糖升高组1 466例中合并血脂异常者800例,占54.57%,血糖正常组4 875例中血脂异常1 855例,占38.05%,两组相比,差异有统计学意义(χ2=126.361,P=0.000)。
2.2 血糖正常组和血糖升高组的血脂异常患者的其他血脂水平比较
血糖升高组的 TC、LDL-C、HDL-C、TG和 non-HDL-C均明显高于血糖正常组,差异有统计学意义(t值分别为 3.899,3.468,- 5.800,7.499,5.911,P <0.01)。将血糖升高组分为高TC组、高TG组和混合组后再与血糖正常组比较,各项指标差异仍然有统计学意义(F 值分别为 0.383,34.386,3.713,13.676,0.355,高于 TG组,高 TG组和混合组,P值均 <0.01),详见表1。
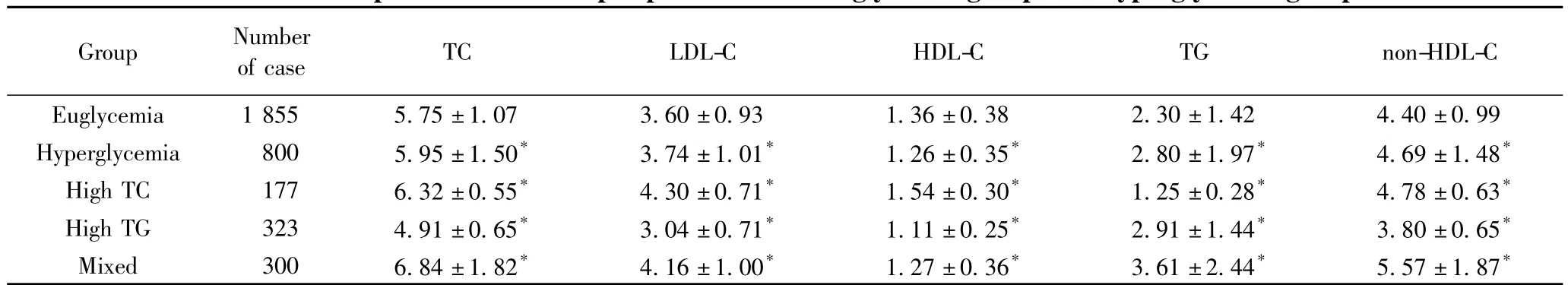
表1 血糖正常组和血糖升高组的血脂异常患者的血脂浓度比较Tab.1 Comparison of blood lipid parameters of euglycemia group and hyperglycemia group mmol·L-1
2.3 non-HDL-C与 LDL-C,non-HDL-C与 TG线性相关的散点图
为了寻求直观地显示non-HDL-C与LDL-C及TG之间的关系,对6 341例患者做了散点图并作趋势拟合线(图 1,2)。从散点图的结果可以看出,non-HDL-C与LDL-C和TG均呈线性关系,其中non-HDL-C与LDL-C的线性相关关系更为明显。相关性分析结果显示:non-HDL-C与LDL-C之间的相关系数(r=0.719,P=0.000)有统计学意义;non-HDL-C与 TG之间的相关系数(r=0.401,P=0.000)有统计学意义。
3 讨论

图1 non-HDL-C与LDL-C的分布关系Fig.1 Scatter diagram of non-HDL-C and LDL-C
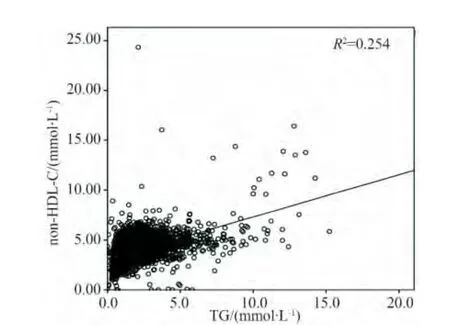
图2 non-HDL-C与TG的分布关系Fig.2 Scatter diagram of non-HDL-C and TG
血脂异常是心血管病的重要危险因素已经是公认的事实,其中糖尿病合并血脂异常更是危险。本研究显示血糖升高组与血糖正常组之间的血脂升高的发生率差异有统计学意义,说明血糖升高是导致血脂异常的因素之一。本研究选取了大样本的临床数据,比较了血糖正常组和血糖升高组的各项血脂指标并对血糖升高组进行了分组后分别与血糖正常组比较,结果显示与血糖正常组相比各项指标差异均有统计学意义,说明血糖增高是影响血脂异常的重要因素。本研究对6 341例患者的non-HDL-C与LDL-C和TG的关系做了散点图,发现non-HDL-C随着LDL-C和TG的增高而增高,呈线性正比关系,这说明无论患者有无糖尿病,non-HDL-C都能够同时反映LDL-C和TG增高所带来的心血管病风险的增加。
LDL已经成为最有力的心血管病的预测因子[4],并且成为首要的防控因子。LDL-C作为评价心血管病风险的血脂指标临床上已经应用多年[5],但是长期以来忽略了LDL-C之外的以TG为代表的心血管病的风险。为评估和管理血脂异常的风险,TG浓度必须考虑进血脂的风险之中[6],胆固醇的剩余脂蛋白,随TG水平升高而升高,是血脂异常合适的替代标志。富含TG的剩余脂蛋白被认为是致动脉粥样硬化的脂蛋白[7-8]。一些前瞻性流行病学研究[9-10]已经证明血TG水平和心脏病发病率之间的关系。富含TG的脂蛋白如剩余脂蛋白和小而密的LDL-C颗粒在高三酰甘油血症时是增高的,并且已经被诸多临床研究证明为是致动脉粥样硬化因素。然而将血TG浓度作为致动脉粥样硬化的独立危险因素却存在争议。根据Friedewald公式,TG在non-HDL-C中的风险仅占胆固醇残留风险的1/5,与LDL-C相比TG对风险的贡献还是比较弱的。non-HDL-C作为仅次于LDL-C的全面评价心血管方面血脂代谢紊乱风险的第二指标,non-HDL反映了三酰甘油血症和LDL胆固醇共同的风险[11-12],研究[13]显示 non-HDL 比 LDL 在心血管疾病方面有更好的预测效能,说明VLDL胆固醇可能对心血管病有贡献。non-HDL通过TC减去HDL-C得到,容易计算而且代表了VLDL-C/IDL-C和LDL-C胆固醇的剩余风险。本研究通过大样本的临床数据绘制的散点图显示,无论是血糖浓度正常的人群还是血糖浓度升高的人群non-HDL-C与LDL-C和TG均呈现线性正比关系,这说明non-HDL能够完美的解释LDL-C和TG所能够解释的一切心血管风险。由于内部变异和饮食影响,TG本身不是合适的心血管病危险因素。non-HDL-C不受饮食因素影响,变异程度较TG小。在对血脂异常进行调脂治疗时,若LDL-C已下降至正常范围,但 TG仍 >2.26 mmol/L时,non-HDL-C可反映此时仍存在的高TG这种致动脉粥样硬化的危险因素。因此,在比较non-HDL-C与LDL-C对糖尿病并发心脑血管疾病预测作用时,应全面考察血脂谱特点,如TG明显增高,non-HDL-C可能是更好的观察指标。non-HDL-C反映了高三酰甘油血症和LDL胆固醇共同的风险。
另一个能代表残留风险和LDL-C胆固醇风险的有效标志物是apoB[14]。apoB是所有包含apoB脂蛋白的直接标志物,反映了脂质残留物和LDL-C的风险。non-HDL-C与apoB呈高度相关,但是apoB这项专门化实验室检查项目比较昂贵,临床应用受到很大限制,作为能反映所有apoB脂蛋白风险的指标,non-HDL-C可以作为优秀的致动脉粥样硬化脂蛋白的标志。应该强调non-HDL-C不是血脂异常的特别标志物,non-HDL-C胆固醇更应该被看作高三酰甘油血症和高胆固醇血症的常规单项标志。
[1]Expert Panel on Dection,Evaluation,and Treatment of High Blood Cholesterol in Adults.Executive summary of the third report of the National Cholesterol Education Program(NCEP)Expert Panel on detection,evaluation,and treatment of high blood cholesterol in adults(adult treatment panelⅢ)[J].JAMA,2001,285(19):2486-2497.
[2]李健斋.非高密度脂蛋白胆固醇——新提出的降脂治疗第二目标[J].临床检验杂志,2004,22(1):1-2.
[3]方圻,王钟林,宁田海,等.血脂异常防治建议[J].中华心血管病杂志,1997,25(3):169-172.
[4]赵志诚.阿托伐他汀治疗老年冠心病合并血脂异常32例[J].中国煤炭工业医学杂志,2012,15(6):879.
[5]王芊,华川,郭旭,等.同型半胱氨酸等危险因子与冠心病的相关性分析[J].临床误诊误治,2012,25(3):42-44.
[6]张润军,杨丽霞.冠心病危险因素与冠状动脉病变的相关性分析[J].解放军医药杂志,2011,23(1):7-11.
[7]Grundy S M.Hypertriglyceridemia,atherogenic dyslipidemia,and the metabolic syndrome[J].Am J Cardiol,1998,81(4A):18B-25B.
[8]Havel R J.Role of triglyceride-rich lipoproteins in progression of atherosclerosis[J].Circulation,1990,81(2):694-696.
[9]Iso H,Naito Y,Sato S,et al.Serum triglycerides and risk of coronary heart disease among Japanese men and women[J].Am J Epidemiol,2001,153(5):490-499.
[10]Yamamoto A,Richie G,Nakamura H,et al.Risk factors for coronary heart disease in the Japanese——comparison of the background of patients with acute coronary syndrome in the ASPAC study with data obtained from the general population.Asia-Pacific Collaboration on CHD Risk Factor Intervention study[J].J Atheroscler Thromb,2002,9(4):191-199.
[11]Grundy S M.Non-high-density lipoprotein cholesterol level as potential risk predictor and therapy target[J].Arch Intern Med,2001,161(11):1379-1380.
[12]Packard C J,Saito Y.Non-HDL cholesterol as a measure of atherosclerotic risk[J].J Atheroscler Thromb,2004,11(1):6-14.
[13]Liu J,Sempos C T,Donahue R P,et al.Non-high-density lipoprotein and very-low-density lipoprotein cholesterol and their risk predictive values in coronary heart disease[J].Am J Cardiol,2006,98(10):1363-1368.
[14]Vega G L,Grundy S M.Does measurement of apolipoprotein B have a place in cholesterol management?[J].Arteriosclerosis,1990,10(5):668-671.
