碳酸镧治疗维持性血液透析患者高磷血症疗效观察
2014-04-28闵亚丽蓝天座
闵亚丽,杨 静,蓝天座,于 黔
(贵州省贵阳市第一人民医院肾内科,贵州 贵阳 550002)
高磷血症是慢性肾疾病的常见并发症,可见于80%的维持性血液透析患者。现已证实高磷血症是维持性血液透析患者独立的死亡危险因素,高磷血症和高钙磷乘积促进了血管钙化,与终末期肾病患者全因死亡率和心血管疾病(CVD)死亡率有显著相关性[1-2]。传统的磷结合剂因其毒副作用并不是治疗高磷血症的理想药物。碳酸镧是新近开发出的不含铝及钙的新型磷结合剂,笔者观察了碳酸镧治疗维持性血透患者高磷血症的疗效及不良反应,进一步为碳酸镧在临床中的应用提供相关经验。现报道如下。
1 资料与方法
1.1 一般资料
选取维持性血液透析患者31例,男19例,女12例;平均年龄(43.75 ±13.25)岁;透析时间超过 1 年,每周透析 3 次;血清磷大于 1.78 mmol/L;原发病为慢性肾小球肾炎 9例,糖尿病肾病 8例,高血压肾病6例,痛风性肾病4例,多囊肾2例,梗阻性肾病2例。均无低钙血症。
1.2 方法
将校正血钙低于2.54 mmol/L的患者,即正常钙血症组(20例)随机分为2组,碳酸镧组(A组,8例)及碳酸钙组(B组,12例);校正血钙不低于 2.54 mmol/L患者,即高血钙组(C组,11例)均服用碳酸镧(英国 HAMOL公司,批号为AE161)口服剂量为1 000 ~3 000 mg/d,碳酸钙为 1000 mg/d,分在三餐进食时咀嚼服用。分别于试验前、服药后1,2,3个月查血钙、血磷、碱性磷酸酶、甲状旁腺激素,并计算钙磷乘积及校正血钙。观察患者服药后高钙血症及其他不良反应的发生情况。
1.3 疗效判定标准
显效:用药后血磷不超过1.78 mmol/L;有效:用药后血磷较用药前下降,但血磷大于1.78 mmol/L;无效:用药后血磷不下降或升高。显效+有效为总有效。
1.4 统计学处理
采用SPSS 18.0统计软件。计数资料以 X±s表示,采用 t检验。定性资料采用卡方检验。P<0.05为差异有统计学意义。
2 结果
2.1 指标变化
校正血钙低于2.54 mmol/L的患者使用碳酸镧及碳酸钙血磷均明显下降,其中A组降血磷更为显著(P<0.05),B组血钙较A组升高(P<0.05),A组钙磷乘积较B组降低,两组全段甲状旁腺激素(iPTH)及碱性磷酸酶无明显差异(P>0.05)。C组患者则血钙较治疗前无明显差异(P >0.05),血磷明显降低(P <0.05),钙磷乘积降低(P<0.05),碱性磷酸酶、iPTH较治疗前无明显差异(P <0.05)。见表 1。
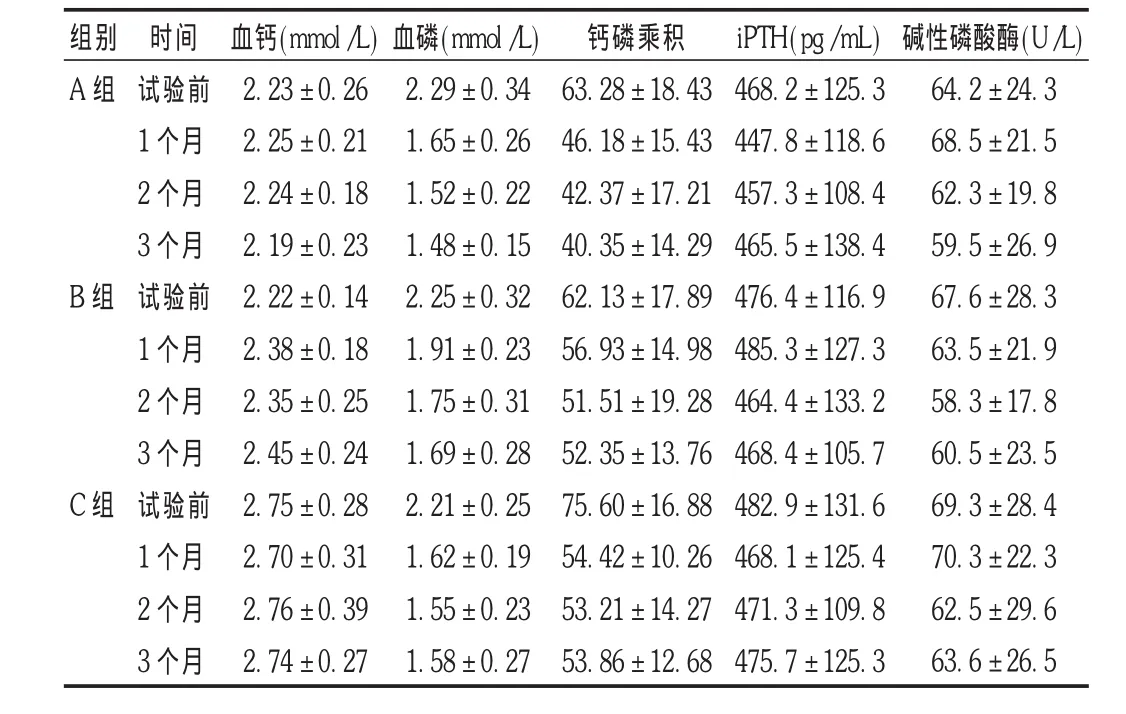
表1 3组试验期间指标变化
2.2临床疗效评价
见表2。碳酸镧组出现3例恶心、呕吐,1例腹痛、腹泻。持续用药后逐渐消失,无需停药。
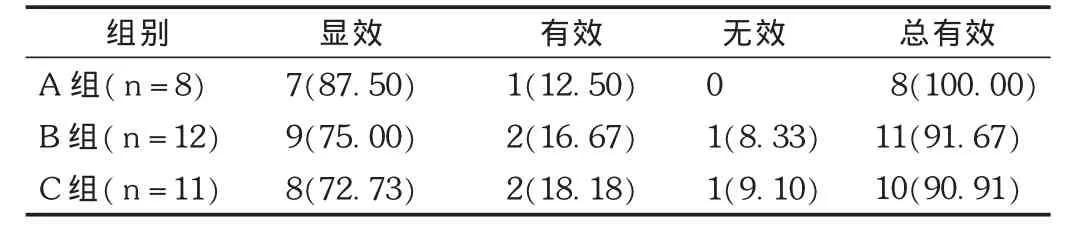
表2 3组临床疗效结果比较[例(%)]
3 讨论
随着肾功能的逐渐下降,终末期肾脏病患者的血磷排泄逐渐减少,常常出现高磷血症。高磷血症是引起继发性甲状旁腺功能亢进、钙磷乘积变化、维生素D代谢障碍、肾性骨病的重要因素,与冠状动脉、心瓣膜钙化等严重心血管并发症密切相关[3-4]。因此,调节合理的磷代谢是减少心血管并发症、降低透析患者病残率和死亡率的关键。
目前,治疗高磷血症的方法主要有控制饮食中磷的摄入、血液透析和口服磷结合剂。一般血液透析难以清除足够的磷,而低蛋白饮食虽可降低血磷但又会增加患者营养不良。传统磷结合剂主要为含钙及含铝的磷结合剂,但含钙的磷结合剂可致高钙血症,有增加钙磷乘积以及导致转移性钙化和心血管疾病的危险[5]。而长期使用含铝的磷结合剂可导致铝在体内潴留,引起严重的不良反应。因此传统的磷结合剂并不是治疗高磷血症的理想药物。碳酸镧是新近开发出的不含铝及钙的新型磷结合剂,它含有的三价阳离子镧与磷有高度的亲和力,与磷结合生成磷酸镧,该复合物水溶性低、胃肠吸收少,故不良反应少。碳酸镧主要经过胆汁排泄,少量经过肠壁进入肠道排泄,经肾脏排泄量极少,因此在肾功能不全患者的排泄与健康人群无明显差异,不会引起镧蓄积,安全性较高。
综上所述,碳酸镧能有效降低尿毒症维持性血液透析患者血磷和钙磷乘积,其疗效优于传统含钙磷结合剂,且碳酸镧对血钙水平无明显影响,不会引起高钙血症及铝中毒,更加安全、有效。
参考文献:
[1]Tentori F,Blayney MJ,Albert JM,et al.Mortality risk for dialysis patient with different levels of serum calcium,phosphorus,and PTH:The Dialysis Outcomes and Practice Patterns Study(DOPPS)[J].Am J Kidney Dis,2008,52(3):519 - 530.
[2]Lezaic V,Tirmenstajn - Jankovic B,Bukvic D,et al.Efficacy of hyperphosphatemia control in the progression of chronic renal failure and prevalence of cardiovascular calcification[J].Clin Nephrol,2009,71(1):21 - 29.
[3]Malluche HH,Monier-Faugere MC.Understanding and managing hyperphosphatemia in patients with chronic renal disease[J].Clin Nephrol,1999,52(15):267 -277.
[4]Block GA,Hulbert- Shearon TE,Levin NW,et al.Association of serum phosphorus and calcium phosphate product with mortality risk in the chronic hemodialysis patients:a national study[J].Am J Kidney Dis,1998,31(66):607 -617.
[5]Goodman WG,Goldin J,Kuizon BD,et al.Coronary - artery calcification in young adults with end-stage renal disease who are undergoing dialysis[J].Clin Nephrol,2000,342(485):1 478 - 1 483.
