有机溶剂中毒性脑病15例临床分析
2014-04-28范川黄磊梁波陈先文
范川 黄磊 梁波 陈先文
有机溶剂中毒性脑病15例临床分析
范川*黄磊*梁波*陈先文*
目的总结有机溶剂中毒性脑病的临床特点,提高对本病的认识。方法收集15例有机溶剂中毒性脑病的人口学资料、病史(包括有机溶剂接触史),临床表现、实验室检查及影像学等临床资料,进行回顾性分析。结果急性和亚急性起病13例,慢性起病2例。主要临床表现包括颅高压综合症、意识障碍、认知功能损害、锥体束损害、共济失调,个别病例伴震颤、癫痫和精神症状。实验室检查无特异性,部分患者腰穿压力显著增高,脑电图呈慢波改变。头颅MRI均见幕上弥漫对称性脑白质病变,部分伴基底节区、小脑、脑干受累。经脱水降颅压、糖皮质激素、神经保护及对症处理,1例脑疝死亡,3例无显著改善,余均好转出院。结论有机溶剂中毒性脑病临床表现缺乏特异性。对不明原因神经功能障碍患者,如有有机溶剂接触史和弥漫性脑白质病变需考虑本病可能。本病以对症治疗为主,伴颅高压者及时应用脱水剂及糖皮质激素有助于改善预后。
有机溶剂 中毒性脑病 临床表现
有机溶剂在现代工业生产中应用广泛,具较强的亲脂性和挥发性,易在中枢神经系统等脂质丰富的组织沉积,引起靶器官的损害。近年来随着我国工业化的飞速发展,有机溶剂中毒性脑病报道也不断增多。有机溶剂中毒性脑病以脑白质损害为主,急性中毒多表现为头痛头晕、乏力、意识障碍、癫痫发作等非特异性神经功能障碍;慢性起病者早期症状隐匿,主要表现为脑高级功能紊乱,包括人格改变、情绪障碍、认知功能损害甚至痴呆[1-2]。本病临床症状缺乏特异性,易被误诊漏诊。本文回顾分析我科自2008年至2013年收治的15例有机溶剂中毒性脑病患者的临床和影像学特点,总结其临床规律,以提高对本病的认识。
1 资料与方法
1.1一般资料研究对象来自我科2008年1月至2013年8月收治的15例有机溶剂中毒性脑病的患者,其中男9例,女6例;年龄19~48岁,平均(37.1± 8.4)岁。回顾性分析15例患者的临床资料,包括人口学资料、现病史及既往史、影像学检查、脑脊液检查、各项常规实验室检查、脑电图及脑诱发电位检查等,并总结其特点和规律。
1.2 入选标准参考WHO及北卡罗纳州会议提出的诊断标准和Filly等提出的诊断标准[2-4]:①发病前有明确的有机溶剂接触史;②临床症状在接触毒物后出现,且临床症状和体征与毒物接触的时间和剂量呈正相关性;③有神经系统损坏症状和体征,如认知功能损害、头痛、癫痫发作、意识障碍等;④影像学上存在脑白质损害表现;⑤排除其他可引起类似神经功能障碍的其他疾病。
2 结果
2.1 一般情况本组15例患者男9例,女6例,年龄19~48岁,平均(37.1±8.4)岁。接触的有机溶剂包括油漆、涂料、油墨、黏合剂、树脂、染料、皮革等,其中从事油漆工作8人,印刷厂工作2人,染发工作1人,塑料加工1人,制鞋1人,皮具制造1人,玩具制造1人。接触时间6月~10年,平均(5.2±3.9)年。
2.2 临床特点
2.2.1 首发症状及病程特点 急性起病(数天至3周)8例,亚急性起病(3周至数月,平均35±14 d)共5例,慢性起病(半年及以上)共2例。8例急性起病患者病程平均(10.5±6.0)d,除1例以右侧肢体乏力及震颤起病外,其余7例患者病初均有头痛、头晕症状,其中2例病初同时伴反应迟钝,1例伴口齿不清及行走不稳。
亚急性起病患者中起病时均有程度不等的头痛、头晕、乏力症状,部分伴恶心、呕吐;3例病初有反应迟钝及记忆力下降,1例有步态不稳。1例入院前两周出现头痛头晕及恶心呕吐,呈进行性加重并发展为发作性意识模糊。
慢性起病2例,1例病程半年,起始症状表现为精神行为异常并逐渐加重,并出现二便失禁。1例病程1年,起始症状表现为性格改变、易怒,后出现记忆力、计算力显著下降。
2.2.2 临床症状/体征与治疗反应 本组患者临床症状和体征总结于表1。大部分患者(12例,80%)有头痛头晕症状,均为急性或亚急性起病,头痛呈间歇性或持续性胀痛,部分同时有昏沉、走路漂浮,1例累及脑干患者有间歇视物旋转感。其中6例患者头痛、呕吐症状较重,腰穿压力高,提示颅高压综合症(例1~例6),4例伴颈项强直,大部分患者(5例)有嗜睡、意识模糊等症状,2例(例5,例6)存在认知障碍,2例(例1,例2)住院期间发生脑疝。
认知功能障碍发生率亦较高(8例,53%),除2例(例5,例6)为急性起病外,其余均为亚急性或慢性起病。3例患者(例7~例9)以认知功能损害为突出表现,表现为反应迟钝、记忆力下降、计算力、定向力及理解力受损,其中1例伴小脑共济失调。其余5例患者中有3例颅高压症状较认知功能损害更为突出,另2例认知功能损害相对较轻,1例(例10)主要表现为计算力下降,1例(例15)主要表现为近记忆力受损。
锥体束征8例(53%),主要表现为病理征及肌张力增高,但瘫痪症状并不突出,除1例(例13)有轻偏瘫症状,其余患者肌力基本正常。颈项强直4例(27%),均见于有高颅压症状病例。共济失调5例(33%),除1例同时伴躯体共济失调,其余均表现为肢体共济失调。其他症状如震颤、癫痫、精神行为异常发生率较低,仅见于个别病例。
所有患者入院后都接受糖皮质激素、B族维生素及脑代谢活化剂治疗,有高颅压者予以脱水降颅压治疗,1例接受高压氧治疗。癫痫、震颤、精神行为症状分别给予丙戊酸钠、安坦、奥氮平对症处理。6例以高颅压为突出表现的患者1例因脑疝治疗无效死亡,1例高颅压症状(例3)住院治疗23天症状改善不明显自动出院,1例(例4)在首次出院后5天因高颅压症状再次入院,连续使用脱水剂及糖皮质激素两周后颅高压症状缓解出院。2例慢性起病患者,1例(例8)认知功能损害症状改善不明显,1例(例15)精神行为异常和认知功能损害治疗效果不佳,转入精神卫生中心进一步治疗。其余患者症状好转出院。
2.3 实验室检查行脑脊液检查14例,其中颅内压增高者7例,平均颅内压(264±48)mmH2O,其中1例无明显头痛呕吐症状,腰穿压力195 mmH2O;蛋白轻度升高者4例,平均(0.58±0.04)g/L,脑脊液常规、生化、细菌培养、抗酸染色、墨汁染色、TORCH系列、细胞学及免疫球蛋白等均未见异常。行脑电图检查8例,轻度异常4例,轻至中度异常1例,中度异常1例,正常2例。行脑诱发电位检查8例,2例示异常视觉诱发电位,6例未见异常。
心电图、胸片、尿及粪便常规、电解质、肾功能、止凝血、免疫十项、血沉、CRP、心肌酶谱、甲状腺功能及风湿免疫学指标均在正常范围。1例肝功能轻度异常,3例血脂轻度升高,2例血管彩超示颈动脉或椎动脉粥样斑块形成。
2.4 神经影像学检查15例均行头颅MRI检查,主要表现为对称分布的大脑白球白质弥漫性或大片状异常信号,T1WI稍低信号,T2W2高信号,FLAIR像高信号,部分患者DWI像高信号,增强后病灶不强化。部分病例大脑白质以前部或后部白质受累为主。除大脑半球脑白质病变外,部分病例同时伴双侧基底节区、小脑、脑干受累,1例典型头颅MR影像见图1。此外,5例有脑实质弥漫性肿胀、灰白质分界不清,脑沟脑回变浅、脑室系统狭窄,此5例临床均有高颅压症状。慢性起病的2例患者除脑白质病变外,均见大脑皮层轻度萎缩(图2)。3例患者治疗8~12 d复查头颅MRI无明显变化。

表1 临床资料
3 讨论
常见的具有神经毒性的有机溶剂包括苯类、烷烃类、二硫化碳、卤代烃类、醇类及酮类等[5]。本组患者大多数为青壮年,均来自防护条件较差的小工厂或作坊,接触有机溶剂种类多样,但造成中毒的具体成分难以明确。本组13例急性或亚急性起病患者有机毒物接触时间平均长达(4.7±3.9)年,可能与发病前短期暴露量增加有关,2例慢性起病患者接触时间均在7年以上。这些资料提示为,加强生产环境的监管,提高劳动者的防护意识,对减少有机溶剂中毒性脑病发生非常必要,对生产过程中需要使用涂料、油漆、粘合剂、燃料、皮革等材质的小型加工企业需要重点监管。
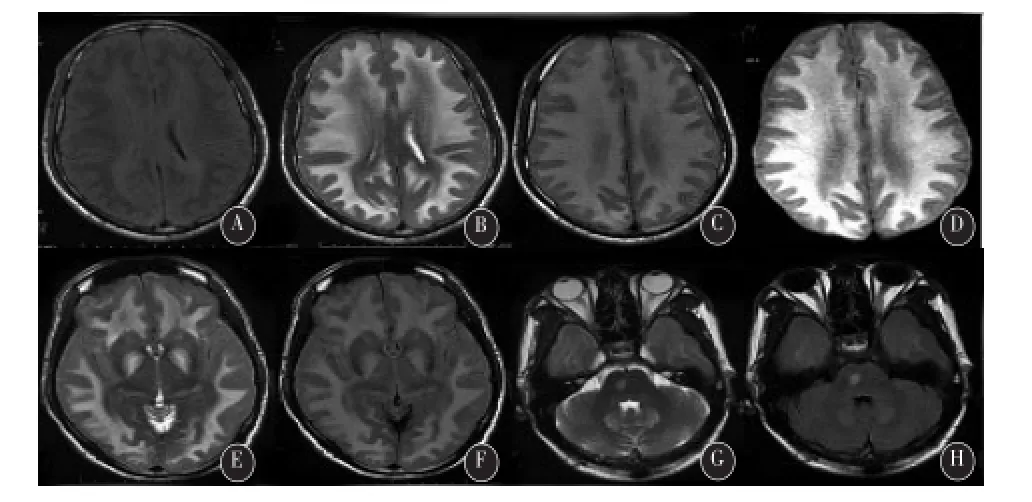
图1 一例典型亚急性中毒患者头颅MRI图像图A,B,C,D示弥漫对称皮层下白质病变,T1WI(A)呈低信号,T2WI(B)、T2FLAIR(C)、DWI(D)均呈高信号。图E、F示双侧基底节对称受累,T2WI(E)、T2FLAIR(F)呈高信号。图G、H示双侧小脑齿状核及左侧脑桥受累,T2WI(G)、T2FLAIR(F)呈高信号

图2 一例慢性有机溶剂中毒性脑病头颅MRI影像图A(T1WI)示皮层轻度萎缩,图B、C示仅前部白质对称受累,T2WI(B)呈高信号,T2FLAIR(C)呈稍高信号
本组大部分患者呈急性或亚急性起病,首发症状以头痛头晕、恶心呕吐、乏力等非特异性症状为主,部分患者伴反应迟钝、认知功能减退、肢体无力及步态不稳。临床症状和体征多样,除不同程度的头痛头晕等症状外,颅高压综合症较为常见,认知损害发生率较高,部分患者同时伴锥体束征和(或)小脑共济失调等神经系统损害体征,震颤、癫痫发作及精神症状各见1例,与文献报道基本一致[1,6-7]。本组慢性起病仅2例,1例以认知损害为主要表现,另1例以精神症状为主要表现。
本病临床表现多样,缺乏特异性,因此辅助检查特别是影像学检查在诊断和鉴别诊断上有一定价值。常规生化、脑电图、脑脊液检查虽不具特异性,但腰穿有助于发现高颅压,对指导临床治疗仍有价值。本组近一半患者腰穿压力高,提示颅高压在急性或亚急性有机溶剂中毒性脑病中较常见,临床工作中要予以重视。
神经影像学在有机溶剂中毒性脑病的诊断上有重要地位,病灶常呈弥漫性或多灶性分布,以幕上白质弥漫对称受累为主,慢性中毒者可见皮层及小脑萎缩[8-10]。本组患者均存在幕上白质损害,12例表现为皮层下白质广泛或大片状对称受累,3例表现为大脑前部或后部白质对受累为主,部分病例还伴基底节区、小脑、脑干受累,病灶分布与国内外学者报道基本一致[8-9]。2例慢性起病者均见轻度皮层萎缩。有机溶剂中毒性脑病患者影像学表现与临床症状不一定正相关,本组有一例(例6)患者的工友影像学上见大脑白质广泛受累,但临床上无自觉症状。据文献报道急性和亚急性中毒性脑病患者影像学病灶大多可完全逆转[6],本组3例患者可能复查时间间隔较短,影像学上未见明显变化。
有机溶剂中毒性脑病临床上尚无特异性治疗,急性或亚急性患者通常在脱离中毒环境、对症处理后大多预后良好,慢性患者由于毒物蓄积时间较长,治疗效果往往有限,因此加强工作环境的防护措施、定期健康体检及早期脱离毒物接触显得尤为重要[1,6]。颅高压综合症在急性和亚急性中毒性脑病较为常见,持续时间长,症状可反复,严重者出现意识障碍、脑疝甚至死亡[10]。本组6例出现颅高压症状的患者2例发生脑疝,1例因脑疝死亡;另有3例颅高压症状持续20余天,并有1例治疗效果不佳自动出院,提示急性有机溶剂中毒性脑病的治疗需特别注意高颅压的治疗。
[1] Dick FD.Solvent neurotoxicity[J].Occup Environ Med,2006,63 (3):221-226,179.
[2] Filley CM,Kleinschmidt-DeMasters BK.Toxic leukoencephalopathy[J].N Engl J Med,2001,345(6):425-432.
[3] World Health Organization and Nordic Council of Ministers. Chronic effects of organic solvents on the central nervous systemand diagnostic criteria[J].June 1985;Copenhagen:World Health Organization.
[4] Human aspects of solvent neurobehavioral effects[J].Neurotoxicology,1986,7(4):43-56.
[5] White RF,Proctor SP.Solvents and neurotoxicity[J].Lancet, 1997,349(9060):1239-1243.
[6] Mi T,Han C,Wang Y,et al.Acute toxic leukoencephalopathy in migrant workers exposed to organic solvents in construction materials[J].Occup Environ Med,2013,70(6):435-436.
[7] 成林平,李善宗,陈松林.1,2-二氯乙烷中毒致癫发作、肌阵挛1例报告[J].中国神经精神疾病杂志,2002,28(1):67.
[8] Aydin K,Sencer S,Demir T,et al.Cranial MR findings in chronic toluene abuse by inhalation[J].AJNR AmJ Neuroradiol, 2002,23(7):1173-1179.
[9] Keski-Santti P,Mantyla R,Lamminen A,et al.Magnetic resonance imaging in occupational chronic solvent encephalopathy [J].Int Arch Occup Environ Health,2009,82(5):595-602.
[10] 罗伟良,王立志,李博生.1,2-二氯乙烷中毒性脑白质病7例报告[J].中国神经精神疾病杂志,2011,37(4):197-200.
R747.9
A
2013-10-25)
(责任编辑:李立)
10.3936/j.issn.1002-0152.2014.07.011
*安徽医科大学第一附属医院神经内科(安徽230022)
