创伤性脑损伤后低钠血症的危险因素分析
2014-04-27史保中江雷振曲智锋李静马亚莉孟晓峰周江朝徐东晓朱刚毅
史保中 江雷振 曲智锋 李静 马亚莉 孟晓峰 周江朝 徐东晓 朱刚毅
创伤性脑损伤后低钠血症的危险因素分析
史保中*江雷振*曲智锋**李静*马亚莉*孟晓峰*周江朝*徐东晓*朱刚毅*
目的 探讨创伤性脑损伤(TBI)后低钠血症的发生特点及其危险因素。方法回顾性分析我院136例中、重度TBI患者的临床资料,主要包括年龄、性别、损伤类型、GCS评分、手术、是否有脑水肿和颅底骨折等,并对上述因素与低钠血症的发生进行卡方检验和多因素Logistic回归分析。结果136例中、重度TBI患者中有56例发生低钠血症,经多因素Logistic回归分析,TBI后低钠血症的发生与患者的年龄、性别、损伤类型、是否开颅手术无关,而与患者的GCS评分、是否合并脑水肿或颅底骨折关系密切。结论TBI患者如GCS≤8分、合并有脑水肿或颅底骨折,则易于发生低钠血症,需提前采取预防措施。
低钠血症 创伤性脑损伤 计算机体层摄影术 Glasgow昏迷评分
低钠血症在神经外科多见于创伤性脑损伤(traumatic brain injury,TBI)、鞍区病变、蛛网膜下腔出血和颅内感染等。据文献[1,2]报道,TBI患者中约33%以上并发低钠血症。若低钠血症不能得到及时诊断和处理,则可加重患者的病情,甚至恶化、死亡。既往的文献[3-6]多集中于研究低钠血症的发生机制、诊断和临床处理,而关于低钠血症与TBI患者主要临床特点(如年龄、性别、损伤类型、GCS评分、是否手术、CT表现等)之间关系的研究却很少。回顾性分析我院2009年9月至2012年8月收治的中、重度TBI患者的资料,研究年龄、性别、损伤类型、是否手术、主要CT表现与低钠血症的相关关系,以期提高对TBI后低钠血症的认识,并为临床预见性处理低钠血症提供一定的理论基础。
1 资料与方法
1.1 一般资料患者入选标准:①TBI后24h内入住我院神经外科者;②GCS≤13分;③年龄15~65岁。排除标准:①孕妇;②合并其他损伤者,如骨折、胸部损伤、泌尿系统损伤、腹部内脏器官损伤等;③既往有肝、肾、肾上腺、甲状腺、垂体疾病者;④既往有糖尿病者;⑤诊断为尿崩症者(因尿崩症常引起高钠血症,有时高钠与低钠血症交替出现)。我院2009年9月至2012年8月共收治TBI患者706例,经上述标准的选择,最终入选136例,其中男81例,女55例,年龄15~65岁,平均(47.8± 13.1)岁。136例患者中共有56例并发低钠血症。所有患者在入院1h内进行GCS(Glasgow coma scale,GCS)评分,GCS≤8分者为重度TBI,9≤GCS≤13者为中度TBI。
1.2 CT检查所有患者于入院当时和12h后行头颅CT检查,了解是否有颅内出血、脑挫裂伤、颅骨骨折等情况。本研究主要观察是否有脑水肿、颅底骨折(颅底骨折的诊断除头CT表现外,还要结合临床表现,如脑脊液漏或颅神经损伤等进行综合考虑)。
1.3 低钠血症的判定入院1周内只要有一次血钠<135mmol/L就视为该患者有低钠血症。低钠血症分为三度:轻度,130mmol/L≤血钠<135mmol/L;中度,120mmol/L≤血钠<130mmol/L;重度,血钠<120mmol/L。
1.4 低钠血症的治疗对轻中度低钠血症者,多考虑钠盐摄入不足或强力利尿脱水所致,可在调整脱水利尿药物的同时补充钠盐。能口服者先口服补钠,不能口服者可静脉补充,一般常用3%氯化钠溶液,根据临床表现和血钠监测结果及时调整治疗方案。若低钠顽固不易纠正,尤其是血钠<120mmol/L时,要考虑到抗利尿激素分泌不当综合征(syndrome of inappropriate secretion of antidi uretic hormone,SIADH)和脑性盐耗综合征(cerebral salt-wasting syndrome,CSWS)的可能。对SIADH,主要是严格限水(24h<1000mL)、补钠,必要时应用利尿剂;对于CSWS,在积极治疗原发病的基础上,补充血容量,补钠,必要时短期应用激素可有助于血钠的恢复。注意纠正同时伴发的其他内环境紊乱,如低钾、低氯、高血糖等。
1.5 统计学处理采用SPSS 11.5进行统计学分析,有低钠血症患者组与无低钠血症患者组年龄的差异采用t检验;先采用χ2检验分析损伤类型、性别、GCS评分、是否手术、头CT表现(是否有脑水肿或颅底骨折)与低钠血症的关系,在此基础上,再对上述因素进行多因素Logistic回归分析,以确定与TBI后低钠血症发生密切相关的因素,检验水准α=0.05。
2 结果
2.1 低钠血症的发生及治疗结果136例中56例发生低钠血症,发生率为41.18%。其中轻度低钠者15例,中度低钠者23例,重度低钠者18例,同时存在低钾血症者16例。因摄入不足或强力脱水利尿后引起低钠血症者29例,SIADH者21例,CSWS者6例。表现为意识障碍加深者21例,癫痫发作者7例,精神萎靡不振、嗜睡、烦躁者9例,厌食、恶心、呕吐者5例,精神行为异常者3例,常规复查电解质而发现低钠者11例。56例低钠血症患者中有多尿表现者9例(24h尿量>2500mL)。56例低钠血症经治疗后,54例血钠恢复正常,2例持续低钠,半年之后随访时血钠仍低于正常值,但神志清,一般状况较好,此2例患者均诊断为CSWS。
2.2 低钠血症单因素分析结果136例患者中有56例发生低钠血症,平均年龄(49.5±13.6)岁,未发生低钠血症者80例,平均年龄(46.3±12.7)岁,两组年龄差异无统计学意义(t=1.39,P>0.05)。
在损伤类型、性别、GCS评分、是否开颅手术、是否有脑水肿、颅底骨折等临床因素中,经χ2检验,与低钠血症的发生有相关关系的因素有:损伤类型(χ2=4.645,P=0.031),GCS评分(χ2=16.007,P<0.01),脑水肿(χ2=21.312,P<0.01),颅底骨折(χ2=17.818,P<0.01),而与患者的性别、是否开颅手术无关(表1)。
2.3 低钠血症多因素分析结果对上述与低钠血症发生有相关关系的临床因素再行多因素Logistic回归分析,结果表明,与TBI后低钠血症发生显著相关的因素有:脑水肿,颅底骨折,GCS≤8分,而与患者的损伤类型无关(表2)。
3 讨论
3.1 TBI后低钠血症的发生率和原因文献[1,2]报道大约33%以上的TBI患者有低钠血症,其发生原因包括医源性因素(主要指因摄入不足或强力脱水利尿所致者)和非医源性因素。非医源性因素主要指SIADH、CSWS和尿崩症所致者,它们所引起的低钠血症比较顽固,且多与中枢因素有关,故又叫中枢性低钠血症或顽固性低钠血症。本研究显示,TBI后低钠血症的发生率为41.18%,高于文献的33%,其原因可能是我们的研究对象主要是中、重度TBI患者,轻度TBI患者被排除在外,这样可能导致计算出来的发生率较高。中枢性低钠血症的特点是低钠不易纠正,且有其独特的病理生理机制,所以必须诊断明确,才能对症治疗,获得良好的效果。SIADH主要是抗利尿激素(ADH)分泌过多和/或促肾上腺皮质激素(ACTH)不足,使ADH/ACTH失衡,导致水潴留,产生稀释性低钠血症;CSWS主要是中枢神经系统疾病引起肾保钠功能障碍,导致水、钠丢失,是真性失钠,常伴血容量减少;尿崩症主要是由于下丘脑核团、垂体柄和垂体后叶受损,ADH分泌和合成减少所致,常表现高钠血症,或高钠、低钠血症交替出现。在临床实践中,必须要对三者进行鉴别,特别是对SIADH和CSWS的鉴别尤为重要,因为二者的治疗方法是截然相反的。二者的主要鉴别要点包括:尿量、循环血容量、是否有脱水征、中心静脉压、补水试验等。本研究因摄入不足或强力脱水利尿引起者29例,SIADH者21例,CSWS者6例。我们的结果表明SIADH的发生率高于CSWS,而有学者[7-10]认为低钠血症的病因中CSWS高于SIADH。产生差异的原因可能是与所研究的对象不同有关(如颅内肿瘤、TBI、自发性蛛网膜下腔出血均可引起低钠血症)。另外,本研究未将尿崩症所引起的低钠血症列入研究范围,主要是因为尿崩症常引起高钠血症,有时高钠与低钠血症交替出现,故排除在外。
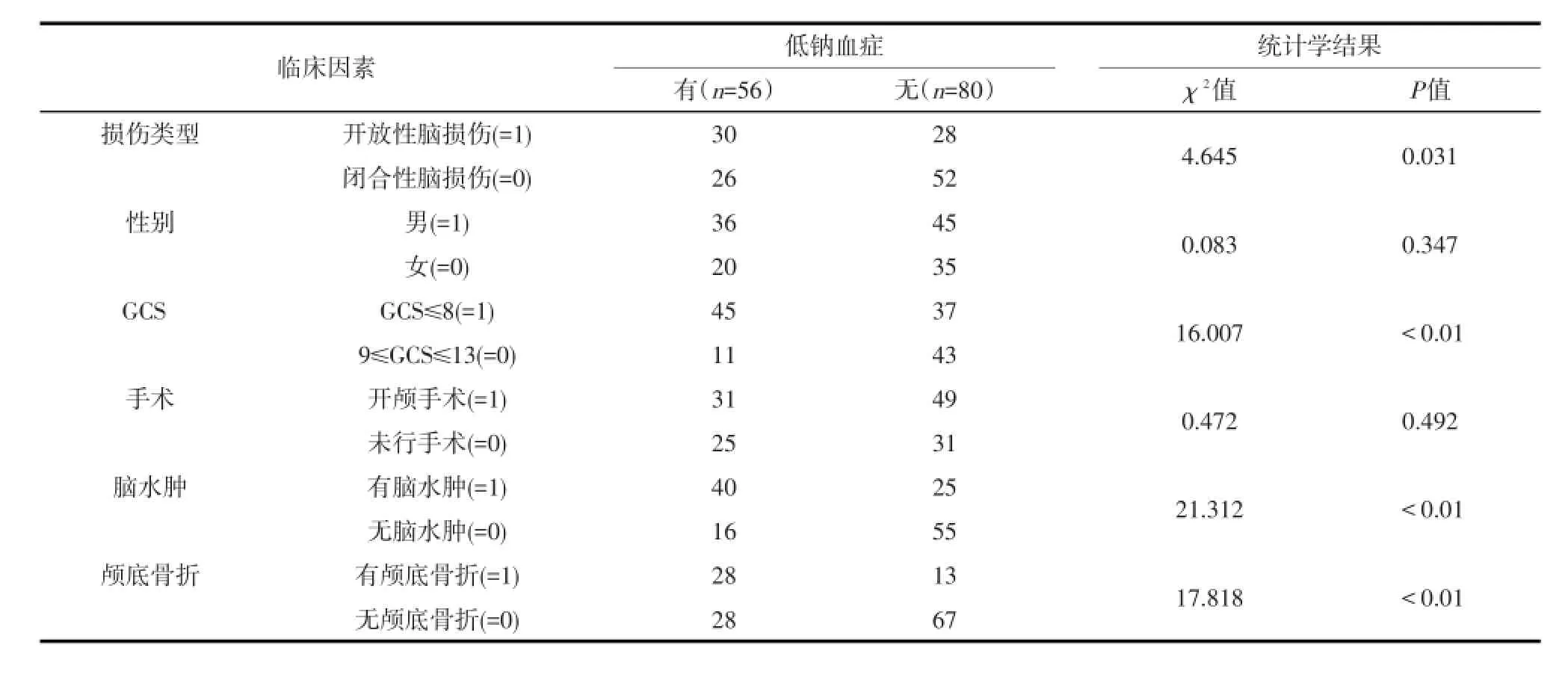
表1 TBI后低钠血症单因素分析结果
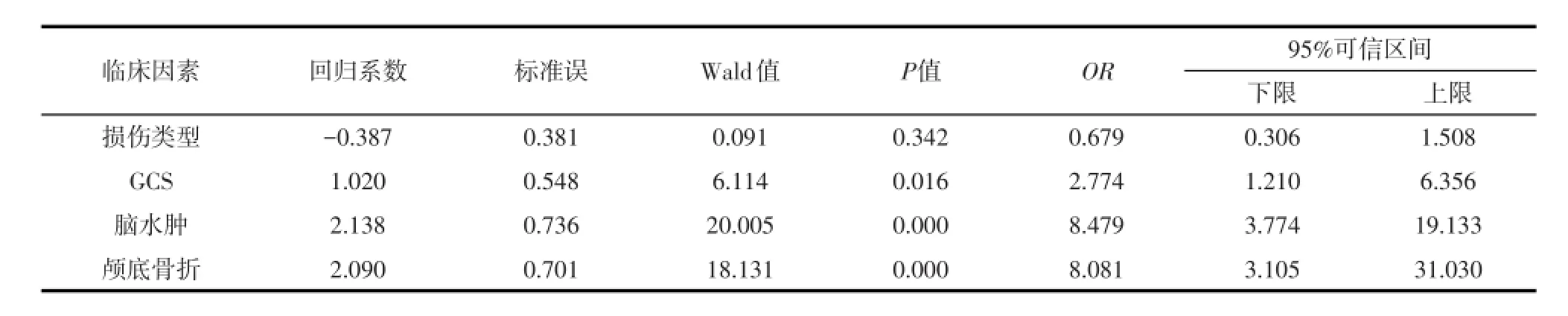
表2 TBI后低钠血症多因素Logistic回归分析结果
3.2 TBI后低钠血症的主要影响因素本研究结果显示,TBI后低钠血症的发生与患者的年龄、性别和是否手术无明确关系。刘伟等[11]报道在102例颈脊髓损伤患者中共有39例发生低钠血症,并进一步应用Logistic逐步回归分析,显示低钠血症与患者颈脊髓损伤程度有明确相关关系而与患者的年龄、性别、脊髓损伤节段无相关关系。Agha等[12]为了解TBI后垂体后叶功能障碍与水平衡紊乱的关系,分析了102例TBI患者的临床资料,发现22例患者TBI急性期出现尿崩症(其中7例发展成永久性尿崩症),其发生与较低的GCS评分、脑水肿有关,而与患者的年龄、性别、手术、颅底骨折等无关。本研究结果与他们的结果在年龄、性别方面相似。
Paiva等[13]为明确TBI后血钠紊乱的发生率及其与不同脑损伤类型的关系,对80例中、重度TBI患者进行了前瞻性研究,发现血钠紊乱的发生率是45%,其中20例为高钠血症,16例为低钠血症,并且硬膜下血肿、颅内血肿和弥漫性轴索损伤(DAI)者易发生血钠紊乱,而且弥漫性TBI患者血钠紊乱的发生率明显高于其他TBI患者。我们的研究与Paiva等的研究相比较有以下不同点:①本文着重研究TBI后低钠血症的发生率,不包括高钠血症;②本文除了研究损伤类型与低钠血症发生的关系外,另外还研究了年龄、性别、手术、GCS评分、脑水肿、颅底骨折等与低钠血症发生的关系。本研究表明GCS≤8分、合并脑水肿、颅底骨折者低钠血症的发生率明显升高。关于上述临床因素导致TBI后低钠血症发生率升高的确切机制尚不明了,我们推测可能与下列机制有关:①重型TBI患者多伴有蛛网膜下腔出血,可致脑脊液循环受阻,引起脑积水和/或颅内压增高,局部血运障碍,间接刺激下丘脑参与低钠血症的发生[7]。②TBI后的脑水肿引起颅内压增高,导致下丘脑功能障碍。另外,下丘脑及其附近的脑水肿可引起局部血运障碍,使下丘脑受损,导致低钠血症。③颅底骨折引起垂体柄、下丘脑损伤。④颅底骨折引起脑脊液漏和/或颅内感染,使脑脊液发生质和量的变化,破坏了神经细胞赖以正常工作的内环境,使下丘脑中有关的神经核团发生功能障碍引起低钠血症;⑤GCS≤8分者一般处于昏迷状态,丧失主动摄取食物和水的能力,再加上应用脱水利尿剂,易于发生电解质紊乱。关于TBI后低钠血症的病因(摄入不足或强力脱水利尿,SIADH,CSWS和尿崩症)与临床主要影响因素(GCS≤8分、合并脑水肿、颅底骨折)之间的关系本文未进一步研究,主要原因是样本量较少。我们下一步将扩大样本量来研究这一关系,以进一步明确临床因素与SIADH,CSWS或尿崩症之间的关系,为临床更好地预防和治疗低钠血症提供有力依据。
需要说明的是,本文没有研究损伤部位与低钠血症的关系,主要原因是颅脑损伤的部位可以是一个部位,也可以是多个部位,甚至是弥漫性损伤,而且每一部位的损伤范围亦不同,伤情变化也较大(硬膜外血肿、硬膜下血肿、脑内血肿、脑挫裂伤,或多种损伤并存),所以要确切探讨TBI后低钠血症与损伤部位的关系,需要非常严密科学的设计和较大的样本量,这也正是我们下一步研究的主要目标,故本文不予探讨。
3.3 低钠血症的处理对TBI患者,除了积极治疗原发伤以外,一定要重视内环境的稳定。在处理TBI后的低钠血症时,首先要明确低钠血症发生的病因及病理机制,然后再采取相应的处理措施。因摄入不足或强力脱水利尿引起者,一般可通过调整脱水药物、补充钠盐即可纠正;SIADH一般要限制水分摄入(24h摄入量控制在800~1000mL以内),另外可辅以速尿[14]和白蛋白[15]治疗;CSWS首先要补充血容量,同时补钠,可应用盐皮质激素(如氟氢可的松)来减少钠的排泄和促进钠的吸收。补钠多用3%氯化钠溶液,注意补钠速度不可过快,以100~150mL/h为宜[16],以免发生脱髓鞘脑病。另外我们在对本研究56例低钠血症患者的治疗中体会到CSWS所引起的低钠血症较SIADH者顽固。本研究2例诊断为CSWS的患者,在住院期间曾给予1月余的补钠治疗,同时积极治疗TBI,并辅以激素应用。虽然患者恢复较好(神清,一般状况稳定,可下地自由活动),但血钠始终徘徊在130mmol/L左右,最后建议去上级医院进一步诊治。半年后患者来复诊,查血钠1例为125mmol/L,另1例为131mmol/L,均神清,一般状况较好,自由活动,仅1例患者有时感轻度头晕、乏力。推测此2例患者由于长期低血钠,他们可能对这种血钠水平产生了适应性。
综上所述,对于TBI患者,如有下列因素:GCS≤8分、合并有脑水肿或颅底骨折者,则易于发生低钠血症,需提前采取预防措施。
[1] John CA,Day MW.Central neurogenic diabetes insipidus,syndrome of inappropriate secretion of antidiuretic hormone,and cerebral salt-wasting syndrome in traumatic brain injury[J]. CritCare Nurse,2012,32(2):e1-7.
[2] Yee AH,Burns JD,Wijdicks EF.Cerebral saltwasting:pathophysiology,diagnosis,and treatment[J].Neurosurg Clin N Am, 2010,21(2):339-352.
[3] 董元训,王雄伟,汪雷,等.神经外科患者并发低钠血症的临床分析及处理[J].中华神经外科杂志,2012,28(11):1 1 6 0-1 1 6 2.
[4] 姚国杰,龚杰,马廉亭,等.重型颅脑损伤后脑性盐耗综合征2 0例[J].中华创伤杂志,1 99 9,1 5(4):2 6 9-2 7 0.
[5] 丁之明,彭玉峰,杨春盛,等.脑性盐耗综合征的诊断和治疗(附27例报告)[J].中国神经精神疾病杂志,2008,34(4):2 3 7-2 3 8.
[6] DharR,Murphy-HumanT.Abolusof conivaptanlowersint racranial pressure in a patient with hyponatremia after traumatic braininjury[J].Neurocr itCare,2011,14(1):97-102.
[7] 刘晓燕,樊恩雷,刘国荣.中枢性低钠血症与非创伤性脑出血的相关研究[J].脑与神经疾病杂志,2 0 1 2,2 0(1):3 4-3 7.
[8] Har riganMR.Cerebralsal twastingsyndrome[J].CritCare Cl in,2001,17(1):125-138.
[9] KröllM,JuhlerM,LindholmJ.Hyponatremiainacutebraindisease[J].JInternMed,1992,232(4):291-297.
[10] TisdallM,CrockerM,WatkissJ,etal.Disturbancesofsodium in critically ill adult neurologic patients:a clinical review[J].J NeurosurgAnesthesiol,2006,18(1):57-63.
[11] 刘伟,幸永明,王杰,等.不同程度颈脊髓损伤后低钠血症的临床分析[J].中华骨科杂志,2 0 1 2,3 2(4):2 9 9-3 0 3.
[12] AghaA,ThorntonE,O'Kel lyP,etal.Posteriorpituitarydysfunction after traumatic brain injury[J].J Clin Endocrinol Metab,2004,89(12):5987-5992.
[13] PaivaWS,BezerraDA,AmorimRL,etal.Serumsodiumdisorders in patients with traumatic brain injury[J].Ther Clin Risk Manag,2011,7:345-349.
[14] FreyFJ.Serumconcent rationofuricacid,adiagnostic‘must’in patientswith hyponatremia[J].Ther Umsch,2004,61(9):583-5 8 7.
[15] CaiJN,WangGL,YiJ.Clinicalanalysisof thesyndromeofinappropriate antidiuretic hormone secretion after brain injury[J]. Chin JTraumat ol,2003,6(3):179-181.
[16] 吴在德,吴肇汉,主编.外科学[M].第7版.北京:人民卫生出版社,2009:16.
Clinical analysis of hyponatremia following traumatic brain injury.
SHI Baozhong, JIANG Leizhen, QU Zhifeng, LI Jing, MA Yali, MENG Xiaofeng, ZHOU Jiangchao, XU Dongxiao, ZHU Gangyi.
Department of Neurosurgery, First Affiliated Hospital,Henan University of Science &Technology,No.24 Jinghua Road,Luoyang 471003,China.Tel: 0379-69823252.
ObjectiveTo investigate the incidence and etiological factors of hyponatremia following traumatic brain injury(TBI)and analyze the relationship between hyponatremia and the patient’s age,gender,type of injury, Glasgow coma scale(GCS),operation and computerized tomography(CT)scan of head.MethodsClinical data of 136 patientswithmoderate or severe TBIin our hospitalwere analyzed retrospectively,including patient’s age,gender,type of injury,GCS,operation,brain edema and basal skull fracture.The relationship between clinical data and hyponatremia were analyzed statistically by Chi-square test and multivariate Logistic regression analysis.ResultsThere were 56 patientswith hyponatremia in 136 patients(81males)withmoderate or severe TBI.Multivariate Logistic regression analysis showed that hyponatremia secondary to TBIwas not associated with patient’s age,gender,type of injury and operation or not.However,there was a high correlation between hyponatremia following TBIand clinical characteristics of TBIat early stage,such as GCS,brain edema and basal skull fracture.ConclusionsPatientswith TBIismore likely to develop hyponatremia when they have the following clinical factors,such as GCS≤8,brain edema or basal skull fracture.Preventive measuresshould be given to these patients in advance.
Hyponatremia Traumatic brain injury Computerized tomography Glasgow coma scale
R739.45
A
2014-01-12)
(责任编辑:甘章平)
10.3936/j.issn.1002-0152.2014.06.003
*河南科技大学第一附属医院神经外科(洛阳471003)
**河南科技大学第一附属医院放疗科
