妊娠合并心力衰竭行剖宫产的临床处理探讨
2014-04-13肖继贤
肖继贤
(云南省临沧市人民医院,云南临沧 677000)
妊娠合并心力衰竭行剖宫产的临床处理探讨
肖继贤
(云南省临沧市人民医院,云南临沧 677000)
目的对行妊娠合并心力衰竭剖宫产产妇的临床处理方法进行分析和探讨。方法收集2011年9月~2013年9月在本院行剖宫产的38例妊娠合并心力衰竭产妇的临床资料,对其临床处理进行总结分析。结果38例产妇中,37例经过临床治疗和处理,心力衰竭得到了有效控制。最终剖宫产孕产妇存活37例,存活率为97.37%;新生儿双胞胎2例,存活39例,存活率为97.50%。产前心力衰竭产妇存活率明显低于产时心力衰竭和产后心力衰竭的产妇存活率,比较差异具有统计学意义(P<0.05)。其中,妊高征存活率94.12%较围产期心脏病存活率100.00%要低。结论通过有效的临床处理可以提高孕产妇和新生儿的存活率,故妊娠合并心力衰竭产妇行剖宫产时应及时进行临床处理,并根据不同病因和症状进行对症处理。研究还发现,产后心力衰竭的产妇具有更少的用药禁忌,其存活率较产前的高,妊高征存活率较围产期心脏病存活率要低。
妊娠;心力衰竭;剖宫产
妊娠合并心力衰竭属于一种严重的并发症,临床上应该受到重视,其能够直接对母婴的生命安全造成非常严重的影响[1]。对于妊娠合并心力衰竭产妇,最好在心力衰竭得到有效控制的情况下,行剖宫产术来终止妊娠,以确保母婴的生命安全[2]。本文通过对行剖宫产的妊娠合并心力衰竭产妇的临床处理进行分析和探讨,旨在保证母婴生命安全,为临床提供参考。现收集本院近2年的妊娠合并心力衰竭行剖宫产的38例临床资料进行研究,并将研究结果报告如下。
1 资料与方法
1.1 一般资料
收集2011年9月~2013年9月在本院行剖宫产的38例妊娠合并心力衰竭产妇的临床资料。本组资料38例中,产妇最小年龄23岁,最大年龄39岁,平均(29±6.4)岁;经产妇21例,初产妇17例。所有产妇都定期进行产前检查,孕周30~41周,平均孕周(35±4)周,其中双胞胎2例。19例产前发生心力衰竭,占50.00%;9例产时发生心力衰竭,占23.68%;10例产后发生心力衰竭,占26.32%。妊娠合并心力衰竭的类型有:妊高征17例(占44.74%);先天性心脏病11例(占28.95%);风湿性心脏病9例(占23.68%);围产期心脏病1例(占2.63%)。
1.2 心力衰竭诊断标准
早期心力衰竭表现为:轻微活动就有气短、心悸、胸闷等反应,并且休息也不能恢复;呼吸>20次/min,心率≥120次/min;晚上不能平卧入睡,并且时有憋醒;双肺深呼吸时亦可听到小水泡音。晚期心力衰竭表现为:咳痰中带血,发绀,端坐才能正常呼吸,颈静脉出现怒张,双肺底能够持续听到啰音[3]。
1.3 方法
采用回顾性分析法,收集近2年妊娠合并心力衰竭产妇行剖宫产的临床资料进行总结分析,重点探讨和分析其临床处理。临床处理方法:除采用一般治疗方法外,针对不同的病因和心力衰竭,给予对症处理,主要包括降压(针对妊高征)、利尿、营养支持、抗感染、抗心衰、保护心肌等;临床必要时并且采用了相关药物治疗,如强心剂、地塞米松、血管活性药物等。
1.4 统计学方法
在Windows7计算机上采用SAS 9.13软件对数据进行处理。计数资料采用例数(n)和百分比(%)表示,行χ2检验。检验水准设为0.05,以P<0.05表示差异具有统计学意义。
2 结果
本资料38例产妇中,心力衰竭在24h内能够得到有效控制的有37例(97.37%)。所有产妇存活37例(97.37%);新生儿共40例,其中包括双胞胎2例,存活39例,存活率为97.50%(39/40)。其中,对于剖宫产提前终止妊娠的产妇,使用地塞米松促进胎儿生长和成熟。
19例产前心力衰竭的产妇中,有1例双胞胎,产妇存活18例(94.74%),新生儿共20例,存活19 例(存活率为95.00%)。9例产时心力衰竭的产妇中,有1例双胞胎,产妇存活9例,新生儿存活10例(存活率均为100%)。10例产后心力衰竭的产妇中,产妇存活10例,新生儿10例存活。比较发现,产时心力衰竭和产后心力衰竭的产妇存活率(100.00%)要高于产前的产妇存活率(94.74%),差异具有统计学意义(P<0.05)。详细情况见表1。
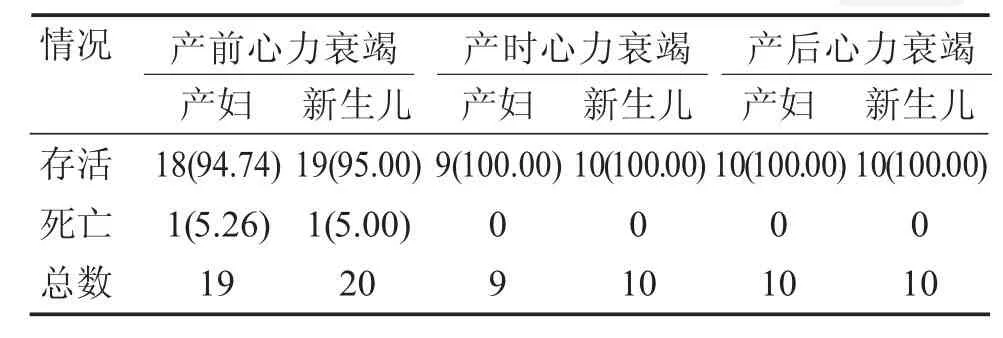
表1 心力衰竭不同发生时间的母婴存活情况[n(%)]
不同类型心力衰竭行剖宫产的产妇存活率:妊高征存活16例(16/17,占94.12%);先天性心脏病存活11例(11/11,占100.00%);风湿性心脏病存活9例(9/9,占100.00%);围产期心脏病存活1例(1/1,占100.00%)。其中,妊高征存活率94.12%较围产期心脏病存活率100.00%要低。
3 讨论
妊娠合并心脏病是导致孕产妇死亡的重要原因之一,位居死亡原因的第三位[4]。其中,最终心力衰竭是孕产妇死亡的主要原因。妊娠合并心力衰竭剖宫产时,及时合理用药,有效控制并发因素,适时终止妊娠,对于降低母婴死亡率具有重要的临床意义[5]。临床上发现,双胎妊娠较单胎妊娠心脏负担更大,更容易发生心力衰竭,行剖宫产时应及时进行临床处理[6]。本组双胎2例,占5.26%,远远比正常人群的双胎率要高。
妊娠合并心力衰竭临床上妊娠晚期和分娩期较常见,产后心力衰竭也可见到。但本研究中,产后心力衰竭较产时心力衰竭例数多,主要由于考察例数较少,且具有一定时限性和地域性。妊娠合并心力衰竭临床上发现,心力衰竭的发生绝大多数是有诱因的,如过度劳累、高血压、贫血等。所以在妊娠合并心力衰竭产妇行剖宫产术时,应对其诱因进行相应的临床处理。就妊高征患者而言,主要是控制血压,使周围血管扩张,并同时进行利尿、强心等辅助治疗。
对于妊娠合并心力衰竭行剖宫产术,除了要有效控制心力衰竭,还应注意手术时间的选择。剖宫产术对孕产妇心功能的影响较顺产的孕产妇的小,在手术过程中应有专业医师的监护,以便及时发现异常,尽早进行临床处理。本研究所有孕产妇均常规进行产前检查,产前检查能有效提高孕产妇及新生儿生存率,在临床上应受到重视。
本研究所有38例产妇中,37例经过临床治疗和处理,心力衰竭得到了有效控制。最终剖宫产孕产妇存活37例,存活率为97.37%;新生儿存活39例,存活率为97.50%。其中,产后和产时心力衰竭的产妇存活率(100.00%)要高于产前心力衰竭的产妇存活率(94.74%),比较差异具有统计学意义(P<0.05)。这与产后心力衰竭产妇的药物禁忌减少有很大的关系。另本研究中,妊高征存活率94.12%较围产期心脏病存活率要低。
综上所述,通过有效的临床处理可以提高孕产妇和新生儿的存活率,故妊娠合并心力衰竭产妇行剖宫产时应及时进行临床处理,并根据不同病因和症状进行对症处理。研究还发现,产后心力衰竭的产妇具有更少的用药禁忌,其存活率较产前高,妊高征存活率较围产期心脏病存活率要低。
[1]刘佳,葛加美.妊娠合并心力衰竭28例临床分析[J].中国优生与遗传杂志,2005,13(5):76.
[2]王慧军,江晓君,张礼婕,等.149例孕产妇妊娠合并心力衰竭探讨[J].中国妇幼保健,2006,20(18):2354-2355.
[3]崔晶洁.妊娠合并心力衰竭孕妇剖宫手术的临床护理分析[J].中国医药指南,2013,11(9):319-320.
[4]刘宏.妊娠合并心力衰竭的临床特点及分期护理干预[J].护理实践与研究,2010,7(10):36-38.
[5]单丹.妊娠合并心力衰竭患者行剖宫产术的治疗体会[J].中国实用医药,2014,(6):126-127.
[6]妊娠合并心力衰竭的早期诊断及治疗方法[J].求医问药:下半月刊,2012,3(12)232-233.
肖继贤,1972年生,女,汉族,大学本科,副主任医师,主要从事妇产科临床工作。
