认知行为疗法在失眠症患者中的应用
2014-03-17计峰李长安骆加文
计峰,李长安,骆加文
认知行为疗法在失眠症患者中的应用
计峰,李长安,骆加文
目的探讨认知行为疗法在失眠症患者中的效果。方法将90例失眠症患者按照随机数字法分为认知行为治疗组(45例)和对照组(45例)。比较两组患者持续治疗6周及3个月的疗效。结果认知行为治疗组和对照组治疗后睡眠时间差异均有统计学意义(均<0.05)。随访时治疗有效率认知行为组明显优于对照组(64.4%44.4%,<0.05)。结论初步发现,认知行为疗法有助于患者失眠症状的改善。
入睡和睡眠障碍;认知疗法;临床随访
失眠症是最常见的睡眠障碍,已造成一部分人群处以“亚健康”状态,严重影响人们的生活、工作和身心健康[1]。它是各国广泛关注的公共卫生新问题。认知行为疗法(CBT)是近年的研究热点之一。最近笔者应用CBT对失眠症患者进行治疗,疗效满意,现报道如下。
1 资料与方法
1.1 一般资料选择2013年8月至2014年2月浙江省义乌市精神卫生中心普通门诊及心理咨询中心患者90例,均符合:(1)以入睡困难、夜间醒转次数多、早醒和自感多梦而就诊者,每周至少4晚,连续3个月以上者;(2)文化程度≥12年教育;(3)获知情同意,能配合随访。经2名以上的高年资医师根据国际疾病分类诊断标准(ICD-10)中关于非器质性失眠症的诊断标准诊断[2]。排除孕期、哺乳期妇女,同时存在严重的躯体疾病、神经精神疾病或其他睡眠疾患。匹茨堡睡眠质量指数量表(PSQI)≥14分[1]。将90例患者1∶1分配到认知行为治疗组(治疗组)和对照组。治疗组男23例,女22例;平均年龄(48.8±10.6)岁;病程0.6~9.0年,中位数为3.7年;既往服药:短效苯二氮卓类15例,中效苯二氮卓类14例,长效苯二氮卓类8例,其他8例。对照组男20例,女25例;平均年龄(49.9±11.0)岁;病程0.7~10.2年,中位数为3.6年;服药:短效苯二氮卓类13例,中效苯二氮卓类14例,长效苯二氮卓类11例,其他7例。两组一般资料差异无统计学意义(>0.05)。
1.2 方法CBT:将患者随机以5例为1小组,计9组,进行CBT治疗。CBT包括[1]:(1)白天不瞌睡,逐渐延长夜间睡眠时间。(2)睡眠限制疗法:缩短在床上时间,提高睡眠效率。(3)控制入睡习惯和仪式。(4)药物限量法。(5)认知疗法。(6)渐进式肌肉放松训练。(7)正确评价睡眠,认真填写睡眠日志卡。采用家庭治疗形式,患者与家属定时来医院学习和咨询认知行为治疗内容与措施,由2名心理科医生共同完成。每周实施3次,家属参加(配合医生督导)。学习和复习强化训练,每次2 h,3周为1疗程,共2个疗程。治疗结束3个月随访1次。两组均3周1次量表评定和Quisi检查。痊愈标准:睡眠潜伏期≤30分和睡眠效率≥80%。
1.3 监测指标(1)内容包括初次睡眠潜伏期、初次睡眠后的觉醒时间、总睡眠时间、睡眠效率和每夜睡眠后休息等级(优,良,中,差)。(2)Quisi记录见参考文献[3-4]。
1.4 统计方法采用SPSS 10.0统计软件进行处理。计量资料以均数±标准差表示,组间比较采用检验;计数资料比较采用2检验。<0.05为差异有统计学意义。
2 结果
2.1 两组治疗前后睡眠记录及Quisi比较治疗前两组睡眠记录及Quisi差异均无统计学意义(均>0.05)。治疗后两组除醒觉次数无差异性外,其他各项指标差异均有统计学意义(均<0.05)。见表1。
2.2 两组治愈率比较随访3个月,治疗组痊愈率为64.4%(29/45),对照组为44.4%(20/45),两组差异有统计学意义(2=3.929,<0.05)。
3 讨论
3.1 非药物治疗非药物治疗失眠症主要是指一类认知行为治疗方法,再加上一些物理疗法,CBT寻求改变失眠症患者的非适应性睡眠习惯,减少自主神经和认知上的唤醒,改变关于睡眠的不良信念和态度,进行健康睡眠实践教育,以达到改善睡眠的效果这类方法避免了用药带来的副作用,并且具有可信赖的作用效果。得到了美国心理学会的肯定[5-6]。本研究采用CBT新治疗,教患者去想最可怕的睡眠事情—失眠,解除焦虑—自然入睡。目的是改变患者对失眠症的认识,防止出现期待性焦虑对睡眠的影响。
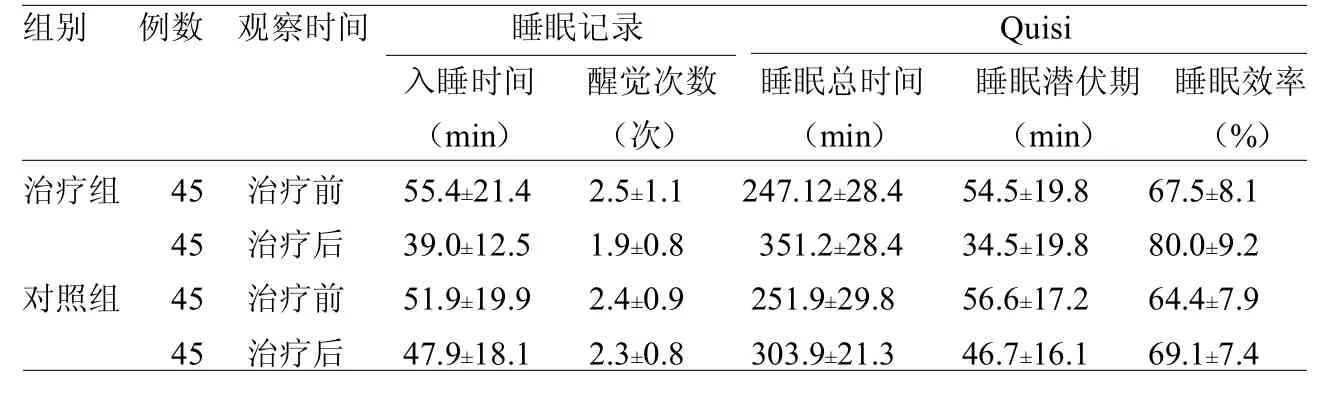
表1 两组治疗前后睡眠记录及Quisi比较
3.2 Quisi在失眠症的诊断方法中,睡眠脑电(PSG)是最重要和最有价值的手段之一[3-4]。本研究显示,失眠症患者经过2个疗程后,治疗组睡眠记录中的总睡眠时间、入睡后觉醒时间和睡眠效率、Quisi客观睡眠均较疗前明显改善,其失眠症状的改善程度明显优于对照组。但两组睡眠潜伏期和睡眠等级差异无统计学意义。按照睡眠潜伏期≤30分和睡眠效率≥85%痊愈标准,随访3个月治疗组痊愈率64.4%,对照组44.4%,两组差异有统计学意义(<0.05)。本研究发现患者的睡眠记录资料与Quisi客观验证具有一致性,与文献报道一致[1,7-9]。以往的观点认为失眠症患者在主诉症状中有过分夸张倾向[1],这说明患者通过认知行为治疗后,改变了患者的错误认知和不良行为有密切关系。
综上所述,CBT不但能改善患者的客观症状,同时可改变患者对失眠的主观认知,可达到远期疗效。有关CBT对患者的管理模式、规范患者的睡眠日志记录、睡眠评价标准有待于进一步研究。
[1]肖泽萍,徐一峰.精神障碍的处理[M].3版.上海:上海科技出版社,2002:48-59.
[2]WHO.ICD-10[M].DraftofchapterV,1988: 14-21.
[3]Ehlert I,Baumgart-Schmitt R,Herrmann WA,et al.A comparison between EEG-recordingandscoringbyQuisiversion1.0 and standard PSG with visual scoring[J]. Somnologie,1998,2(2):104-116.
[4]陈兴时.一种简便、快速检测分析睡眠脑电的方法[J].中华精神科杂志,2000,33 (4):252-253.
[5]Peter D,Nowell,Sati Mazumdar,Daniel J.Buysse:BenzodiazepinesandZolpidem for chronic insomnia.A meta-analysis of treatmenr efficacy[J].JAMA,1997,24(1): 23-31.
[6]American Psychological Association.Task force on promotion and dissemination psychological procedures.Training in and dissemination of empirically-validated psychological treatments[J].Clin Psychologist,1995,48(1):3-23.
[7]Edinger JD,Sampson WS.A primary care"friendly"cognitive behavioral in somnia therapy[J].Sleep,2003,26(2): 177-182.
[8]Edinger JD,Wohlgemuth WK,Radtke RA,et al.Efficacy of cognitive-behavioral therapy for treating primary sleep-maintenance insomnia[J].JAMA,2001,285 (14):1856-1864.
[9]KilkennyTM.Fundamentals of polysomnography and sleep disorders[M].New Hope:Intellisleep Technology and Consulting,2002:101-119.
10.3969/j.issn.1671-0800.2014.12.009
R741
A
1671-0800(2014)12-1481-02
322000 浙江省义乌,义乌市精神卫生中心
计峰,Email:jf8189@ qq.com
