神经外科低钠血症的临床分析
2014-03-07刘辉
刘辉
神经外科低钠血症的临床分析
刘辉①
目的:探讨神经外科颅脑损伤患者低钠血症的发病机理、诊断及治疗方法。方法:回顾性分析700例颅脑损伤合并低钠血症患者的实验室检测结果,将患者分为轻-中型组360例,重型组340例,并与对照组比较,分析各组特征。重度颅脑损伤患者中由CSWS所致62例、SIADH所致40例,比较两者各指标的差异。结果:重型组和轻-中型组的血钠、尿钠及尿渗透压与对照组比较差异均有统计学意义(P<0.05);且前两组间比较差异均有统计学意义(P<0.05)。CSWS组与SIADH组的发病时间,红细胞压积及血红蛋白浓度比较差异均有有统计学意义(P<0.05)。结论:颅脑损伤患者常发生低钠血症。重度颅脑损伤患者的血钠降低、尿钠及尿渗透压升高更明显。重度颅脑损伤可由SIADH和CSWS导致,在治疗上SIADH需要限水,CSWS需要补充血容量及丢失的钠盐。
低钠血症; 颅脑损伤; 抗利尿激素异常分泌综合征; 脑性耗盐综合征
电解质紊乱是临床常见并发症[1],2008年本院神经科对出血性脑卒中患者的离子变化进行了研究。为了更加深入探讨神经外科患者出现低钠血症的原因及救治方法,笔者选取了更有代表性的病例,并与正常对照组进行比较,现报道如下。
1 资料及方法
1.1 一般资料 选取2005-2013年本院颅脑损伤患者700例,其中男450例,女250例,年龄21~78岁,平均42.7岁,急性创伤性硬膜外血肿124例,脑挫裂伤合并创伤性蛛网膜下腔出血450例,急性创伤性硬膜下血肿95例,原发性脑干损伤及弥散性轴索损伤31例。纳入标准:(1)颅脑损伤的诊断以头部CT及头部MRI为依据,排除严重复合伤及休克。(2)受伤前无长期服用利尿药病史,受伤前无饮酒史,既往无高血压及甲状腺疾病病史。(3)受伤后24 h内入院且在抽血检测时未应用甘露醇及糖皮质激素。按临床神经功能缺损评分标准(入院后24 h内进行)[2],将患者分为轻-中型组360例(0~30分),重型组340例(31~45分),其中由CSWS所致62例、SIADH所致40例。同时选取正常对照组400例,其中男260例,女140例,均为体检正常的献血员。两组研究对象的一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 检测及治疗方法 采血方法为静脉血5 mL,经德国欧霸XL-300全自动生化分析仪检测。患者均逐日进行血钠、血钾、血糖、血BUN、血Cr、ADH、中心静脉压及心房利钠肽(ANP)测定。对于脑耗盐综合征(CSWS)患者的治疗主要是补充血容量、持续补钠。高渗盐液补液速度以每小时0.7 mmol/L,24 h<20 mmol/L为宜;如果纠正低钠血症速度过快可导致脑桥脱髓鞘病,应予特别注意。对于抗利尿激素分泌不当综合症(SIADH)的患者治疗主要采用限水,轻者每日摄入水量<1000 mL。伴有意识障碍、抽搐者应用利尿剂和高渗盐水,纠正低血钠与低渗血症。
1.3 诊断标准 血钠<135 mmol/L为低血钠,其中130~134 mmol/L为轻度,120~129 mmol/L为中度,<120 mmol/L为重度低钠血症。脑耗盐综合征(CSWS)诊断依据:(1)有中枢神经系统疾病存在;(2)低钠血症(<130 mmol/L)[3];(3)尿钠排出增加(>20 mmol/L或>80 mmol/24 h);(4)血浆渗透压<270 mmol/L,尿渗透压:血渗透压>1;(5)尿量>1800 mL/d;(6)低血容量;(7)全身脱水表现。抗利尿激素分泌不当综合征(SIADH)诊断标准:(1)低钠血症(<130 mmol/L);(2)尿钠排出增加(>20 mmol/L或>80 mmol/24 h);(3)尿渗透压:血浆渗透压>1;(4)中心静脉压>12 cm H2O;(5)血尿素氮、肌酐和清蛋白浓度在正常低限或低于正常;(6)红细胞比容<0.35;(7)周围组织水肿。
1.4 观察指标 比较轻-中型组、重型组及对照组之间的血钠、尿钠及尿渗透压;比较CSWS组与SIADH组的发病时间、红细胞压积及血红蛋白。
1.5 统计学处理 采用PEMS 3.1统计学软件对数据进行处理,计量资料以(±s)表示,比较采用方差分析,以P<0.05为差异有统计学意义。
2 结果
2.1 各组观察指标的比较 轻-中型组及重型组的血钠、尿钠及尿渗透压与对照组比较差异均有统计学意义(P<0.05);前两组比较差异均有统计学意义(P<0.05),见表1。
表1 各组观察指标的比较(±s)
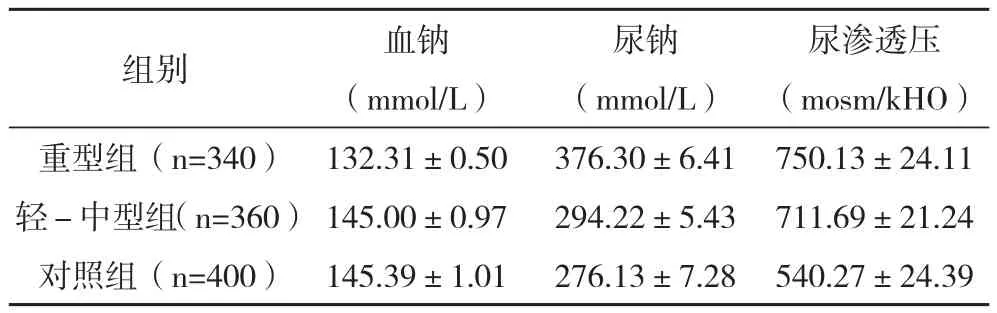
表1 各组观察指标的比较(±s)
尿渗透压(mosm/kHO)重型组(n=340) 132.31±0.50 376.30±6.41 750.13±24.11 轻-中型组(n=360)145.00±0.97 294.22±5.43 711.69±21.24对照组(n=400) 145.39±1.01 276.13±7.28 540.27±24.39组别 血钠(mmol/L)尿钠(mmol/L)
2.2 CSWS组与SIADH组观察指标的比较 两组的发病时间、红细胞压积及血红蛋白比较差异均有统计学意义(P<0.05),见表2。
表2 CSWS组与SIADH组观察指标的比较(±s)

表2 CSWS组与SIADH组观察指标的比较(±s)
*与SIADH组比较,P<0.05
组别 发病时间(d) 红细胞压积 血红蛋白(g/L)CSWS组(n=62) 14.6±2.1* 0.49±0.01* 136.0±7.0*SIADH组(n=40) 2.7±1.9 0.40±0.02 123.0±6.0
3 讨论
低钠血症在神经外科患者中极为常见,本文研究了近8年在本院救治的颅脑损伤者700例,发现颅脑损伤的程度越重,越易发生低钠血症,低钠血症的严重程度与颅脑损伤的严重程度有相关性。比较CSWS 及SIADH组患者,CSWS发生时间较晚,一般在伤后1周以后发生,且血液检查提示红细胞压积及血红蛋白均有所升高,提示患者为低血容量。因此CSWS患者在治疗上应维持正常水盐平衡,给予补液治疗。而SIADH多在伤后5 d内出现,应纠正低血钠和防止体液容量过多。
低钠血症只是颅脑损伤病理过程中的表现,目前被临床所公认的原因有:(1)营养性低钠,即钠的绝对摄入量不足,是低钠血症常见的原因,这类患者易被纠正,只要治疗及时,预后较好,临床上应注意避免这类低钠血症的发生。(2)抗利尿激素不当分泌综合 征(syndrome of inappropriate antidiuretic hormone,SIADH)。(3)脑性耗盐综合征(cerebral salt wasting syndrome,CSWS)[4]。在上个世纪50年代末Bartter对抗利尿激素异常分泌综合征的发生提出自己的理论,该理论认为由于出血、外伤等因素造成下丘脑(主要是视上核及视旁核)的损伤,这种刺激因素使得在垂体后叶储存的抗利尿激素被过多的释放,抗利尿激素对肾脏靶器官的作用主要是增加肾小管对水的重吸收,从而造成稀释性的低钠血症。可见这个理论的主要是解释了各种因素对“下丘脑-垂体-靶器官轴”的影响,对低钠血症的解释也容易被理解,被广为接受。但70年代以后,Bartter的理论对于尿量多,尿钠高但却伴有低钠血症的患者发生机理难以解释,于是便提出了新的理论,即CSWS,这些患者往往血清中抗利尿激素水平在正常范围内或轻度升高。对于CSWS发生的机理现在仍存在争议,这个理论认为各种因素如颅脑损伤,手术损伤等原因造成下丘脑损伤,使得血清中心钠肽(ANP)及脑钠肽(BNP)浓度升高,通过竞争性抑制位于肾小管上的抗利尿激素受体,使肾小管对水及钠盐的重吸收被抑制,水及钠盐随尿液排出体外,且排钠大于排水,使血清中钠浓度下降,这个理论是对SIADH的补充,解释了临床上SIADH无法解释的病例。颅脑损伤导致血钠浓度降低,而尿钠浓度升高,尿中钠离子影响尿渗透压,使得尿渗透压升高。但在临床上这两种机制交叉存在,究竟是何种机制影响了肾脏功能,至今仍存在争议。由于SIADH及CSWS临床表现相似,且化验检查均表现为血清钠浓度降低,但细胞液量和钠代谢状态是两者主要的鉴别点,SIADH表现为稀释性低钠,而CSWS表现为机体丢钠多于丢水,依据CSWS及SIADH发病机理,治疗原则有很大区别[5]。对于CSWS患者由于机体丢失钠多于丢失水,因此应补充血容量,补充钠盐,可选用浓氯化钠治疗,CSWS患者低钠血症易被纠正,因此预后较好。而对于SIADH患者由于ADH作用,造成稀释性低钠血症,因此每日补液量不应超过1000 mL,对于血钠低于120 mmol/L患者还要补充浓氯化钠,可见两者治疗是截然相反的,而对于昏迷及抽搐的低钠血症患者,不要快速将血清钠值回复到正常,如果过快纠正会诱发桥脑中央性脱髓鞘的发生[6-7]。卡马西平可刺激ADH分泌,进而造成水中毒及低钠血症,因此SIADH合并癫痫患者不应使用卡马西平治疗癫痫。为提高低钠血症患者血浆胶体渗透压可静点白蛋白治疗[8-9]。当然,颅脑损伤后常见的离子紊乱除了低钠血症还有高钠血症,重度颅脑外伤波及到下丘脑,或下丘脑间接损伤会造成血管加压素及促肾上腺皮质激素分泌增加,使血清醛固酮浓度升高,由于醛固酮保钠作用,是血清钠浓度升高。另外,外伤应激状态下,交感神经兴奋,血清肾上腺素浓度升高,肾上腺素有正性肌力及缩血管的作用,使肾动脉收缩,肾灌注减少,严重者会发生肾功能不良,导致少尿及水钠潴留。颅脑损伤常伴有颅内压增高,有恶心呕吐等症状,治疗应用脱水剂如甘露醇、甘油果糖、呋塞米等,禁食水或胃肠减压,中枢性高热,病情危重者行气管切开,呼吸机辅助通气,为通常气道频繁吸痰等诸多因素均可导致脱水及不显性失水增加,丢失过多水分,从而使失水多于失钠。
另外输液中往往含有氯化钠或钠盐(如生理盐水、碳酸氢钠、苯巴比妥钠等),使体内钠浓度升高,造成高钠血症,高钠血症患者血浆渗透压增高,细胞内水外移,会导致脑细胞功能受损[10-12]。与低钠血症相比较,高钠血症虽发生率低,但却难以纠正、预后差、死亡率高,因此高钠血症可作为判断患者预后的指标,是影响患者预后的独立危险因素,高钠血症的程度及上升速度与患者的预后相关。有文献报道,颅脑损伤合并重度高钠血症者死亡率近60%,颅脑损伤程度与高钠血症的程度也呈正相关,GCS评分越低,高钠血症越严重,病死率也越高。
虽然颅脑损伤后高钠血症不常见,但希望临床医生通过本文对高钠血症有所了解。除了颅脑损伤,鞍区肿瘤如颅咽管瘤术后易合并离子紊乱,如尿崩症、高钠血症及低钠血症,其发生原因目前普遍认为与垂体柄的刺激有关[13-14],对于并发症的防治,直接影响到患者的预后,颅咽管瘤术后暂时性尿崩症可能是漏斗部以下的损伤所致,如果损伤到漏斗部以上的视上核及视旁核会造成持久尿崩症,该类患者需要长期注射弥凝治疗,降低患者生活质量,除了尿崩症颅咽管瘤术后可出现高钠及低钠血症,甚至一个患者两者交替存在,应注意监测离子,早发现,早纠正。
脑出血术后电解质紊乱十分常见,其发生原因与脑出血、水肿或炎性反应引起下丘脑损伤导致ADH、肾素-血管紧张素-醛固酮系统及利钠因子(如心钠肽等)分泌紊乱有关,与颅脑损伤相似[15]。脑出血的严重程度与离子紊乱的严重程度正相关,低钠血症血浆渗透压下降细胞外水份进入细胞内,产生脑水肿,颅内压升高,进而加重脑损伤。以上除了详述了颅脑损伤后低钠血症产生的原因,目前存在的争议以及治疗方案,也对非外伤低钠血症如颅咽管瘤及脑出血做了简要分析,希望对临床医生有所帮助,笔者将继续深入研究低钠血症发生的病理生理以指导临床治疗。
[1]刘兵,刘辉.出血性脑卒中患者血电解质变化及临床意义[J].中国现代医生杂志,2009,47(7):154-158.
[2]中华医学会全国第四届脑血管病学术会议.脑卒中患者临床神经功能缺损程度评分标准[J].中华神经科杂志,1996,29(6):381.
[3]Palmer B F.Hyponatraemia in a neurosurgical patient: syndrome of inappropriate antiddiuretic hormone secretion versus cerebral salt wasting[J].Nephrol Dial Transplant,2000,15(2):262-266.
[4] Lien Y H,Shapiro J I.Hyponat remia:clinical diagnosis and management[J].Am J Med,2007,120(8):653-658.
[5]丁之明,彭玉峰,杨春盛.脑性耗盐综合征的诊断和治疗(附27例报告)[J].中国神经精神疾病杂志,2008,34(4):237-238.
[6] Brouh Y,Paut O.Postoperative hyponatremia in children:pathophysiology, diagnosis and treatment[J].Ann Fr Anesth Reanim,2004,23(1):39-49.
[7] Hayashi K,Wakino S.Syndrome of inappropriate secretion of ADH[J]. Nippon Rinsho,2005,63(3):506-509.
[8] Frey F J.Serum concentration of uric acid a diagnostic "must"in patients with hyponatremia[J].Ther Umsch,2004,61(9):583-587.
[9] Cai J N,Wang G L,Yi J.Clinical analysis of the syndrome of inappropriate antidiuretic hormone secretion after brain injury[J].Chin J Traumatol,2003,6(3):180-181.
[10]孙小鹏,高宝山,曲凯,等.高压氧并神经外科治疗与单纯神经外科治疗重型颅脑损伤患者的疗效分析[J].中国医学创新,2013,10(12):41-42.
[11]杨超华,李鹏程,李强,等.重型颅脑损伤脑疝139例治疗分析[J].中华神经外科杂志,2013,29(2):138-141.
[12]黄勇,易光辉.42例双额叶挫裂伤的诊治体会[J].中国医师杂志,2012,14(8):1068-1069.
[13] Yang C H,Li Q,Wu C,et al.Decompressive craniectomy or not:intra-operative expriences of 41 patients with severe traumertic brain injury[J].Chin J Taumatol,2012,15(2):158-161.
[14] Lrijani B,Bastanhagh M H,Pajouhi M.Presentation and outcome of 93 cases of canriopharynglomas[J].Euor J Can Car,2010,13(1):11-15.
[15]王忠诚.神经外科学[M].第5版.武汉:湖北科学技术出版社,2005:226.
The Clinical Analysis of Hyponatremia in Neurosurgical Patients with Craniocerebral Injury
LIU Hui.// Medical Innovation of China,2014,11(24):058-061
Objective:To explore the etiopathogenesis, differential diagnosis and management principles of hyponatremia in the neurosurgical patients.Method:The clinical data of 700 cases of craniocerebral injury and hyponatremia in our hospital was analyzed retrospectively, they were divided into the light-medium group (n=360) and the severe group (n=340), and compared with the control group, the characteristic of each group was analyzed. The patients with severe craniocerebral injury caused by CSWS in 62 cases, 40 cases caused by SIADH, the difference of every index was compared.Result:Blood sodium, urine sodium and osmotic pressure of the severe group and the light-medium group had statistically significant difference compared with the control group (P<0.05); and had statistically significant difference between the two groups (P<0.05). The disease time, hematocrit and hemoglobin concentration of the CSWS group and the SIADH group had significant difference (P<0.05).Conclusion:Hyponatremia can be easily found in patients with craniocerebral injury. Severe craniocerebral injury patients with reduced blood sodium and urine sodium and urine osmotic pressure rise more obvious.The severe craniocerebral injury are due to CSWS and SIADH, and restricting liquid infusion is the effective measure of treating the patients with SIADH, but the primary treatment for CSWS is water and salt replacement.
Hyponatremia; Craniocerebral injury; Syndrome of inappropriate antidiuretic hormone;Cerebral salt consumption syndrome
10.3969/j.issn.1674-4985.2014.24.019
2014-05-23) (本文编辑:蔡元元)
①辽宁省抚顺市中心医院 辽宁 抚顺 113006
刘辉
First-author’s address:The Centrol Hospital Fushun City,Fushun 113006,China
