老年期痴呆患者记忆行为问题的发生现状及照顾者的态度
2014-02-08王庆妍陈三妹唐四元
王庆妍,蒋 芬,陈三妹,唐四元
老年期痴呆是老年期常见的一组慢性进行性精神衰退性疾病,伴有多种记忆和行为障碍,需要长期监护[1]。我国长期护理机构及保险制度、政策的不完善使传统的家庭照顾仍是目前痴呆患者长期护理的主要形式,这无疑给患者的照顾者带来了巨大的负担,严重影响了照顾者的身心健康[2],也成为社区护理需要关注的重点。早在20世纪80年代就有文献证明患者的记忆行为问题严重影响着照顾者的负担水平、抑郁、压力、焦虑[3-4]。同时,老年期痴呆患者的记忆行为问题也关系着老年人是否最终会被送入医疗养老机构,故应对老年期痴呆患者的记忆行为问题加以重视[5]。国内外已有研究就患者行为对照顾者负担的影响进行了分析[6-9],但是国内尚未见针对每一种行为的具体调查研究。本研究采用调查问卷的方法对153对老年期痴呆患者的记忆行为问题及其主要照顾者针对每一种记忆行为问题的态度进行了调查,旨在描述老年期痴呆患者主要的记忆行为问题,了解其给照顾者带来的最大困扰,为今后针对患者的记忆行为问题及照顾者的态度进行护理干预提供有力的循证依据。
1 对象与方法
1.1 研究对象 选取2011年4月—2012年3月在湖南省包括中南大学湘雅医院、中南大学湘雅二医院、中南大学湘雅三医院、湖南省人民医院、湖南省第四医院、湖南省脑科医院等9所医院的门诊就诊或短期住院的153对老年期痴呆患者及其主要照顾者为研究对象。研究对象纳入标准为:(1)经三级甲等医院神经内科门诊确诊且符合世界卫生组织的国际疾病分类第10版(international classification of disease 10 revision,ICD-10)诊断标准的老年期痴呆患者及照顾者;(2)照顾者年满18岁,且照顾时间不少于3个月;(3)照顾者为照顾时间最长、承担的照顾任务最多、在对患者的照顾过程中起主要作用的照顾者,每个患者只选1名照顾者,可为配偶、子女或其他亲属;(4)照顾者意识清晰,言语正常,能与研究人员正常沟通并自愿参加本研究。排除标准:领取报酬的照顾者。
1.2 方法
1.2.1 研究工具
1.2.1.1 一般资料问卷 由研究者自行设计,主要内容包括照顾者的年龄、性别、经济状况等20个条目以及老年期痴呆患者的年龄、性别、痴呆类型、生活自理情况等7个条目。
1.2.1.2 修订记忆行为问题量表(RMBPC)[5]由美国学者在原版记忆行为问题量表的基础上修订而成,被广泛用于测量老年期痴呆患者记忆行为问题及这些问题对照顾者产生的影响[9-11]。台湾学者发展了中文版本,具有良好的信度[12]。本研究中该量表的Cronbach′s α系数为0.800。RMBPC包括患者的记忆行为问题和照顾者对其的态度两个分量表,各24个条目,包括记忆相关问题、破坏性行为和抑郁3个维度。患者记忆行为问题分量表的满分为24分,按患者最近1周内是否发生相关问题分为1分或0分,发生为1分,不发生为0分,由照顾者填写;照顾者态度分量表中,每个条目按照顾者的困扰强度分为0~4分,0分为不会困扰,1分为有一点困扰,2分为中度困扰,3分为非常困扰,4分为极度困扰,满分为96分。量表的分值越高,代表患者的记忆行为问题越多,照顾者的困扰越强烈。
在反映照顾者态度的时候,通常应用两个指标:(1)态度均分=该维度或分量表总得分/维度或分量表总的条目数(包括患者出现的和未出现的记忆行为条目);(2)困扰强度=该维度或分量表总得分/患者出现的该维度或分量表的条目数[13]。本文使用照顾者困扰强度作为照顾者态度衡量指标。
1.2.2 资料收集方法 本研究采取问卷调查的方法,对照顾者进行调查。对于年纪较大、视力较差、文化程度较低者,经由研究者以中性、无暗示的方式逐项口述问卷内容,照顾者理解后自行回答,然后由研究者按照照顾者的回答内容填写完成。填写完成后,研究者当场回收问卷。本研究共发放问卷170份,回收160份,剔除无效问卷7份,最后有效问卷为153份,有效问卷回收率为90.0%。

2 结果
2.1 老年期痴呆患者及其照顾者的基本资料
2.1.1 老年期痴呆患者的基本资料 153例老年期痴呆患者中,男93例(60.8%),女60例(39.2%);平均年龄为(77.7±12.8)岁。疾病类型主要为阿尔茨海默病性痴呆 103例(67.3%),其次为血管性痴呆43例(28.1%)和混合型痴呆7例(4.6%)。患者的生活自理状况:16例(10.5%)患者基本自理,82例(53.6%)患者部分自理,55例(35.9%)患者完全不能自理。
2.1.2 照顾者的基本资料 153例老年期痴呆患者照顾者中,男50例(32.7%),女103例(67.3%);平均年龄为(58.5±12.8)岁;142例(92.8%)有配偶。文化程度:13例(8.5%)为小学及以下,46例(30.1%)为初中,48例(31.4%)为高中及中专,25例(16.3%)为大专,21例(13.7%)为本科及以上。113例(73.9%)不在业,40例(26.1%)在业。95例(62.1%)与患者同住。86例(56.2%)与患者的关系为配偶,其次为子女(55例,35.9%)、儿媳或女婿(12例,7.9%)。13例(8.5%)自觉健康状况很差,43例(28.1%)自觉健康状况差,71例(46.4%)自觉健康状况一般,22例(14.4%)自觉健康状况好,4例(2.6%)自觉健康状况很好。
2.2 患者记忆行为问题的发生情况及照顾者的态度 在RMBPC的3个维度中,152例(99.3%)患者出现记忆相关问题,其中每一条目平均涉及的例数为120例(78.4%);136例(88.9%)出现破坏性行为,其中每一条目平均涉及的例数为62例(40.8%);137例(89.5%)出现抑郁,其中每一条目平均涉及的例数为50例(32.5%)。老年期痴呆患者记忆相关问题、破坏性行为、抑郁发生率比较,差异有统计学意义(χ2=15.311,P<0.01);其中记忆相关问题发生率高于破坏性行为及抑郁,差异有统计学意义(P<0.01)。
每一条目的具体发生人数及照顾者的态度见表1,患者出现的记忆行为问题中,“有困难记住最近发生的事”“忘记今天的日期”“一再重复问过的问题”为发生例数最多的3项,“恐吓要伤害自己”“恐吓要伤害他人”“评论自己感觉挫败或没有什么显著的成就”为发生例数最少的3项。而在照顾者的态度中,“做对自己或他人有潜在危险的行为”“ 破坏财物”“ 在晚上吵醒你或其他人”是最困扰照顾者的前3项,而“忘记今天的日期” “看上去好像悲哀或忧愁” “评论自己感觉挫败或没有什么显著的成就”是困扰照顾者最轻的3项。
表1 153例老年期痴呆患者记忆行为问题发生情况及其照顾者的态度
Table 1 The prevalence of memory and behavior problems among 153 patients with dementia and attitudes of their caregivers
注:RMBPC=修订记忆行为问题量表
2.3 患者不同记忆行为问题对应的照顾者的态度比较 照顾者在面对患者不同类型记忆行为问题时的困扰强度比较,差异有统计学意义(P<0.05);其中照顾者在面对患者破坏性行为时的困扰强度均高于记忆相关问题、抑郁时的困扰强度,差异均有统计学意义(P<0.01,见表2)。
2.4 患者出现问题的例数和照顾者困扰强度相关分析 为进一步解释照顾者困扰强度与患者记忆行为问题的关系,本研究应用曲线拟合进行二者相关关系分析。在众多的曲线中,Cubic三次方程曲线的R2值最大,为0.278,F=229.212,P<0.05;另外,直线回归关系虽然也具有统计学意义,但其R2=0.185,非最优拟合曲线(见图1)。
Table 2 Attitudes of caregivers among 153 dementia patients with different memory and behavior problems

患者的记忆行为问题例数照顾者困扰强度记忆相关问题1520.91±0.76 破坏性行为1361.95±1.13*△抑郁1370.89±0.85 F值60.550P值<0.01
注:与记忆相关问题比较,*P<0.01;与抑郁比较,△P<0.01
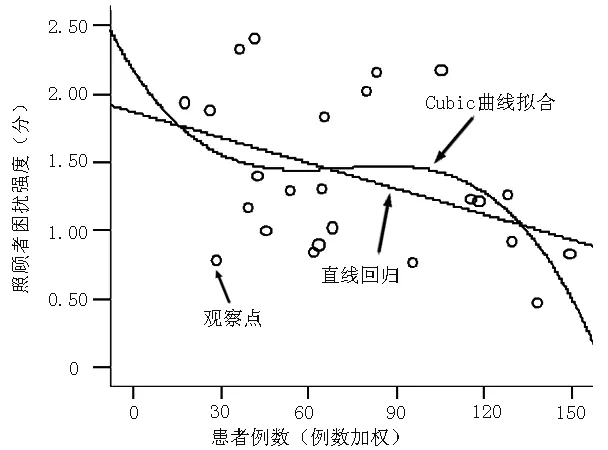
图1 照顾者困扰强度与患者例数相关关系拟合图
Figure 1 Correlation diagram about the relationship between caregiver distress intensity and the number of patients with memory and behavior problems
3 讨论
3.1 老年期痴呆患者中最常见的记忆行为问题和让照顾者困扰的记忆行为问题 本研究采用的RMBPC包含记忆相关问题、破坏性行为和抑郁3个老年期痴呆患者最常见的记忆行为问题,与Cheng等[9]的研究结果相同——发生率最高的记忆行为问题前5项均为记忆相关问题维度。本研究发现:破坏性行为中,老年期痴呆患者最常见的问题为“在晚上吵醒你或其他人”;抑郁中,最常见的为“看上去好像悲哀或忧愁”;最少见的5项记忆行为问题分别属于破坏性行为和抑郁,而记忆相关问题中最少见的问题为“有困难记得重要的往事”。在照顾者的态度中,困扰强度最大的问题为患者的破坏性行为,即“做对自己或他人有潜在危险的行为”“破坏财物”“在晚上吵醒你或其他人”等;另外,抑郁中,困扰照顾者强度最大的是“恐吓要伤害自己”;记忆相关问题中,困扰照顾者强度最大的是“把东西丢失或放错地方”;而困扰强度最低的5项分别属于记忆相关问题和抑郁维度;破坏性行为中,困扰照顾者强度最小的是“大声、急速地说话”。
从上述结果可以发现,患者出现最为频繁的两项问题——“有困难记住最近发生的事”和“忘记今天的日期”分别是照顾者态度中困扰强度最低的5项中的2项;同样,照顾者态度中困扰强度最高的两项——“做对自己或他人有潜在危险的行为”和“破坏财物”分别位于患者出现的记忆行为问题中的倒数第6位和倒数第4位。通常,发生率越高的事件越容易引起关注,而从本研究中结果可以看出,在患者记忆行为问题带给照顾者的困扰和挑战这一方面,发生率高(如记忆相关问题)的问题,其带给照顾者的困扰是最小的,这与Teri等[5]、Roth等[13]研究结果相一致。反倒是那些发生率不高的记忆行为问题一旦存在,带给照顾者的困扰和挑战是最强烈的。
3.2 患者不同记忆行为问题对应的照顾者的态度比较 目前,代表RMBPC中照顾者态度平均值的指标包括态度均分和困扰强度。由2.1.2中反映照顾者态度的两个指标的公式可以看出困扰强度更能反映出每一项问题照顾者态度的真实水平,而态度均分会低估每一项记忆行为问题对患者的困扰强度,故本研究使用困扰强度作为衡量照顾者态度的指标。研究结果显示,老年期痴呆患者记忆相关问题发生率高于破坏性行为及抑郁,而照顾者在面对患者破坏性行为时的困扰强度均高于记忆相关问题、抑郁时的困扰强度。针对患者已出现的问题,记忆相关问题和抑郁问题虽发生率很高,但其伤害力不大且伤害范围小,其行为仅可波及到患者自身及主要照顾者;与之相比较,破坏性行为虽然发生率较低,但其伤害力和伤害范围较大,即便伤害行为未遂,也会对照顾者的心理造成很大的压力,且由于其影响范围较广,如“做使您困窘或尴尬的事”“做对自己或他人有潜在危险的行为”“在晚上吵醒你或其他人”均会对同病室的病友、医护人员、来探访的亲友造成影响,照顾者在面对自身心理负担的同时还要面对来自外界的压力,故其困扰强度较大。
3.3 从患者出现问题的例数和照顾者困扰强度分析中可以看出,应用曲线拟合解释二者的相关关系,Cubic三次方程曲线的R2值最大,为0.278,F=229.212,P<0.05。两者之间存在曲线关系的可能性较大,但相关程度却不高,有待进一步的研究探讨。另外,从曲线中可以看出患者最常出现的问题和最少出现的问题中,照顾者困扰强度与患者例数间的负相关性更强。可见,出现这两部分问题的患者,其照顾者更值得被关注,降低患者的相应记忆行为问题或对该患者群体实施短时间的替代性照顾,可能更易显著降低照顾者的困扰强度。
3.4 展望 已有研究证明,照顾的负担会影响照顾者的健康水平,导致照顾者的病死率高于普通人群,而患者的记忆行为问题正是照顾者负担的最大根源[9,14]。所以对于社区工作者,了解患者正在发生的记忆行为问题有哪些,哪些问题给照顾者带来困扰强度最大,可以更好地为需要的人提供帮助[13]。目前,国内虽然对患者的记忆行为问题做了调查和干预[15-16],但更多的是针对患者的问题发生方面,而忽略了照顾者相应的态度[13],使减轻照顾者负担方面的干预措施的针对性被削弱,无法切入本质。
有很多的工具可用于同时评价患者的精神行为问题和照顾者的态度,其中应用最多的为神经精神科问卷(neuropsychiatric inventory,NPI)[17-18]和本研究所用的RMBPC[5,12],其形式已得到了医疗界和心理学界的广泛认可,同时也被大量地应用于心理学和社会学调查之中[14]。相比较而言,在NPI中,调查的是照顾者对患者的每一类问题做出概括性的反应,其测量的重点在于患者的精神行为问题。与之相比较,RMBPC更有效地评价了针对患者出现的每一个记忆行为问题照顾者的态度和困扰强度,这种困扰强度是随着患者的不同记忆行为问题而变化的[13]。但是否说明RMBPC比NPI更加适用,尚待进一步分析和讨论。
笔者认为:针对患者的每一个记忆行为问题,照顾者的困扰强度与其行为的普遍性存在一个曲线关系,即越普遍存在的行为已经被大家所习以为常,同时由于其出现的次数多,受到了更为广泛的关注,对这些行为的认知也较为成熟,所以照顾者的困扰强度会减低,反之亦然。但也不排除其行为的破坏程度对照顾者态度的影响,所以有待进一步研究去探讨和证实。
应对过程理论中将照顾者对压力的评价分为初级评价和次级评价[19],照顾者的态度是当患者出现某种行为时候的第一反应,是在应对过程理论中作为初级评价的结果,可能会影响其态度的因素包括:是否有陪护,与患者之间的感情;而其他一些经济因素等影响的是次级评价的结果。照顾者对压力如何评价将会影响到其负担的大小[19],进一步发现哪些因素影响初级评价,能够为尽早从根源上减轻照顾者的负担提供依据,同时也能为深入了解照顾者负担形成的过程提供帮助,是社区医疗照护未来研究的方向。
1 Larson E,Langa K.The rising tide of dementia worldwide[J].Lancet,2008,372(9637):430-432.
2 柳秋实,尚少梅,岳鹏.基于Lazarus压力-应对模式的居家痴呆患者配偶的照顾体验研究[J].中国全科医学,2012,15(5):498-500.
3 Teri L,Borson S,Kiyak HA,et al.Behavioral disturbance,cognitive dysfunction,and functional skill.Prevalence and relationship in Alzheimer′s disease[J]. J Am Geriatr Soc,1989,37(2):109-116.
4 Drinka TJ,Smith JC,Drinka PJ.Correlates of depression and burden for informal caregivers of patients in a geriatrics referral clinic[J]. J Am Geriatr Soc,1987,35(6):522-525.
5 Teri L,Truax P,Logsdon R,et al.Assessment of behavioral problems in dementia:the revised memory and behavior problems checklist[J]. Psychol Aging,1992,7(4):622-631.
6 胡芳英.阿尔茨海默病住院患者主要照顾者负担及影响因素的调查分析[J].中国实用护理杂志,2012,28(11):23-24.
7 岳鹏,尚少梅,柳秋实,等.居家痴呆患者照顾者负担影响因素的多元分析[J].中国行为医学科学,2007,16(5):462-463.
8 白姣姣,丁俭,王峥.对老年痴呆亲属照顾者真实体验的质性研究[J].中华护理杂志,2006,41(12):1065-1069.
9 Cheng ST,Lam LC,Kwok T.Neuropsychiatric symptom clusters of Alzheimer disease in Hong Kong Chinese:correlates with caregiver burden and depression[J]. Am J Geriatr Psychiatry,2012,21(10):1029-1037.
10 Assogna F,Palmer K,Pontieri FE,et al.Alexithymia is a non-motor symptom of Parkinson disease[J]. Am J Geriatr Psychiatry,2012,20(2):133-141.
11 Castellanos PF,Hernandez PJ,Zurdo M,et al.Psychopathological disorders and quality of life in patients with brain infarction[J]. Neurologia,2012,27(2):76-82.
12 Fuh JL,Liu CY,Wang SJ,et al.Revised memory and behavior problems checklist in Taiwanese patients with Alzheimer′s disease[J]. Int Psychogeriatr,1999,11(2):181-189.
13 Roth DL,Burgio LD,Gitlin LN,et al.Psychometric analysis of the Revised Memory and Behavior Problems Checklist:factor structure of occurrence and reaction ratings[J]. Psychol Aging,2003,18(4):906-915.
14 Merritt MM,Mccallum TJ,Fritsch T.How much striving is too much?John Henryism active coping predicts worse daily cortisol responses for African American but not white female dementia family caregivers[J]. Am J Geriatr Psychiatry,2011,19(5):451-460.
15 李琼,罗勇,蔡志友,等.不同运动方式对老年性痴呆患者智力及行为的影响[J].中国老年学杂志,2012,32(3):455-456.
16 杨志勇,汪华侨,姚志彬.定量分析阿尔茨海默病患者的精神行为症状[J]. 中国老年学杂志,2011,31(3):408-410.
17 Cummings JL.The Neuropsychiatric Inventory:assessing psychopathology in dementia patients[J]. Neurology,1997,48(5 Suppl 6):S10-16.
18 Cummings JL,Mega M,Gray K,et al.The Neuropsychiatric Inventory:comprehensive assessment of psychopathology in dementia[J]. Neurology,1994,44(12):2308-2314.
19 Lazarus,Folkman S.Stress,appraisal,and coping[M].New York:Springer Publishing Company,1984:117-178.
