精神分裂症与代谢综合征的相关性研究
2014-02-08李东风郑丽丽吴晓静余万庆
李东风,章 秋,刘 桂,郑丽丽,吴晓静,余万庆
代谢综合征(metabolic syndrome,MS)是指肥胖、高血压、糖代谢异常和血脂异常等多种心血管病危险因素在同一个体聚集的现象[1]。2005年国际糖尿病联盟(IDF)估计,约25%的世界人口患有MS[2]。随着人们生活水平的提高和生活方式的改变,近年来我国MS的发病率明显升高。邵月琴等[3]调查显示上海市近郊地区35~74岁居民MS的粗患病率达19.21%,而徐芳等[4]调查发现江苏高邮农村18~74岁汉族居民MS粗患病率更是高达27.0%。MS已成为严重威胁人民生命和健康的重要问题之一。精神分裂症是精神疾病中一种常见的对患者社会功能损害较重的慢性疾病。据研究显示,精神分裂症患者合并MS的患病率明显高于正常人群[5]。为进一步了解精神分裂症患者合并MS的发生率及临床特点,本研究对六安市第二人民医院精神卫生中心2012年6月—2013年6月收治的773例住院精神分裂症患者进行调查分析。
1 对象与方法
1.1 研究对象 于2013年9—12月从六安市第二人民医院精神卫生中心2012年6月—2013年6月收治住院的2 899例精神疾病患者中,选取符合《中国精神障碍分类与诊断标准》第3版(CCMD3)精神分裂症诊断标准,且规范使用抗精神病药物治疗的患者。排除有酒精及药物滥用或依赖,患有其他精神障碍性疾病,妊娠期或哺乳期妇女及精神分裂症病程小于半年者。最终确定研究对象773例,其中男409例,女364例;年龄14~83岁,平均年龄(37.2±11.6)岁;精神分裂症病程0.5~50年,平均病程(10.4±7.8)年。据2004年中华医学会糖尿病分会(CDS,2004)MS诊断标准,按是否合并MS将其分为MS组和无MS组。
1.2 研究方法
1.2.1 资料收集方法 采用自制一般情况调查表,对住院病历资料逐个调查登记并进行分析整理,剔除不符合调查要求的病例。调查内容包括姓名、性别、年龄、住院时间及住院天数、临床诊断、精神分裂症病程、抗精神病药物种类、空腹血糖(FPG)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、血压(BP)、体质指数(BMI)及吸烟史等。
1.2.2 MS诊断标准 采用2004年中华医学会糖尿病分会(CDS,2004)MS诊断标准,即具备下列4项组成成分中的3项或全部者可诊断为MS:(1)超重和(或)肥胖:BMI≥25.0 kg/m2;(2)高血糖:FPG≥6.1 mmol/L及(或)口服葡萄糖耐量试验(OGTT)餐后2 h血糖(2 hPG)≥7.8 mmol/L及(或)已确诊为糖尿病并接受治疗者;(3)高血压:收缩压(SBP)/舒张压(DBP)≥140/90 mm Hg(1 mm Hg=0.133 kPa)及(或)已确认为高血压并接受治疗者;(4)血脂紊乱:TG≥1.7 mmol/L及(或)HDL-C<0.9 mmol/L(男性),<1.0 mmol/L(女性)。
1.3 统计学方法 将所有数据输入计算机,采用SPSS 19.0统计软件进行数据分析。计量资料组间比较采用t检验,计数资料组间比较采用χ2检验,相关因素分析采用Enter法计算OR值进行多因素Logistic回归分析;以P<0.05为差异有统计学意义。
2 结果
2.1 两组患者一般情况 773例精神分裂症患者中符合糖代谢紊乱324例,血脂代谢紊乱317例,高血压243例,超重或肥胖312例,符合MS诊断标准者总计315例(即MS组),MS患病率为40.8%。
2.2 MS组和无MS组患者的各项MS相关指标比较 MS组患者的FPG、TG、BMI及血压水平均高于无MS组,HDL-C水平则低于无MS组,两组间的各项指标差异有统计学意义(P<0.01,见表1)。
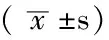
表1 MS组和无MS组患者的各项MS相关指标比较
注:MS=代谢综合征,FPG=空腹血糖,TG=三酰甘油,HDL-C=高密度脂蛋白胆固醇,BMI=体质指数,SBP=收缩压,DBP=舒张压
2.3 精神分裂症患者合并MS的单因素分析 409例男性精神分裂症患者中合并MS 161例,患病率为39.4%,364例女性精神分裂症患者中合并MS 154例,患病率为42.3%,MS的患病率在性别上差异无统计学意义(P>0.05);>50岁的患者的患病率(42/77,54.5%)高于<30岁(83/222,37.4%)和30~50岁(190/474,40.1%)的患者(P<0.05);无吸烟史的患者的患病率(162/456,35.5%)低于吸烟史<10年(50/100,50.0%)及≥10年(103/217,47.5%)的患者(P<0.05);病程>10年的患者的患病率(128/271,47.2%)高于病程<5年(62/172,36.0%)及5~10年(125/330,37.9%)的患者(P<0.05)。本次调查的773例精神分裂症患者均在我院使用规范的抗精神病药物治疗,其中单用氯氮平121例,奥氮平48例,利培酮125例,喹硫平53例,齐拉西酮55例,联合使用2种及2种以上抗精神病药物281例,使用其他抗精神病药物的病例因样本量过小无统计价值而未进行分析。使用不同抗精神病药物的患者MS患病率各不相同,但差异无统计学意义(P>0.05,见表2)。
表2 精神分裂症患者合并MS的单因素分析〔n(%)〕
Table2 Single factor analysis of schizophrenia patients with MS

例数非MS组MS组χ2P值性别069>005 男409248(606)161(394) 女364210(577)154(423)年龄(岁)720<005 <30222139(626)83(374) 30~50474284(599)190(401) >507735(455)42(545)吸烟史1275<001 无456294(645)162(355) <10年10050(500)50(500) ≥10年217114(525)103(475)病程(年)742<005 <5172110(640)62(360) 5~10330205(621)125(379) >10271143(528)128(472)使用药物217>005 利培酮12571(568)54(432) 氯氮平12173(603)48(397) 奥氮平4833(687)15(313) 喹硫平5333(623)20(377) 齐拉西酮5533(600)22(400) 联合用药281110(391)171(609)
2.4 精神分裂症患者合并MS的多因素Logistic回归分析 以MS的患病与否作为因变量,性别、年龄、吸烟史、精神分裂症病程、抗精神病药物作为自变量,做Logistic回归分析。结果发现性别、年龄、吸烟史及精神分裂症病程对精神分裂症是否合并MS的影响有统计学意义(P<0.05,见表3)。
表3 精神分裂症患者合并MS的多因素Logistic回归分析
Table3 Multiariable logistic regression analysis of schizophrenia patients with MS
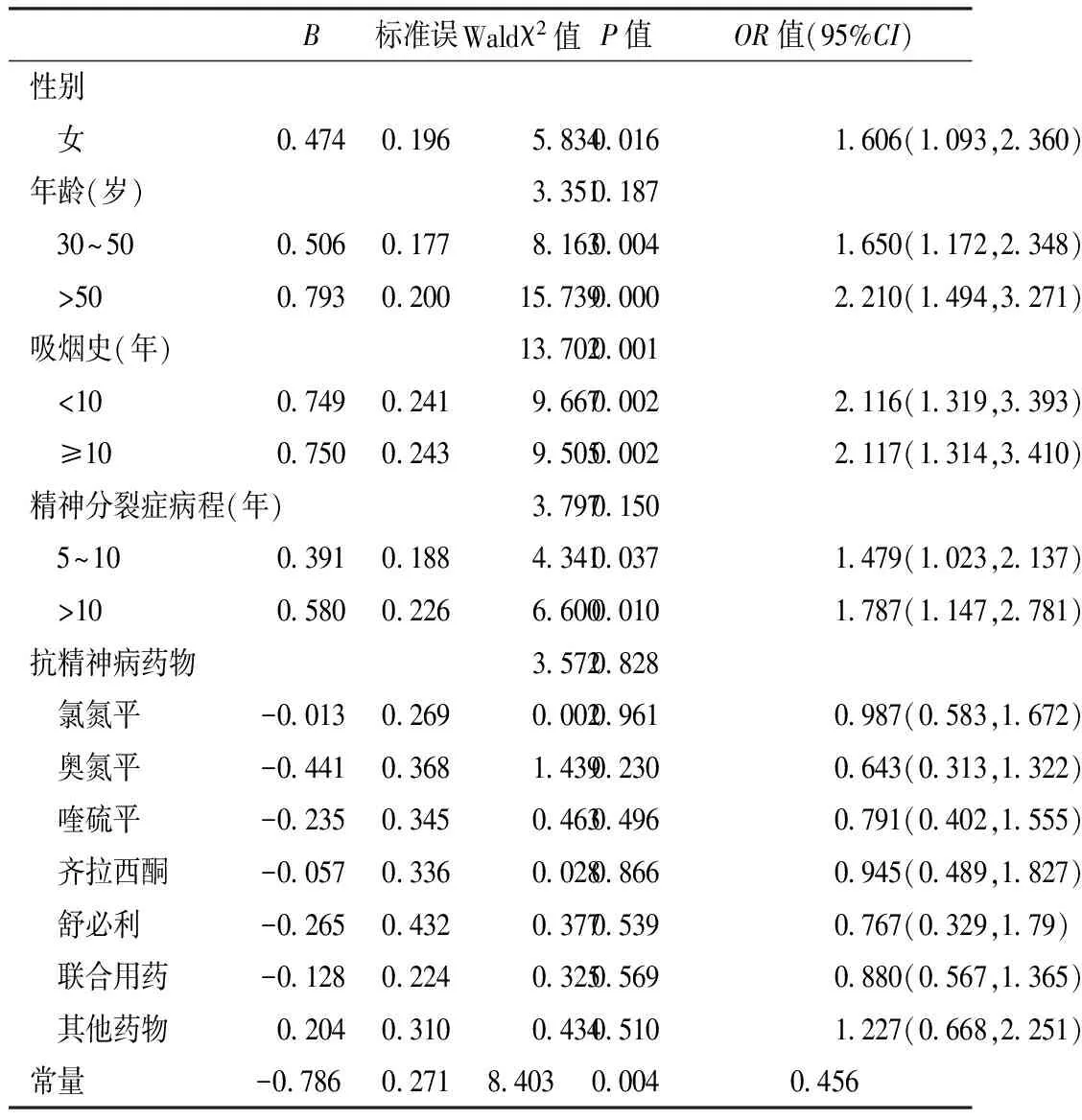
B标准误Waldχ2值P值OR值(95%CI)性别 女04740196583400161606(1093,2360)年龄(岁)33510187 30~5005060177816300041650(1172,2348) >50079302001573900002210(1494,3271)吸烟史(年)137020001 <1007490241966700022116(1319,3393) ≥1007500243950500022117(1314,3410)精神分裂症病程(年)37970150 5~1003910188434100371479(1023,2137) >1005800226660000101787(1147,2781)抗精神病药物35720828 氯氮平-00130269000209610987(0583,1672) 奥氮平-04410368143902300643(0313,1322) 喹硫平-02350345046304960791(0402,1555) 齐拉西酮-00570336002808660945(0489,1827) 舒必利-02650432037705390767(0329,179) 联合用药-01280224032505690880(0567,1365) 其他药物02040310043405101227(0668,2251)常量-0786 0271840300040456
3 讨论
目前已有多项研究表明精神分裂症可能会增加MS的发病风险。有研究报道精神分裂症患者MS患病率高达40%~60%[6]。我国最近两项研究显示,住院精神分裂症患者MS的检出率达36.87%和43.4%[7-8]。本次调查773例住院精神分裂症患者MS的患病率为40.8%,明显高于中国流行病学调查发现的自然人群中MS 14%~16%的患病率。本研究结果显示,在单因素分析中精神分裂症患者MS的患病率在性别上差异无统计学意义;但在多因素回归分析中性别对精神分裂症患者MS患病率的影响有统计学意义。精神分裂症患者合并MS与年龄、精神分裂症病程长短及吸烟史有一定关系。本调查显示随着年龄增加、精神分裂症病程的延长及吸烟的影响,精神分裂症患者合并MS的风险明显增加。但同时我们也注意到吸烟史超过10年的患者MS的患病率并不比吸烟史小于10年的患者高,此结果可能与本次调查没有将吸烟量纳入统计范围有关。
多项研究表明精神分裂症患者糖尿病的发病率明显高于普通人群[9-12]。但精神分裂症患者合并糖尿病的具体机制目前尚未明确,有人认为精神疾病和糖尿病共同作用于大脑的同一部位,而引起下丘脑-垂体-肾上腺功能紊乱,其中一种疾病的发作可增加另一种疾病的患病风险[13]。另外,抗精神病药物的使用也是导致MS患病率增加的主要原因之一。国外研究发现服用抗精神病药物的患者,MS的发生率是普通人群的2~3倍[14]。抗精神病药物能降低副交感神经对细胞活性的调节,这会增加患MS的危险性[15]。同时,抗精神病药物所致的体质量增加及代谢紊乱加重了精神分裂症患者合并MS的潜在风险[16]。Leucht等[17]研究显示,典型与非典型抗精神病药物都会增加MS风险,如氯氮平以体质量增加为明显表现,奥氮平以糖代谢异常为明显表现,齐拉西酮、阿立哌唑的体质量增加比氯丙嗪要少。本调查发现使用利培酮的患者MS的检出率高于使用其他抗精神病药物者,但差异无统计学意义。同时,值得注意的是联合使用2种或2种以上抗精神病药物的患者MS的患病率与单用一种抗精神病药物的患者相比并没有明显增加。本调查还显示吸烟者更易患MS。王继旺等[18]研究显示吸烟能增加正常人体质量及腰围,有增加正常人中心性肥胖的趋势,且吸烟对正常人的血压影响明显。
本次调查的对象为住院精神分裂症患者,部分患者在入院前就已经合并MS。无论是在院内还是在院外,因安全需要患者多被限制在特定的小范围内活动,活动量相对较小,缺乏体育锻炼。另外,此类人群依从性较差,多数患者没有控制饮食,这也在一定程度上增加了MS发病的风险。
综上所述,精神分裂症患者MS的患病率较一般人群要高,尤其是女性、病程长、年龄大及吸烟的患者,使用抗精神病药物也可能是导致MS发病的危险因素。精神分裂症患者合并MS后,并发心脑血管疾病的风险明显增加。这既增加了患者的心理和经济负担,又降低了患者治疗的依从性,导致患者生活质量恶化。因此,对精神分裂症患者应加强生活管理,适当运动锻炼及控制饮食,谨慎使用抗精神病药物,定期监测血压、血糖、血脂及各项生化指标,及早采取必要的干预措施以降低MS的患病风险。
1 Grundy SM,Cleeman JI,Daniels SR,et al.Diagnosis and management of the metabolic syndrome:an American Heart Association National Heart,Lung,and Blood Institute Scientific Statement[J].Circulation,2005,112(17):2735-2752.
2 Alberti KG,Zimmet P,Shaw J.The metabolic syndrome-a new world wide definition[J].Lancet,2005,366(9491):1059-1062.
3 邵月琴,向芳,祝丽芳,等.上海市近郊地区35~74岁居民代谢综合征的流行特征调查分析[J].中国全科医学,2011,14(6):2069-2071.
4 徐芳,张海峰,朱桢燕,等.江苏高邮农村18~74岁汉族居民代谢综合征患病率调查分析[J].中华高血压杂志,2011,19(4):329-335.
5 John AP,Koloth R,Dragovic M,et al.Prevalence of metabolic syndrome among Australians with severe mental illness[J].Med J Aust,2009,190(4):176-179.
6 Von Hausswoff-Juhlin Y,Bjartveit M,Lindstrom E,et al.Schizophrenia and physical health problems[J].Acta Psychiatr Scand,2009,119(Suppl 438):15-21.
7 黄文平,赵祖安,白玉红,等.456例住院精神分裂症患者代谢综合征的调查[J].中国医药导报,2012,22(9):124-126.
8 陈丽,杨贵刚,张兴理,等.精神药物的不良反应(三)长期住院精神分裂症患者伴发代谢综合征情况[J].临床精神医学杂志,2011,21(4):272-274.
9 徐晶宇,符丹萍,程祺,等.时间护理在精神分裂症合并糖尿病患者中的应用效果[J].实用心脑肺血管病杂志,2012,20(10):1728.
10 张国玲,高淑英.精神分裂症并发糖尿病相关因素调查分析[J].陕西医学杂志,2011,40(5):619-620.
11 王智民,蔡焯基,汤宜朗,等.503例住院精神分裂症患者共患糖尿病的调查[J].临床精神医学杂志,2008,18(2):88-90.
12 陈松,杨贵刚,王志仁,等.未服药精神分裂症患者糖代谢异常分析[J].上海精神医学,2010,22(5):275-278.
13 Koro CE,Fedder DO,Litalien GJ,et al.Assessment of independent effect of olanzapine and risperidone on risk of diabetes among patients with schizophrenia:population based nested case control study[J].BMJ,2002,325(7358):243.
14 Kozumplik O,Uzun S,Jakovljevic M.Metabolic syndrome in patients with psychotic disorders:diagnostic issues,comorbidity and side effects of antipsychotics[J].Psychiatr Danub,2010,22(1):69-74.
15 吴小容,刘海波,申中华,等.抗精神病药物的使用与代谢综合征相关性研究.中国药业,2012,21(15):86-87.
16 Birkenaes AB,Birkeland KI,Engh JA,et al.Dyslipidemia independent of body mass in antipsychotic-treated patients under real life conditions[J].J Clin Psychopharmacol,2008,28(2):132-137.
17 Leucht S,Corves C,Arbter D,et al.Second-generation versus first-generation antipsychotic drugs for schizophrenia:a meta analysis[J].Lancet,2009,373(9657):31-41.
18 王继旺,张素华,任伟,等.吸烟与代谢综合征的相关性调查与分析[J].重庆医学,2004,33(3):382-384.
