全血细胞参数对40岁以下ST段抬高心肌梗死的预测价值研究
2014-02-08李月平史冬梅刘宇扬赵迎新郭永和成万钧周玉杰
李月平,史冬梅,刘宇扬,赵迎新,郭永和,杨 清,成万钧,周玉杰
40岁以下ST 段抬高心肌梗死(ST segment elevated myocardial infarction,STEMI)患者约占STEMI的5%,冠状动脉粥样硬化是其主要致病原因,占全部患者的80%[1]。冠状动脉粥样硬化的传统危险因素均适用于年轻人,年轻患者可能还有一些独特的动脉粥样硬化危险因素。全血细胞分析包含了白细胞计数(WBC)、血小板计数、红细胞及其相关指标。近年的研究显示,WBC、中性粒细胞-淋巴细胞比(neutrophil-to-lymphocyte ratio,NLR)[2-3]、红细胞分布宽度(red cell distribution width,RDW)[4-6]等增高与急性冠脉综合征(acute coronary syndrome,ACS)、STEMI和心力衰竭的预后不良有关。血小板计数(PLT)也在动脉粥样硬化的发生、发展中起着至关重要的作用,研究显示血小板平均体积(mean platelet volume,MPV)和大血小板比例(platelet-large cell ratio,P-LCR)增加也是心肌梗死患者预后不良的独立危险因素[7]。既往研究多关注年轻心肌梗死患者冠状动脉病变特征和临床传统危险因素,而全血细胞参数对40岁以下STEMI的预测价值研究较少。本研究旨在通过观察40岁以下STEMI患者急性期和稳定期的血液学指标,并与45~70岁的STEMI患者和40岁以下健康年轻人血液学指标对比,分析全血细胞参数对40岁以下STEMI的预测价值。
1 对象与方法
1.1 研究对象 回顾性分析2012年9月—2013年9月,因STEMI发作<6 h在北京安贞医院住院接受急诊经皮冠状动脉介入治疗(percutaneous coronary interventions,PCI)、年龄<40岁的STEMI患者61例;入选同期因STEMI在北京安贞医院住院接受急诊PCI、年龄在45~70岁的患者以及门诊体检年龄<40岁的健康年轻人各61例,并对性别进行匹配,分别定义为年轻组、中老年组和对照组。急性STEMI诊断标准根据2013年美国心脏病学学会/美国心脏学会(ACCF/AHA)发布的急性STEMI指南标准:患者存在心肌缺血症状,持续的ST段抬高,伴随心肌坏死标志物的升高。ST段抬高诊断标准:不伴有完全性左束支传导阻滞,心电图从J 点开始至少在两个相邻的导联出现ST段抬高,在V2~3导联男性≥2.0 mm(0.20 mV)或女性≥1.5 mm(0.15 mV);或在其他胸前和肢体导联≥1.0 mm(0.10 mV)。年轻组和中老年组排除标准:(1)先天性冠状动脉解剖异常者;(2)自身免疫性疾病者;(3)既往行冠状动脉旁路移植术(CABG)、PCI及有心力衰竭病史者;(4)自发性血管夹层者;(5)慢性或活动性炎症者;(6)肿瘤患者;(7)贫血者;(8)近期有输血史者;(9)肝肾功能不全者;(10) 血液系统增生性疾病者。对照组排除标准:(1)自身免疫性疾病者;(2)急性或慢性炎症者;(3)贫血或近期有输血史者;(4)血液系统增生性疾病者;(5)有冠心病或外周动脉硬化病史者;(6)先天性心脏病者;(7)心肌病以及其他心脏疾病者。
1.2 研究方法
1.2.1 治疗方法 年轻组和中老年组患者急诊入院行心电图检查明确诊断后经肘正中静脉抽取静脉血,采用EDTA-K2抗凝管、全血自动分析仪(SISMEX2100,NIHONKOHDEN,JAPAN)于采血后2 h内完成血常规检测;同时进行血生化以及心肌坏死标志物检测。口服阿司匹林300 mg和氯吡格雷600 mg负荷剂量后,按照标准程序进行急诊冠状动脉造影及PCI治疗,术中给予患者普通肝素100 mg/kg。术后给予阿司匹林100 mg/d、氯吡格雷75 mg/d以及他汀类等药物治疗。
1.2.2 观察指标 (1)通过住院电子病历系统查阅并记录患者现病史、既往史(高血压、糖尿病、高脂血症、既往用药)、入院生命体征(血压、心率)及冠心病相关危险因素(吸烟、冠心病家族史);记录心电图、超声心动图等实验室检查结果。(2)记录患者急诊PCI前(入院时)的血常规以及入院后空腹肝肾功能、血脂谱〔总胆固醇(TC)、三酰甘油(TG)、高密度脂蛋白胆固醇(HDL-C)、低密度脂蛋白胆固醇(LDL-C)〕、空腹血糖(FBS)及糖化血红蛋白(HbA1c)。(3)通过门诊病历系统记录年轻组和中老年组治疗3个月后的血常规及对照组血常规。

2 结果
2.1 一般资料比较 年轻组与中老年组STEMI患者年龄、高血压患病率、糖尿病患病率、LDL-C比较,差异有统计学意义(P<0.05);其余指标比较,差异无统计学意义(P>0.05,见表1)。对照组与年轻组的高血压患病率、吸烟率、冠心病家族史发生率、TG、HDL-C、FBS、HbA1c比较,差异有统计学意义(P<0.05);其余指标比较,差异无统计学意义(P>0.05,见表2)。
2.2 年轻组与中老年组血液学指标比较 入院时年轻组STEMI患者WBC和中性粒细胞计数高于中老年组,差异有统计学意义(P<0.05);其余血液学指标比较,差异无统计学意义(P>0.05)。治疗3个月后两组血液学指标比较,差异均无统计学意义(P>0.05,见表3)。
2.3 年轻组与对照组血液学指标比较 年轻组STEMI患者治疗3个月后WBC、中性粒细胞计数、淋巴细胞计数、NLR均高于对照组,差异有统计学意义(P<0.05,见表4)。
2.4 年轻人心肌梗死影响因素分析 以是否发生STEMI为因变量(否=0,是=1),以单因素分析P<0.1的变量为自变量进行多因素Logistic逐步回归分析显示,吸烟〔OR=4.014,95%CI=(1.405,11.466),P=0.01〕和WBC升高〔OR=1.531,95%CI=(1.112,2.108),P=0.01〕是年轻人发生STEMI的独立危险因素,而HDL-C升高则是保护因素〔OR=0.002,95%CI=(0.000,0.027),P<0.001,见表5〕。
2.5 ROC曲线 WBC预测STEMI的ROC曲线下面积为0.732〔95%CI=(0.636,0.829),P<0.001〕,最佳分界点为7.33×109/L,灵敏度为53%,特异度为87%(见图1)。

表1 年轻组与中老年组一般资料比较
注:*为χ2值,△为u值;TG=三酰甘油,TC=总胆固醇,LDL-C=低密度脂蛋白胆固醇,HDL-C=高密度脂蛋白胆固醇,Cr=血肌酐,UA=血尿酸,hs-CRP=高敏C反应蛋白,FBS=空腹血糖 ,HbA1c=糖化血红蛋白,HCY=同型半胱氨酸,Tn=肌钙蛋白,LVEF=左心室射血分数
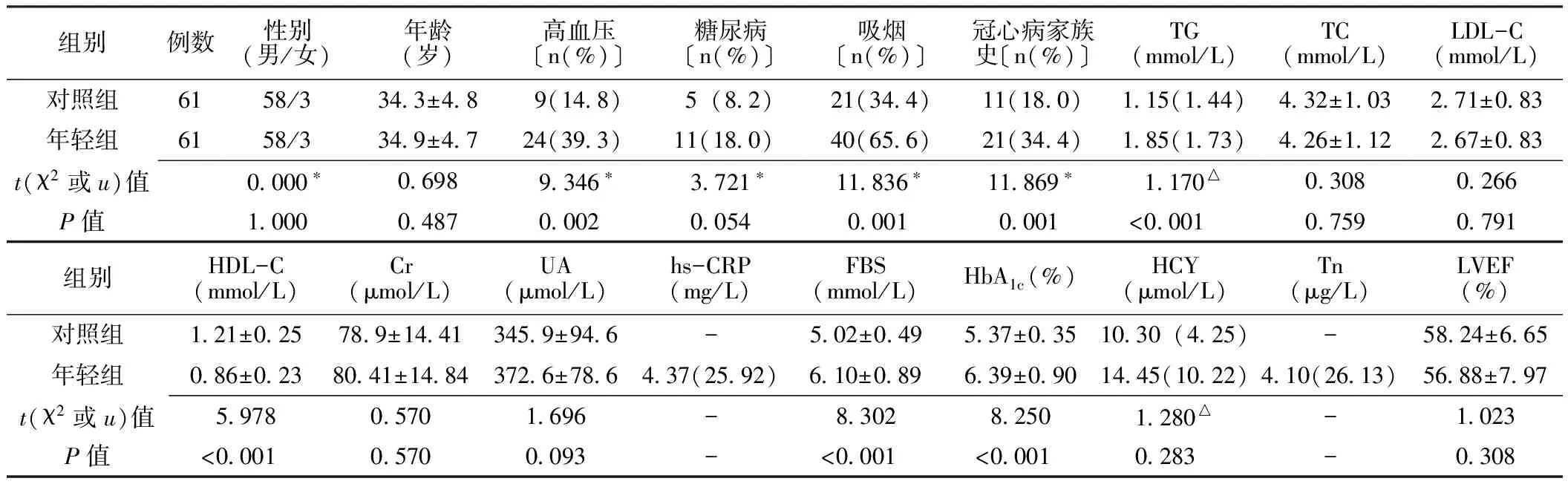
表2 对照组与年轻组一般资料比较
注:*为χ2值,△为u值;-表示无相关数据
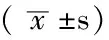
表3 年轻组与中老年组血液学指标比较
注:WBC=白细胞计数;NLR=中性粒细胞-淋巴细胞比;RBC=红细胞计数;RDW=红细胞分布宽度;PLT=血小板计数;MPV=血小板平均体积;PDW=血小板分布宽度;P-LCR=大血小板比例
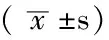
表4 对照组与年轻组血液学指标比较
表5 年轻人心肌梗死影响因素的多因素Logistic 回归分析
Table5 Multivariate logistic regression analysis on influencing factors for young people
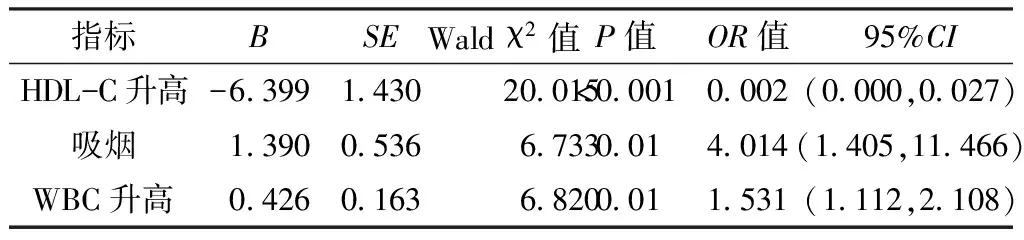
指标BSEWaldχ2值P值OR值95%CIHDL-C升高-6399143020015<00010002(0000,0027)吸烟1390053667330014014(1405,11466)WBC升高0426016368200011531(1112,2108)
3 讨论
本研究结果显示,吸烟以及非应激状态下WBC升高是年轻人发生STEMI的独立危险因素,而HDL-C升高是保护因素;与中老年组患者相比,年轻组心肌梗死患者虽然高血压患病率、糖尿病患病率低,但是吸烟率和冠心病家族史发生率相近;治疗3个月后血液指标比较均无明显差异;与对照组相比,年轻组STEMI患者冠心病传统危险因素(高血压、吸烟和冠心病家族史)发生率明显增加,治疗3个月后血液学指标中代表炎性反应的WBC、中性粒细胞计数和NLR也显著增高。
动脉粥样硬化的进程在一出生就开始,在25~30岁时可出现明显的冠状动脉粥样硬化表现[1]。所有已知的冠心病传统危险因素如高血压、糖尿病、高脂血症、吸烟等同样适用于年轻人。而炎症在心血管疾病的发生、发展中也起着关键作用。近年来,血液学指标如WBC、中性粒细胞计数、NLR、RDW、MPV、P-LCR等反映炎症和血小板激活状态的指标对冠心病、ACS的发生及预后的影响有诸多报道。已有研究证实,循环血液中的WBC是心血管病的危险预测因子,在动脉粥样硬化发展尤其脂质在动脉硬化斑块的沉积过程中起重要作用[7]。流行病学研究注意到WBC不但与稳定性冠心病、ACS有关,还是ACS和STEMI患者短期和长期心脏事件和全因死亡的独立预测因素。即使在健康人群中,升高的WBC也是长期发生冠心病或者心肌梗死的危险因素[8-10]。Cooper等[11]和Grau等[12]研究也证实,WBC增加,尤其是中性粒细胞增加与心血管疾病预后不良有关。NLR与心肌梗死面积和左心室功能直接相关[13],即使患者接受了早期再灌注治疗[2,14-15],其也是STEMI患者短期和长期死亡率的独立预测因素。但是既往研究没有专门针对40岁以下年轻心肌梗死患者的报道。
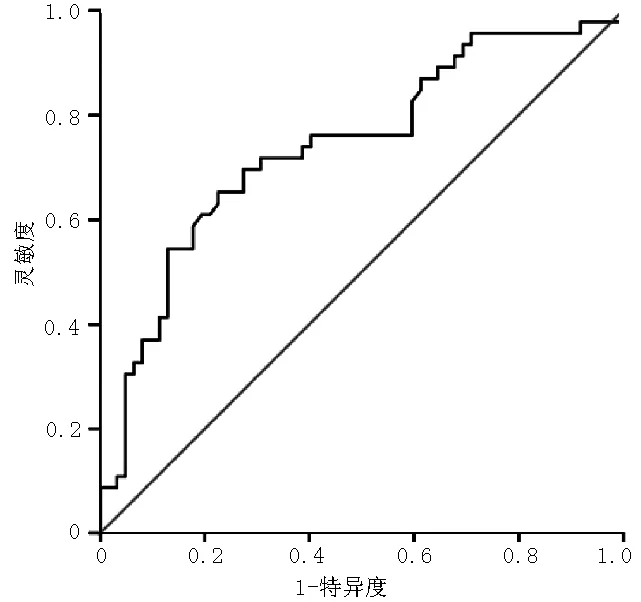
注:ROC曲线=受试者工作特征曲线
图1 WBC预测STEMI的ROC曲线下面积
Figure1 Area under the curve of ROC for prognostic STEMI by WBC
与既往研究相似,本研究发现血WBC增高是年轻STEMI患者的独立危险因素,原因可能与WBC,尤其是中性粒细胞在炎症的刺激下,可以释放多种细胞因子和细胞毒素如活性氧、蛋白酶、花生四烯酸类和白介素等,通过介导内皮细胞损伤、产生组织损伤因子、提供血栓形成的催化表面、形成血小板-中性粒细胞聚合物等,激活凝血系统、促进动脉硬化及血栓形成,从而增加心肌梗死的发生率有关[16-19]。本研究发现,WBC预测STEMI的ROC曲线下面积为0.732,最佳分界点为7.33 ×109/L,灵敏度为53%,特异度为87%,提示WBC增高超过7.33×109/L对年轻人心肌梗死有较好预测价值。与既往研究不同,本研究发现,年轻组STEMI患者中性粒细胞计数和NLR虽较健康同龄人群显著增高,但并非年轻STEMI患者的独立危险因素,这可能与本研究入选的患者较少有关。
综上所述,吸烟和WBC增高是40岁以下STEMI患者的独立危险因素,WBC最佳分界点为7.33×109/L,HDL-C升高对40岁以下STEMI患者具有保护作用。WBC作为临床常规检测指标,简单、易行,可与其他指标结合用于临床筛查和鉴别40岁以下STEMI的高危患者。但本研究为回顾性研究,入选病例相对较少,还需更大样本量的前瞻性研究证实。
1 Choudhury L,Marsh JD.Myocardial infarction in young patients[J].Am J Med,1999,107(3):254-261.
2 Sawant AC,Adhikari P,Narra SR,et al.Neutrophil to lymphocyte ratio predicts short and long term mortality following revascularization therapy for ST elevation myocardial infarction[J].Cardiol J,2014.doi:10.5603/CJ.a2013.0148.[Epub ahead of print].
3 Turkmen S,Dogdu O,Tekin K,et al.The relationship between neutrophil/lymphocyte ratio and the TIMI flow grade in patients with STEMI undergoing primary PCI[J].Eur Rev Med Pharmacol Sci,2013,17(16):2185-2189.
4 Felker GM,Allen LA,Pocock SJ,et al.Red cell distribution width as a novel prognostic marker in heart failure:data from the CHARM Program and the Duke Databank[J].J Am Coll Cardiol,2007,50(1):40-47.
5 Uyarel H,Ergelen M,Cicek G,et al.Red cell distribution width as a novel prognostic marker in patients undergoing primary angioplasty for acute myocardial infarction[J].Coron Artery Dis,2011,22(3):138-144.
6 Poludasu S,Marmur JD,Weedon J,et al.Red cell distribution width (RDW) as a predictor of long-term mortality in patients undergoing percutaneous coronary intervention[J].Thromb Haemost,2009,102(3):581-587.
7 Frossard M,Fuchs I,Leitner JM,et al.Platelet function predicts myocardial damage in patients with acute myocardial infarction[J].Circulation,2004,110(11):1392-1397.
8 Gillum RF,Ingram DD,Makuc DM.White blood cell count,coronary heart disease,and death:the NHANES I Epidemiologic Follow-up Study[J].Am Heart J,1993,125(3):855-863.
9 Haim M,Boyko V,Goldbourt U,et al.Predictive value of elevated white blood cell count in patients with preexisting coronary heart disease:the Bezafibrate Infarction Prevention Study[J].Arch Intern Med,2004,164(4):433-439.
10 Barron HV,Cannon CP,Murphy SA,et al.Association between white blood cell count,epicardial blood flow,myocardial perfusion,and clinical outcomes in the setting of acute myocardial infarction:a thrombolysis in myocardial infarction 10 substudy[J].Circulation,2000,102(19):2329-2334.
11 Cooper HA,Exner DV,Waclawiw MA,et al.White blood cell count and mortality in patients with ischemic and nonischemic left ventricular systolic dysfunction (an analysis of the Studies Of Left Ventricular Dysfunction[SOLVD])[J].Am J Cardiol,1999,84(3):252-257.
12 Grau AJ,Boddy AW,Dukovic DA,et al.Leukocyte count as an independent predictor of recurrent ischemic events[J].Stroke,2004,35(5):1147-1152.
13 Chia S,Nagurney JT,Brown DF,et al.Association of leukocyte and neutrophil counts with infarct size,left ventricular function and outcomes after percutaneous coronary intervention for ST-elevation myocardial infarction[J].Am J Cardiol,2009,103(3):333-337.
14 Shen XH,Chen Q,Shi Y,et al.Association of neutrophil/lymphocyte ratio with long-term mortality after ST elevation myocardial infarction treated with primary percutaneous coronary intervention[J].Chin Med J (Engl),2010,123(23):3438-3443.
16 Becker LB.New concepts in reactive oxygen species and cardiovascular reperfusion physiology[J].Cardiovasc Res,2004,61(3):461-470.
17 Zhang R,Brennan ML,Fu X,et al.Association between myeloperoxidase levels and risk of coronary artery disease[J].JAMA,2001,286(17):2136-2142.
18 Palmerini T,Coller BS,Cervi V,et al.Monocyte-derived tissue factor contributes to stent thrombosis in an in vitro system[J].J Am Coll Cardiol,2004,44(8):1570-1577.
19 Goel MS,Diamond SL.Neutrophil cathepsin G promotes prothrombinase and fibrin formation under flow conditions by activating fibrinogen-adherent platelets[J].J Biol Chem,2003,278(11):9458-9463.
