广州市社区居民对分级诊疗模式的知晓和认知情况调查
2014-02-08崔华欠方国瑜姚卫光
崔华欠,方国瑜,杨 阳,姚卫光
分级诊疗是指将疾病按照轻、重、缓、急及治疗的难易程度进行分级,要求不同级别的医疗机构承担不同等级疾病的治疗,明确分工,逐步实现合理就医。2009年,《中共中央国务院关于深化医药卫生体制改革的意见》指出,建立城市医院与社区卫生服务机构的分工协作机制,引导一般诊疗下沉到基层,逐步实现社区首诊、分级诊疗和双向转诊,整合城市卫生资源,进一步完善医疗卫生服务体系[1]。早在2007年,广州市的34家大医院与130家社区卫生服务机构就签订了对口帮扶协议[2],至此,广州市所有的社区医疗点都有了对口关系的大医院进行业务指导和诊疗协助,为分级诊疗模式奠定了基础。截止到2012年末,广州市共有各类卫生机构3 510个(含1 096个村卫生室),其中医院225个,基层医疗卫生机构3 187个(其中社区卫生服务中心150个,社区卫生服务站163个);社区卫生服务覆盖了全市所有街道,83.71%的社区卫生服务机构纳入了医保范围[3]。为了解广州市分级诊疗模式实施现况,本研究于2013年6—8月对该市部分居民进行了调查。
1 对象与方法
1.1 调查对象 于2013年6—8月,采用偶遇的调查方法,抽取广州市越秀区、白云区、天河区、海珠区4个区年龄在18岁及以上的616名居民作为调查对象,在各个区的大医院、社区卫生服务机构(社区)、街道、居民区发放调查问卷。共发放问卷650份,其中,越秀区172份,白云区155份,天河区185份,海珠区138份。有效回收问卷616份,有效回收率为94.8%,其中,越秀区161份,白云区148份,天河区175份,海珠区132份。
1.2 调查方法 采用自行设计的结构式问卷,由本校卫生事业管理专业8名培训合格的学生深入广州市越秀区、白云区、天河区、海珠区共4个区对当地居民进行问卷调查和访谈。调查内容:(1)居民基本信息概况,包括性别、年龄、学历、月收入、医保类型等;(2)分级诊疗模式实施现况,包括居民对分级诊疗模式、社区和全科医生的认知情况、印象、居民的就医、转诊经历等;(3)居民的就医意向,包括居民患小病后选择去何种医疗机构就医、影响居民选择不同医疗机构的因素、选择到社区就医的原因等;(4)居民对社区卫生服务期望。问卷当场发放当场回收。调查前对参加调查的成员进行统一培训,主要培训内容为有关现场调查的注意事项、统一调查语,并对调查工作中的质量控制进行了详细讲解。
1.3 统计学方法 采用Epidata 3.1软件建立数据库,录入资料,利用SPSS 13.0统计软件进行统计分析,计数资料采用χ2检验,以P<0.05为差异有统计学意义。
2 结果
2.1 居民一般情况 616名社区居民中,男298人,占48.4%,女318人,占51.6%;年龄以21~40岁为主,占64.3%;学历以大中专及本科为主,占51.6%;月收入以6 000元以下为主,占70.3%;医保类型以城镇职工医保和城镇居民医保为主,其中城镇职工医保占30.8%,城镇居民医保占25.8%(见表1)。
2.2 分级诊疗模式实施现况
2.2.1 对分级诊疗模式的知晓率及认知等情况 在接受调查的616名居民中,对分级诊疗模式的知晓率为32.1%;在了解分级诊疗模式概念后,83.1%的居民赞同实施分级诊疗模式;46.9%的居民认为分级诊疗模式可行;26.5%的居民所在的社区进行过分级诊疗模式的宣传,63.0%的居民有过社区就医经历(见表2)。在有过社区就医经历的388名居民中,51.3%的居民知道所在社区有社区卫生服务机构;30.9%的居民知道所在社区有全科医生;50.3%的居民对全科医生的服务表示满意;30.2%的居民有过从社区转诊到大医院的经历;25.8%的居民有过从大医院转诊到社区的经历。
2.2.2 社区就医经历对分级诊疗模式认知的影响 有社区就医经历的居民对分级诊疗模式的知晓率、赞同率均高于无社区就医经历的居民,差异有统计学意义(P<0.05);在616名居民中,患小病时有29.9%(184/616)的居民选择去大医院就医,33.0%(203/616)的居民选择去社区就医,20.9%(129/616)的居民选择去私人诊所就医,16.2%(100/616)的居民选择自行医治或其他。患小病时,有社区就医经历的居民更愿意选择去社区就医,无社区就医经历的居民更愿意选择去大医院就医,差异有统计学意义(P<0.05,见表3)。
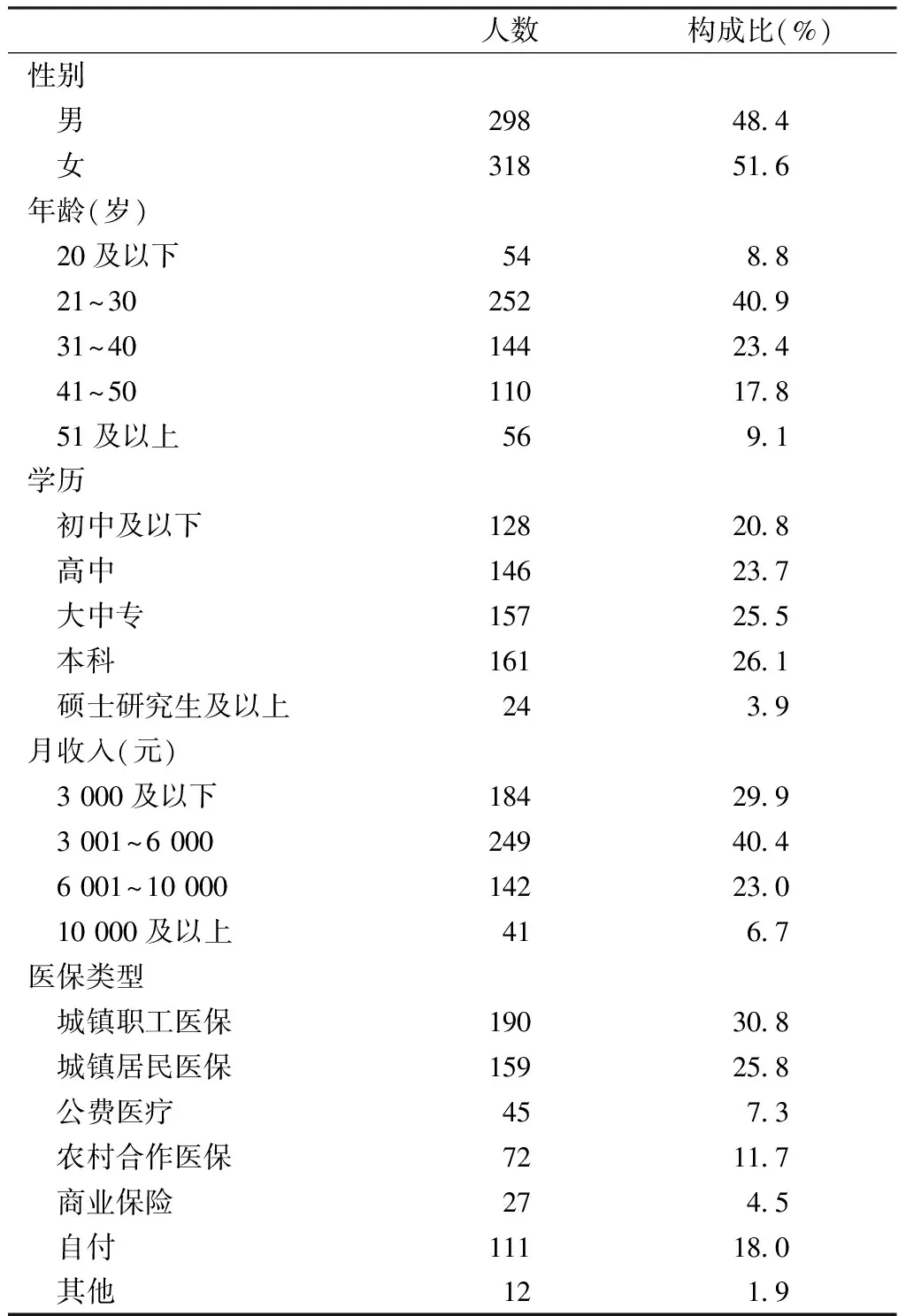
表1 居民的一般情况(n=616)
表2 居民对分级诊疗模式的知晓率及认知情况(n=616)
Table2 Awareness rate and understanding of hierarchical diagnosis system among residents
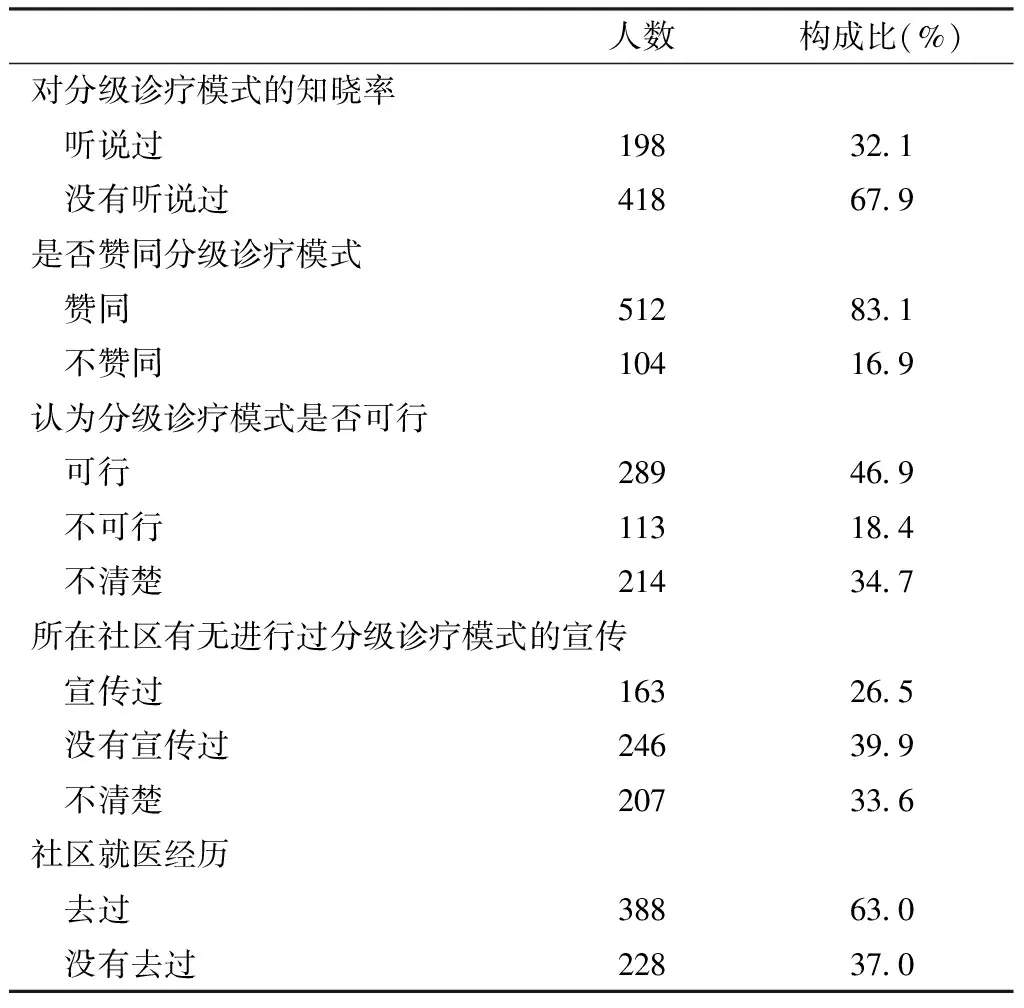
人数构成比(%)对分级诊疗模式的知晓率 听说过198321 没有听说过418679是否赞同分级诊疗模式 赞同512831 不赞同104169认为分级诊疗模式是否可行 可行289469 不可行113184 不清楚214347所在社区有无进行过分级诊疗模式的宣传 宣传过163265 没有宣传过246399 不清楚207336社区就医经历 去过388630 没有去过228370
表3 社区就医经历对分级诊疗模式认知的影响〔n(%)〕
Table3 Influence of community-medical-service experience on the understanding of hierarchical diagnosis system
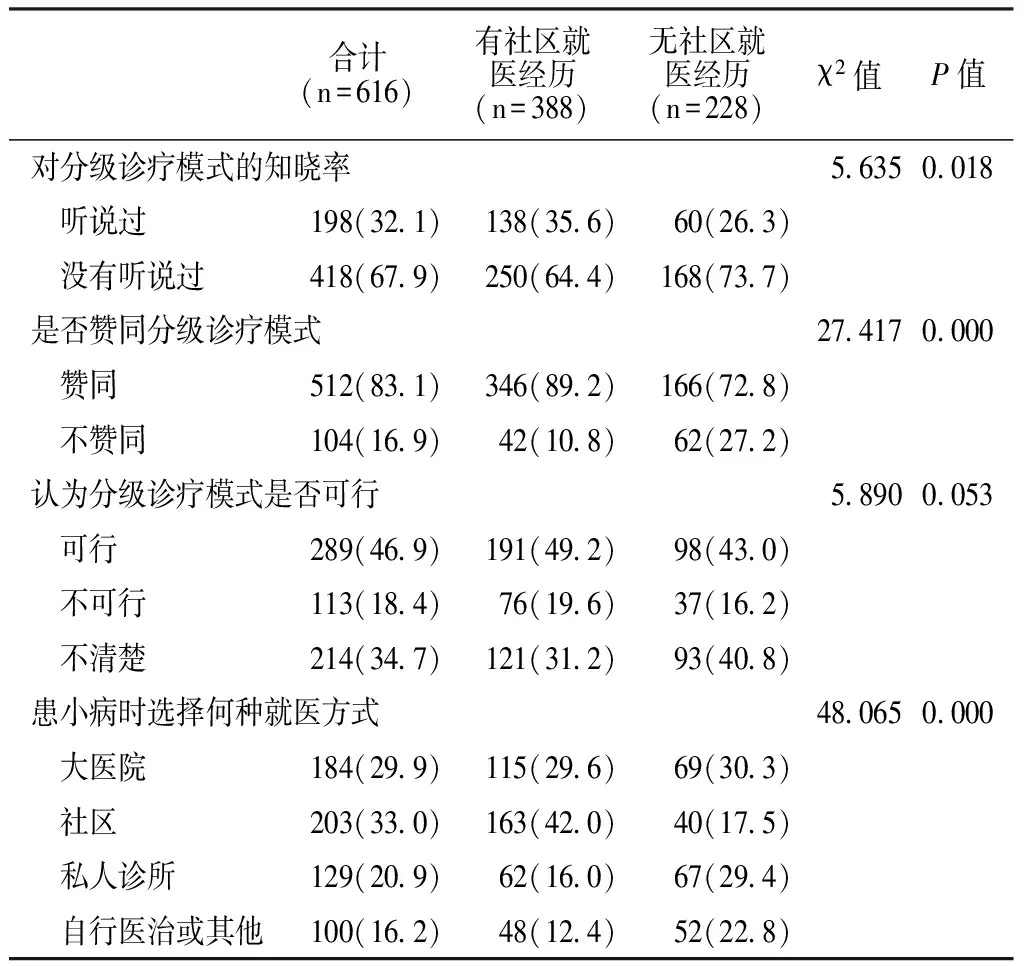
合计(n=616)有社区就医经历(n=388)无社区就医经历(n=228)χ2值P值对分级诊疗模式的知晓率56350018 听说过198(321)138(356)60(263) 没有听说过418(679)250(644)168(737)是否赞同分级诊疗模式274170000 赞同512(831)346(892)166(728) 不赞同104(169)42(108)62(272)认为分级诊疗模式是否可行58900053 可行289(469)191(492)98(430) 不可行113(184)76(196)37(162) 不清楚214(347)121(312)93(408)患小病时选择何种就医方式480650000 大医院184(299)115(296)69(303) 社区203(330)163(420)40(175) 私人诊所129(209)62(160)67(294) 自行医治或其他100(162)48(124)52(228)
2.3 居民选择到社区就诊的影响因素 388名有社区就医经历的居民中,选择去社区就医的看重因素依次为:方便、离家近(68.6%,266/388),大夫看病好、放心(38.7%,150/388),医保可报销比例高(34.8%,135/388),营业时间合理(30.9%,120/388),收费合理、药价统一(24.0%,93/388),就医环境好(12.1%,47/388)。
2.4 居民对社区卫生服务的期望 388名有社区就医经历的居民中,希望社区卫生服务机构提供常见病的诊治(60.1%,233/388),购买常用药品(51.0%,198/388),体检(51.0%,198/388),出诊服务(44.8%,174/388),老年、妇幼保健(36.3%,141/388),计生指导(27.1%,105/388),康复治疗(25.0%,97/388),医疗急诊(18.8%,73/388)。
3 讨论
经过近10年的发展,分级诊疗模式的逐步完善为发展广州市医疗卫生服务发挥了巨大的作用,一定程度上提高了各级医疗机构的运行效率,减少了本已稀缺的医疗资源的浪费,有效地控制了医疗费用,减轻了患者看病负担。但随着社会的不断进步,经济生活水平的不断提高,人们对医疗服务的需求发生了巨大的变化,分级诊疗模式在实施的过程中也遇到一些困难和阻碍。根据对616名社区居民的调查结果,居民对分级诊疗模式的知晓率低(仅32.1%的居民听说过分级诊疗模式);各级医疗机构间转诊制度不明确及利益因素导致转诊率低,社区医疗水平有限、居民不了解社区卫生服务机构的功能、不愿意去社区首诊(仅33.0%的居民患小病时选择到社区就诊)、对全科医生不信任等,这一现况说明分级诊疗模式未得到很好的实施,其发展和完善还存在许多阻碍。从居民方面分析,一是居民对大医院有依赖心理,不信任社区医疗水平,认为只有在大医院才能看好病;二是医保报销制度层次不明确,许多社区没有被纳入医保报销范围,患者在大医院和社区的治疗费用相差不大,既然花同样的钱看同样的病,当然更愿意选择医疗服务水平高的大医院;三是居民对社区卫生服务功能的知晓率低,不了解我国医疗制度。从社区方面分析,一是社区常见检查设备与药品的短缺,不具备检查与治疗某些常见病的能力;二是社区医生学历普遍较低、技术水平有限,不能为居民提供很好的医疗服务。从大医院方面分析,大医院在经济利益的驱动下,愿意接收更多的患者,将符合下转入社区的患者通过各种方式继续留在医院,增加门诊量和住院人数,以获取更多的利益。因此,根据调查中反映的情况,为推动广州市分级诊疗模式的发展,本研究提出以下建议。
3.1 建立社区首诊制度 建立社区首诊制是实现分级诊疗合理布局的关键所在,一方面,社区首诊制有利于社区医生掌握对应居民的健康状况,成为患者健康代理人,负责患者在社区和上级医院的治疗链接,是分级诊疗模式实施的基础;另一方面,大医院与社区之间的双向转诊率低,转上容易转下难是完善分级诊疗制度实施的最大挑战,而经济利益驱动则是导致大医院不愿意将符合条件的患者下转入社区的首要因素[4]。明确的社区首诊制度有利于根据不同地区的实际情况建立转诊标准、程序,并制定有效的监督机制和奖惩机制,规范转诊中的各项规章制度,使大医院和社区之间的转诊有理可依、有据可循,更有利于合理地分配医疗资源,大医院和社区各司其职,共同管理好居民的健康。
3.2 组建医疗联合体 “医疗联合体”概念是在十二五规划实施中提出的,即由一所三级医院联合一定区域范围内的二级医院和社区卫生服务机构,组成“医疗联合体”,居民则选择就近联合体签约就医,在社区首诊,逐级转诊。医疗联合体根据区域划分,一是有利于形成更高效、更经济的医疗机构,从而更好地实现分级诊疗;二是对医疗联合体成员的服务、质量、文化以及人财物实行统一的标准化管理,确保各级各类人员思想统一,步调一致,形成凝聚力;三是有利于各级医疗机构形成利益共同体,彼此密切合作,而不是竞争,实现优势互补,因此大医院专家资源会更容易下沉到社区,同时社区供应的药品和设备也会更加齐全,一并解决了社区医疗条件差的困境[5]。医疗联合体也为老年人健康管理、慢性病管理提供了更广阔的平台。当然,组建医疗联合体不是实现分级诊疗的目的,只是促进分级诊疗发展的一种方式。
3.3 优化卫生资源配置 目前我国绝大部分医疗资源集中在少数大医院,而社区卫生服务机构设备落后、基本药物不全、医护人员技术水平有限,这导致了社区难以自我完善。因此,优化医疗资源配置,加大对社区设备、资金、人才的投入,使居民相信社区医疗水平,在患小病时自愿到社区就医。合理配置医疗资源可以采取以下方法:合理规划医疗机构,实行区域性分布,整合有效资源以及重视人才,实现人力资源共用[6]。政府应根据市内各区人口分布、医院等级、多发病种、地理特点等因素合理有效地分配医疗资源。同时也应根据以往调查研究资料科学预测医疗服务需求,尽力做到医疗卫生资源的平衡。
3.4 提高社区医护人员医疗技术水平 由于社区发展空间有限,高学历医生不愿意长期在基层医疗机构工作,难以引进高水平人才,因此社区医护人员技术有限,而医疗技术又是造成居民对社区卫生服务缺乏信任的重要因素,提高社区医护人员的医疗技术水平是当务之急。其一,可以合理提高社区医护人员的工资水平,完善福利补贴制度,适当放宽晋升考核标准,将高学历、高水平的医护人员留在社区。其二,加强社区医护人员的继续教育和业务培训,可以采取以下两种模式:(1)大医院定期向社区输入医师,加强技术培训;(2)建立“双向协作转诊医院”由三级医院的医护人员对社区医护人员进行技术指导;(3)完善全科医生的培养和培训制度。目前我国已有许多医学院校开设了本科全科医学方向,但我国全科医生培养制度还不完善,应借鉴国外成熟的经验,根据我国国情,制定出符合要求的全科医生的培养方法,来满足社区居民对医疗服务的需求,使全科医生成为居民的健康管理者[7]。
3.5 加强宣传 调查结果显示,仅有26.5%的社区对辖区内的居民进行了分级诊疗模式的宣传,这无疑会阻碍分级诊疗制度的落实,不利于居民有效地配合分级诊疗制度的实施。导致分级诊疗知晓率低的原因主要有社区宣传不到位、居民保健意识不够等。为了提高社区的知晓率、利用率,社区应该加强宣传,使居民了解其职能。宣传社区医疗服务机构的功能定位,让社区居民了解到社区卫生服务机构能够满足居民的哪些健康需求,从而使居民了解社区卫生服务,利用社区卫生服务[8]。社区应强化其对居民的宣传职责,可以通过定期在社区召开宣讲会、举办活动等形式,提高居民对分级诊疗模式的知晓率,从而使分级诊疗制度得到有效的实施。
1 中共中央国务院.中共中央国务院关于深化医药卫生体制改革的意见[Z].2009.
2 南方日报.广州社区卫生点全获大医院帮扶[EB/OL].[2007-12-23].http://news.sina.com.cn/o/2007-11-23/094512956825s.shtml.
3 广州市统计局,国家统计局调查队.2012年广州市国民经济和社会发展统计公报[Z].广州统计信息网,2013-03-18.
4 刘佳,冯泽永.社区首诊制的实施困境分析及对策研究[J].中国全科医学,2012,15(3):720.
5 苏宁,彭迎春.基于工作分析的社区卫生服务团队公共卫生人力资源配置研究[J].中国全科医学,2013,16(4):1093-1095.
6 段建华,齐艳.医疗资源配置不合理的原因及应对策略[J].临床和实验医学杂志,2009,8(10):105-106.
7 范可,吴小翎.实施社区首诊制必先做好条件准备[J].医学与哲学(临床决策论坛版),2007,2(12):62-73.
8 戴金详,许向群,郝东阳,等.武汉市居民社区首诊就医行为意愿调查[J].医学与社会,2012,24(10):17-18.
