以尿崩症为首发的垂体瘤一例
2013-11-30范晓方宋艾云沈春芳杨架林
范晓方 宋艾云 沈春芳 杨架林
(上海市闵行区中心医院内分泌科,201199)
1 临床资料
患者,女性,57岁,因口干多饮多尿1个月伴消瘦入院诊治。患者1个月前无明显诱因逐渐出现口干、多饮,每天饮水4 000~5 000 mL,不分昼夜,多尿,每天尿量达4 000 mL,其中夜尿4~5次/夜,伴乏力,体质量明显下降,1个月内体质量下降10 kg左右,无腹痛腹胀,无食欲减退,无头晕头痛,无视物模糊,曾在当地卫生院就诊查空腹血糖6.4 mmol/L,口服75 g葡萄糖粉后2 h血糖8.68 mmol/L,尿比重1.01。患者否认高血压史,妊娠1次,顺产1胎,月经规则,48岁绝经。无糖尿病及其他内分泌系统疾病家族史。入院体检:血压120/80 mmHg(1 mmHg=0.133 kPa),体貌正常,BMI22.4 kg/m2,粗测视力、视野无异常。入院后再次查空腹血糖5.7mmol/L,口服75 g葡萄糖粉后2 h血糖6.5mmol/L,空腹胰岛素6.43μU/mL,2 h胰岛素47.65μU/mL,血钠151 mmol/L,血钾血氯正常,血渗透压318.8 mmol/L,尿常规比重一次为1.000,另一次为1.005,pH 7.0,尿糖阴性,肝功能、肾功能检查均正常,B超提示甲状腺弥漫性病变,甲状腺功能正常,性激素符合绝经后改变,PRL 666.90μIU/mL(正常参考值72~511μIU/mL),血GH正常范围,血皮质醇节律正常,血ACTH正常范围。入院后监测尿量每天在6 000~7 500 mL,禁水-加压试验:试验前尿比重1.004,血渗透压312.8 mmol/L,试验开始后前3 h尿量300~400 mL/h,比重1.003~1.004,第4小时起尿比重固定在1.008,连续3 h无变化,尿量160~170 mL/h,故予垂体后叶素5 U注射,1 h后尿比重上升至1.01,尿量下降至1 h 90 mL,血渗透压320 mmol/L。垂体增强磁共振成像(MRI)结果:显示垂体呈球形改变,高度约10.0 mm(图1),垂体向上隆起,垂体柄增粗、短缩(图2),增强后增大垂体强化不均,其内可见斑片状相对低信号区。明确诊断中枢性尿崩症;垂体瘤。患者明确诊断后转至三级医院神经外科行垂体瘤经蝶鞍区手术治疗,术中见肿瘤为黄红色、质韧、血供丰富,鞍膈塌陷。术后病理结果:垂体腺瘤,无激素型。术后恢复良好,口服弥凝1片/次,2次/d继续治疗尿崩症,口干多饮多尿症状缓解。
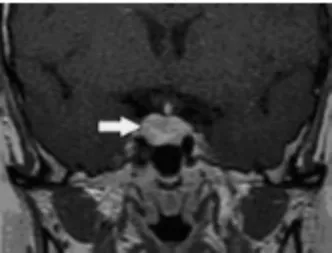
图1
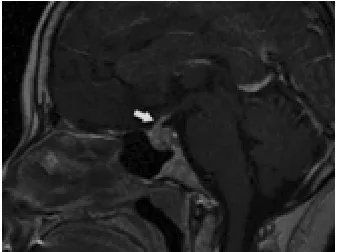
图2
2 讨论
中枢性尿崩症(CDI)是抗利尿激素(ADH)合成或分泌不足而引起的一组综合征,其特点是多尿、烦渴、低比重尿和低渗尿。CDI的病因有原发性、继发性与遗传性3种。据报道,在继发性CDI中,颅脑外伤、鞍区肿瘤及手术、中枢神经系统感染、肉芽肿性疾病和血管疾病等是常见原因,其中以下丘脑-垂体部位手术后占首位,术前原发疾病以垂体腺瘤和颅咽管瘤为主[1]。位于下丘脑垂体区的肿瘤常可引起内分泌激素分泌异常,有时在尚未出现神经系统症状时已有内分泌系统改变[2]。比如垂体泌乳素瘤患者可出现溢乳和闭经;垂体生长激素腺瘤患者可有肢端肥大症的表现;垂体促甲状腺瘤者可有甲状腺机能亢进的表现等等,这几类有功能的腺瘤因为有相应的临床表现较易发现。但对于无功能垂体腺瘤,尤其是蝶鞍上的肿瘤,尿崩症可能是其最早的临床表现。这类颅内肿瘤,由于起病隐匿,缺乏早期神经系统症状和体征,临床容易漏诊。据国外流行病学调查报道,垂体瘤的患病率平均为16.7%(根据尸检诊断的为14.4%,根据影像学诊断的约为22.5%)[3]。而在德国的一项医学调查报告中,认为无功能垂体腺瘤是所有垂体瘤患者中比例最高的,占19.37%[4]。如果加强对临床资料的分析结合增强MRI的检查,对无功能垂体瘤的尽早确诊有极大帮助。
本例患者因口干多饮多尿1个月伴消瘦入院,曾在当地卫生院检查拟诊“糖耐量减退”,未发现尿比重下降。但入院后经进一步检查发现糖耐量正常,口干多饮多尿症状不能用高血糖来解释。因为有低比重尿,尿比重为1.000,血钠升高,且24 h尿量明显增多,故做禁水-加压试验,试验结果考虑CDI。结合垂体MRI提示垂体瘤,且垂体柄有增粗、缩短表现,考虑CDI原因为垂体瘤。正常情况下ADH主要由下丘脑视上核和室旁核合成,经垂体柄转运,在神经垂体储存,通过血浆渗透压的调节释放入血。ADH的合成、转运和释放障碍均可导致CDI。正常垂体柄正中隆起处宽径在MRI的上限为3.5 mm,超过此限即为垂体柄增粗[5-6]。鞍上肿瘤累及垂体柄可导致垂体柄增粗,炎症或转移瘤时也可增粗。本例患者术前MRI提示有垂体柄增粗,术中证实鞍膈有塌陷,考虑垂体柄有受累,故以尿崩症为首发,术后病理明确为垂体腺瘤(无激素型)。
通过此例患者可吸取的经验是:临床出现多饮多尿口干患者一定要多次检查尿比重及血电解质,必要时收入病房做禁水-加压试验,及垂体MRI检查以帮助明确诊断,以免漏诊无功能垂体瘤。
[1]欧小娟,李延兵,姚斌,等.尿崩症的病因与临床特点分析[J].现代医学,2004,32(1):28-30.
[2]蒋翠萍,顾芹,孙皎,等.中枢性尿崩症临床分析及治疗(附17例报告)[J].上海医学,2008,31(11):820-821.
[3]Ezzat S,Asa SL,Couldwell WT,et al.The prevalence of pituitary adenomas:a systematic review[J].Cancer,2004,101(3):613-619.
[4]Saeger W,Ludecke DK,Buchfelder M,et al.Pathohistological classification of pituitary tumors:10 years of experience with the German Pituitary Tumor Registry[J].European Journal of Endocrinology,2007,156(2):203-216.
[5]王东,邢学农,叶山东.中枢性尿崩症临床分析及垂体磁共振成像特点[J].中国临床保健杂志,2009,12(4):345-347.
[6]黄水庆,陈定宇.糖尿病合并中枢性尿崩症一例[J].中华内分泌代谢杂志,2008,24(6):682.
