中西医结合治疗脑供血不足痰湿中阻征20例
2013-11-30刘式威刘静吕霞梁军田庆华刘志刚尹岭
刘式威 刘静 吕霞 梁军 田庆华 刘志刚 尹岭
(1.解放军211医院神经内科,150080;2.解放军211医院特诊科,150080;3.解放军65426部队医院,150087;4.解放军总医院,100837)
脑供血不足是临床常见病[1],临床最常见的症候是眩晕,其次为视力障碍、共济失调、头痛、意识障碍及脑干定位证。以往对此病多采用单纯西药扩血管、改善循环等治疗[2],疗效不满意。2006-04—2009-04笔者采用中药眩晕Ⅲ号联合西药马来酸桂哌齐特、红花黄色素和尼莫地平治疗脑供血不足20例,并与单纯西药马来酸桂哌齐特、红花黄色素和尼莫地平治疗20例对照观察,现报告如下。
1 资料与方法
1.1 一般资料 全部40例均为301医院及本院神经科门诊和住院患者,所有患者均以眩晕为主要症状,无颈椎病,无心、肝、肾严重疾病。全部行脑TCD、头颅CT、颈椎正侧片和血糖、血脂检查,结合病史及临床体征,确诊为脑供血不足。随机分为两组。治疗组20例,男12例,女8例;年龄58~81岁,平均72岁;合并高血压9例,高脂血症8例,糖尿病8例。对照组20例,男10例,女10例;年龄57~80岁,平均70岁;有高血压病10例,高脂血症8例,糖尿病7例,两组病例一般资料比较差异无统计学意义(P>0.05),具有可比性。
1.2 诊断标准
1.2.1 西医诊断标准 根据1986年全国第二届脑血管病学术会议制定的脑血管病分类草案及第二届全国颈椎病专题座谈会纪要诊断标准。将以下患者列为观察治疗对象。有头晕、头昏、头沉、困倦症状;除外眼源性、颈源性、耳源性眩晕;无严重心、脑、肺、肾疾病;查脑TCD有椎-基底动脉供血不足表现。
1.2.2 中医诊断标准 参照1995年卫生部颁布的《中药新药临床研究指导原则》第二辑的《中药新药治疗脑动脉硬化症的临床研究指导原则》制定的标准,选择痰瘀互阻证患者为观察对象:头痛眩晕,沉重昏胀,多寐善忘,胸脘痞闷,舌质暗红或有瘀点瘀斑,苔白腻,脉弦滑。
1.3 治疗方法
1.3.1 对照组 马来酸桂哌齐特(北京四环制药有限公司,批准文号:国药准字H20061204)320 mg,加入质量浓度为0.05 g/mL的葡萄糖注射液250 mL,1次/d静脉滴注;红花黄色素(山西华辉凯德制药有限公司,批准文号:国药准字Z20050594)150 mg,加入质量浓度为0.05 g/mL的葡萄糖注射液250 mL,1次/d静脉滴注;尼莫地平(正大青春宝药业有限公司,批准文号:国药准字H33022285)40 mg,3次/d口服。
1.3.2 治疗组 在对照组治疗的基础上加用眩晕Ⅲ号。眩晕Ⅲ号方剂组成(生晒参10 g、白术15 g、黄芪15 g、当归15 g、川芎15 g、赤勺15 g、葛根15 g、地龙15 g、丹参15 g、石菖蒲15 g、三七粉3 g)。煎服方法:1袋/次,2次/d,早晚分服。其他如营养神经、降血压、降血糖、降血脂及对症处理两组相同。两组均14 d为1个疗程。
1.4 观察指标 每日查房时询问并记录患者头晕、头昏、头沉、困倦症状的变化情况,治疗前、结束后分别观察血管彩色多普勒超声检查,了解椎-基底动脉血流变化。
1.5 统计学方法 计数资料用卡方检验,计量资料用均数±标准差(±s)表示,采用t检验。
2 结果
2.1 疗效标准 疗效评定参考《临床疾病诊断依据治愈好转标准》,结合治疗后TCD指标拟定。治愈:头晕、头昏、头沉、困倦症状完全消失,TCD检查椎-基底动脉供血恢复正常;显效:头晕、头昏、头沉、困倦症状明显减轻,TCD检查椎-基底动脉供血有明显改善;有效:头晕、头昏、头沉、困倦症状有不同程度减轻,但TCD复查椎-基底动脉供血有所改善或无改善;无效:治疗观察期间头晕、头昏、头沉、困倦症状仍有发作或无改善,TCD检查无变化。
2.2 椎-基底动脉血流变化 治疗组治疗前、结束后椎-基底动脉血管阻力有明显变化,椎-基底动脉血流量增加明显,P<0.05(表1)。
表1 两组治疗前后椎-基底动脉平均血流量速度比较(±s,cm/s)
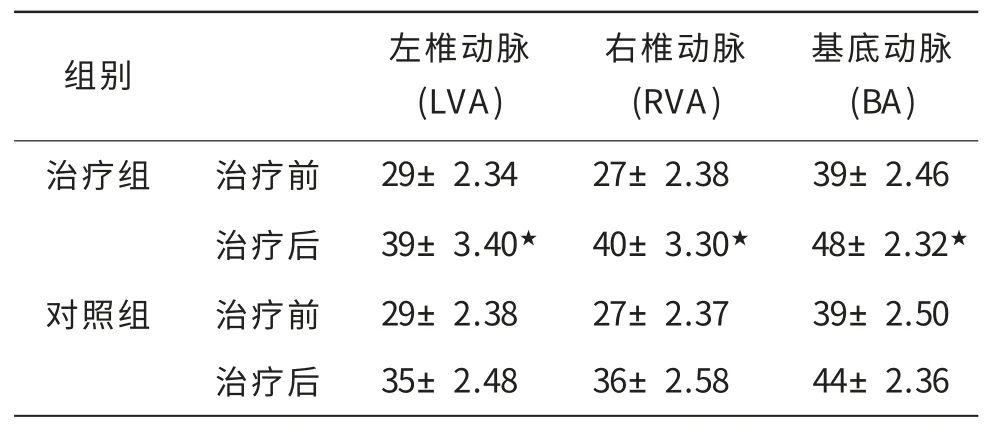
表1 两组治疗前后椎-基底动脉平均血流量速度比较(±s,cm/s)
注:与对照组治疗后比较,★ P<0.05,差异有统计学意义
基底动脉(BA)治疗组 治疗前 29±2.34 27±2.38 39±2.46治疗后 39±3.40★ 40±3.30★ 48±2.32★ 对照组 治疗前 29±2.38 27±2.37 39±2.50治疗后 35±2.48 36±2.58 44±2.36组别 左椎动脉(LVA)右椎动脉(RVA)
2.3 两组临床疗效 治疗组20例,治愈16例,显效2例,有效1例,无效1例,总有效率95%;对照组20例,治愈13例,显效2例,有效1例,无效4例,总有效率80%。两组总有效率比较差异有统计学意义(P<0.05,表2)。
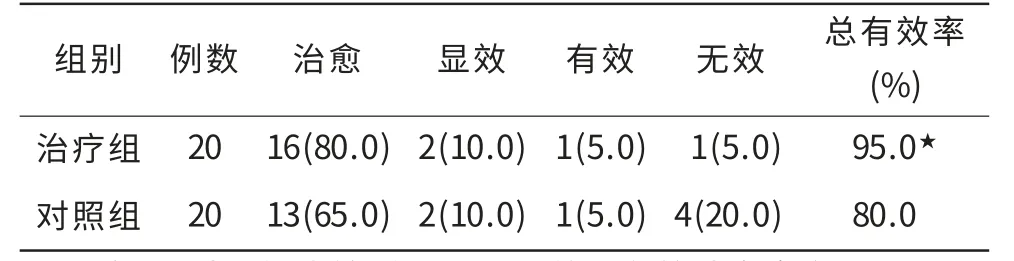
表2 两组治疗2周后临床疗效比较[n(%)]
3 讨论
脑供血不足多发于45岁以上的中老年患者,男性多于女性。近年随生活水平的改善而发病率不断提高。脑供血不足是由于管理人体平衡功能的小脑和前庭因血供不足出现功能障碍所致。小脑和前庭的血液供应来自椎-基底动脉的重要分支小脑前下动脉、后下动脉及内听动脉。中老年人椎-基底动脉及其分支大都发生硬化,血管狭窄,血液黏度增高,血流缓慢,血液呈高凝或微血栓形成状态,致使大脑的循环障碍加重[3]。上述原因协同作用致使患者产生头晕、头昏、头沉、困倦症状。
本病归属中医学“眩晕”范畴,此病病机说法不一。李秀华认为气血亏虚、髓海失养是慢性脑供血不足的基本病机,强调因“虚”致病,并应用具有补气养血、通经活络之功的干颓汤治疗脑供血不足性眩晕,取得满意疗效[4];刘玉霞将肾精亏虚、血瘀痰阻和肝阳偏亢作为本病的基本病机[5];毛丽指出慢性脑供血不足的主要病机是瘀血阻滞脑络,认为血少、肾虚、阳虚等均可导致血瘀脑脉[6]。
本文作者观察发现西医的脑动脉粥样硬化、脑供血不足,与中医的痰湿中阻有相似的病理生理基础[7]。认为痰瘀互结是脑供血不足的主要病机。痰为体内津液停聚而生,瘀乃血液停滞而成,津血同源于水谷精微,故痰瘀二者,互为因果,在生理上可以相互为用、相互转化,在病理上亦可以相互影响。痰伏于血脉之中,影响气机,气机不利,则不能推动血液的正常运行,导致血液停滞于脉管成血瘀。而血液迟涩不畅,不能正常运行于脉中,壅滞气机,则影响津液的流动,反而导致痰的生成,痰浊和瘀血相互影响,痰凝则血瘀,血瘀则挟痰滞,痰瘀互结,胶结难开,从而脑脉不通,清窍被壅,形成恶性循环,贯穿于脑供血不足的整个过程。
方中丹参味苦,性微寒,功擅活血祛瘀,为治瘀血阻滞之要药,其活血祛瘀作用,性较为平和,祛瘀而不伤正,生化之机未损,则新血自生。生晒参健脾益气,生津养血,脾气健旺,则生痰无源。“脾为生痰之源,治痰不理脾胃,非其治也”(《医宗必读》)强调治痰当健脾,脾复健运之常,而痰自化矣。当归治气血两虚。川芎味辛,性温,活血行气,祛瘀止痛。痰湿重加石菖蒲。
诸药合用,标本兼治,可使气足血通,血活气旺,脉络疏通,正切中慢性脑供血不足脾气亏虚、痰瘀互结脉中的病机。
实验证明,单纯应用马来酸桂哌齐特、红花黄色素、尼莫地平等西药治疗,通过增加脑血流量,扩张脑血管,改善血流动力学,能起到一定疗效。如同时配合中药补中益气,活血化瘀,祛风消痰,健脾除湿,发挥各自的优势[8],弥补彼此的不足,疗效优于单纯西药治疗,为广大脑供血不足患者解除了病痛,值得推广。
[1]刘茜.中西医结合治疗慢性脑供血不足98例[J].浙江中西医结合杂志,2009,19(1):22-26.
[2]邓智建,曹冬梅.桂哌齐特治疗慢性脑供血不足80例[J].中国医药导报,2007,4(2):37-38.
[3]卢灿辉,林武,陈洁玲,等.益气活血Ⅲ号方治疗老年性慢性脑供血不足33例疗效观察[J].中国中医药科技,2007,14(1):50-51.
[4]李秀华.干颓汤治疗脑供血不足眩晕91例[J].河北中医,2002,24(8):598.
[5]刘玉霞.“血管头痛汤”治疗慢性脑供血不足256例临床观察[J].江苏中医药,2005,26(3):19.
[6]毛丽.益气活血汤治疗74例慢性脑供血不足临床观察[J].中外健康文摘,2008,5(6):104.
[7]郝志汉.从瘀论治慢性脑供血不足[J].中国民间疗法,2010,18(9):68.
[8]阚保红.慢性脑供血不足病因病机研究现状[J].中医学报,2010,25(3):430-432.
