精神专科医院门诊镇静催眠药使用分析
2013-11-20王海龙金洪民白明高振萍
王海龙 金洪民 白明 高振萍
(甘肃省白银市精神卫生中心,甘肃 白银730913)
镇静催眠药(sedatives and hypnotics)是一类对中枢神经系统(CNS)有广泛抑制作用的药物,能阻断脑干网状结构上行激活系统的传导功能,使大脑皮质细胞从兴奋转入抑制,因而呈现镇静催眠作用。 可分为巴比妥类、苯二氮卓类(BZDs)、非BZDs 和其他类[1]。 BZDs 仍是目前临床上最常用的镇静催眠药物,因其对失眠治疗效果比非处方药明显,安全性比巴比妥类药物高,与抗抑郁药相比更为有效[2]。 但长期使用可产生耐受性和依赖性,药物滥用的问题越来越受到普遍关注。我院是一所二级甲等精神专科医院,镇静催眠药物在临床的使用非常广泛。 对我院门诊镇静催眠药使用情况进行回顾性调查分析,旨在为临床合理用药提供参考。
1 资料和方法
1.1 资料来源
我院2011 年6 - 12 月门诊处方共4 752 张,其中使用镇静催眠药的处方1 632 张。
1.2 方法
1.2.1 分析性别、年龄、诊断、联合用药等资料的临床分布特点 对镇静催眠药处方和每日镇静催眠药品处方登记册按性别、年龄、药品名称、剂量、诊断、是否产生药物依赖等用Microsoft Excel 进行分类统计。
1.2.2 药物依赖的诊断标准 采用国际疾病分类(ICD)-10 药物依赖的诊断标准:如在过去1 年中体验过或表现出下列3 种或以上的症状,则应诊断为依赖:①使用该物质的强烈渴望或冲动感;②对该物质使用行为的开始、结束及剂量难以控制;③对该物质的使用被减少或终止时出现生理戒断状态,其依据为下列任何一种:该物质特征性的戒断综合征,或为减轻或避免出现戒断症状而使用相同或非常近似的物质;④耐受的证据,如为获得最初使用较低剂量精神活性物质时出现的效应,需要增加该物质的用量;⑤因使用精神活性物质而逐渐忽视其他的快乐和兴趣,在获取、使用该物质或从其效应中恢复所花费的时间逐渐增加;⑥固执地使用该物质而不顾所引起的明显的危害性后果(躯体或精神的)。
1.2.3 计算使用频率、用药频度(DDDs)和药物利用指数(DUI)分析用药合理性 采用世界卫生组织(WHO)推荐的“限制日剂量(DDD)值”分析法,各药的DDD 值参照《新编药物学》(第16 版)和药品说明书确定。 药物使用频率=该药处方数/ 总处方数×100%。 DDDs =该药用药总量/ 该药DDD 值;DUI = DDDs/ 该药用药总天数。 评价用药合理性,DUI >1.0 说明该药处方剂量大于DDD,表明用药不合理;DUI≤1.0 则说明该药处方剂量小于等于DDD,表明用药合理。
2 结果
2.1 处方基本情况
本次调查门诊镇静催眠药品处方1 632 张,占门诊处方4 752 张的34.34%。 男性749 人,占45.89%,女性883 人,占54.11%。 女性略高于男性,差异无显著性(P>0.05)。
2.2 门诊镇静催眠药患者年龄和药物依赖分布
年龄最小8 岁,最大87 岁,平均(34 ± 25.7)岁。 其中以40 ~79 岁中老年患者最多(63.60%)。药物依赖者223 例(13.66%),以60 岁以上老年患者最多,其中80 岁以上年龄段药物依赖例数占该年龄段54.19%,见表1。
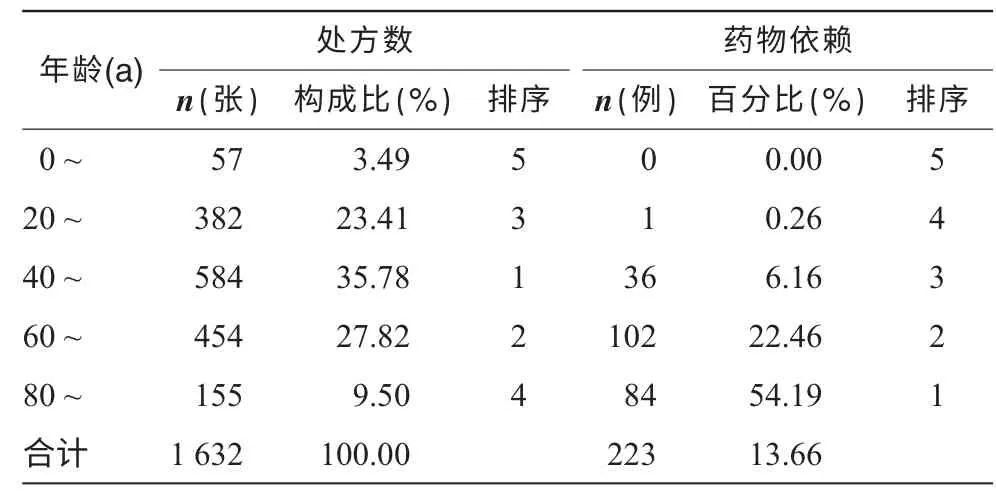
表1 2011 年6 - 12 月我院门诊镇静催眠药患者年龄和药物依赖分布特点
2.3 门诊镇静催眠药处方的诊断构成
依次是失眠症、精神分裂症、焦虑症、情感障碍、癫痫及其他,见表2。
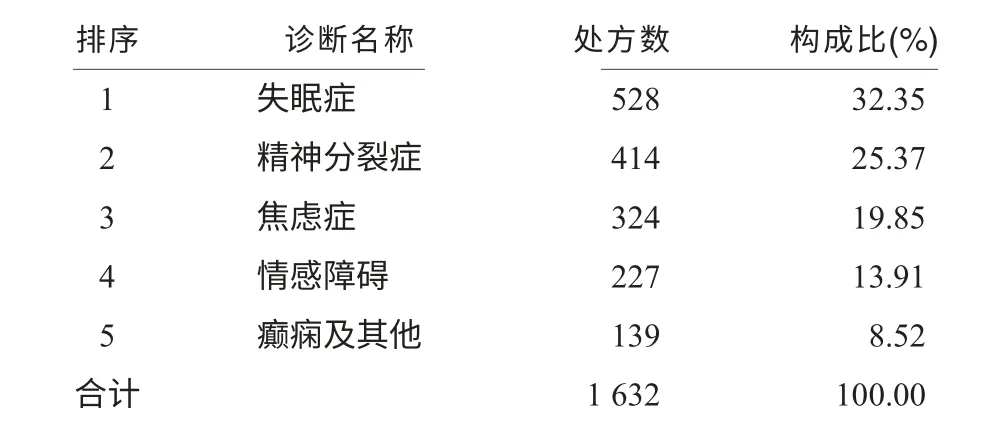
表2 门诊镇静催眠药处方的诊断构成情况
2.4 联合用药处方情况
调查的镇静催眠药处方中有113 张联合用药处方(6.92%)。 其中氯硝西泮联合阿普唑仑处方54 张,其余59 张均为氯硝西泮联合苯巴比妥治疗癫痫的处方。2.5 门诊镇静催眠药物使用频率、DDDs 和DUI
本调查中镇静催眠药品使用频率排序依次是阿普唑仑、氯硝西泮、艾司唑仑、佐匹克隆、苯巴比妥。 DDDs 排序依次是阿普唑仑、氯硝西泮、佐匹克隆、艾司唑仑、苯巴比妥,其中阿普唑仑的DUI>1.0,见表3。

表3 门诊镇静催眠药物使用频率、DDDs 和DUI
3 分析与讨论
3.1 基本情况
本次调查显示,我院2011 年6 - 12 月门诊镇静催眠药品处方共1 632 张,占门诊处方4 752 张的34.34%,与国内医院的文献报告基本相同[3-5];提示女性多于男性,老年人多于年轻人,与国内外研究资料一致。 中老年患者是镇静催眠药品的主要使用人群,更容易产生药物依赖。 国外相关研究显示老年人群对安眠药的消耗量是一般人的2 ~3 倍,9%的老年男性和12%老年女性使用安眠药[6]。 随着人口老龄化,老年人群因为丧偶、退休、社会活动能力下降、经济困境等问题带来的抑郁焦虑情绪和长期慢性疾病(关节病、心脑血管病、前列腺病等),缺乏对有关健康知识的了解和镇静药的使用,更容易发生药物滥用,上述所有这些因素都与老年人发生睡眠障碍有关[7]。 对于老年患者的药物治疗是比较复杂和困难的,必须考虑到年龄对于药动学和药效学的影响,应以不良反应小、安全为首要原则,选择对肝、肾功能影响小,对呼吸抑制作用小的药物,遵守小剂量、短效、间断交替用药和避免日间不良反应的原则。
3.2 诊断排序
表2 中本次调查的门诊镇静催眠药品处方诊断排序依次是失眠、精神分裂症、焦虑症、情感障碍、癫痫及其他。提示精神专科医院镇静催眠药品的使用非常广泛,失眠、焦虑、抑郁、惊厥、癫痫等急、慢性精神病等多个方面都有使用。精神专科医生更应严格掌握镇静催眠药品的适应证、临床疗效、剂量、不良反应等因素,合理规范、安全有效的选择用药,避免医源性药物依赖和滥用的发生。
3.3 联合用药
本次调查的联合用药处方113 张,占总处方的6.92%。 其中氯硝西泮联合阿普唑仑处方54张,其余59 张均为氯硝西泮联合苯巴比妥诊断为癫痫的联合用药处方。 54 张氯硝西泮联合阿普唑仑处方不合理,有研究报告这种联合使用更容易引起耐药性、依赖性和戒断症状,存在导致出现致命性呼吸抑制的危险[8],要引起重视。
3.4 药物使用频率、DDDs 和DUI
表3 中本次调查的门诊镇静催眠药品使用频率排序依次是阿普唑仑、氯硝西泮、艾司唑仑、佐匹克隆、苯巴比妥。 这与我院医生的用药习惯有关,我院目前还是以治疗重性精神疾病为主,日常工作中医生接触的病人多是急性发病期的患者,表现的症状通常都比较重,初期治疗抗精神病药物单独使用不能达到治疗剂量,病情得不到控制,往往需要联合镇静催眠药物,形成了联合镇静催眠药的用药习惯。 阿普唑仑使用频率 (45.40%)和DDDs(6 380)排名第一,分析原因是其疗效可靠,适应证广,价格低廉,具有良好的镇静、催眠和抗焦虑、抗惊厥等作用,在我院临床使用的时间长,医生对其药理特性熟悉,习惯使用。 但其DUI =1.23,提示使用不合理,存在部分依赖和滥用现象,须引起警惕。分析可能是部分患者由于长期用药,交通不便等原因要求医生开出大剂量、超时限处方所致。氯硝西泮口服吸收快而完全,药物持续镇静作用时间长,具有广谱的抗癫痫以及较强的镇静、催眠、抗焦虑作用,临床使用也非常广泛,本次调查其使用频率(24.26%)和DDDs(2 764)、DUI(1.0)排在第2 位。 分析原因是该药的抗癫痫治疗需持续用药以及我院医生中存在习惯性使用。 佐匹克隆是新型的非BZDs 镇静催眠药,与BZD 受体结合,具有与BZDs 相似的抗焦虑、抗惊厥、肌肉松弛作用,催眠作用迅速,使睡眠时间延长,减少觉醒次数和早醒次数,改善睡眠质量[1]。与BZDs 相比起效快,作用时间短,不良作用少,对认知功能和精细运动协调性的不良影响少,次日“宿醉作用”少,依赖性也少。 本次调查佐匹克隆DDDs(2 234)排在第三,说明该类药物已经得到了临床认可并广泛应用,但价格较高在一定程度上限制了其使用,这与国内其他医院的情况相同。苯巴比妥类因其药物毒性大,治疗剂量与中毒剂量接近,容易过量服用引起昏迷、呼吸抑制、心脏停搏等致死性毒性反应, 目前已基本不用于镇静催眠。本次调查的苯巴比妥处方64 张诊断均为癫痫。 说明我院医生对该类药物在镇静催眠安全性方面已经形成共识。
3.5 小结
本次调查显示,我院门诊镇静催眠药品使用情况基本合理,但也存在不足。 建议在现有的《镇静催眠药品管理和使用规范》基础上进一步加强医护和药剂人员镇静催眠药品安全性和相关法律知识的学习,在广大患者和家属中开展睡眠卫生知识的健康宣教。药物治疗效果,多种作用以及患者耐受性和经济状况都是临床医生在使用镇静催眠药品前必须考虑的因素。 在此基础上要把握好如下的原则:短期单一使用,连续用药不超过3 ~4 周;交替用药,每种药使用不超过2 周,避免产生耐受性;间断用药,每周3 ~4 次用药;不要突然停药,应逐渐停药;不要与其他中枢抑制药合并使用;孕妇、睡眠呼吸暂停者禁用;对老年人、肝损害者要减量使用;对重性精神疾病者治疗原发的精神疾病有助于改善睡眠,大多数的抗精神药物有镇静催眠的作用,本身就可以治疗失眠症状。有些抗抑郁药具有引起失眠的不良反应,在治疗早期可以使用镇静催眠药物改善失眠症状,但随着抑郁症状的好转失眠也会逐渐改善。 躁狂发作时精力充沛、睡眠需求减少,早期可合并镇静催眠药物比如氯硝西泮可以作为其辅助治疗具有抗躁狂的作用。 焦虑障碍患者近年来使用BZDs 药物的频率明显减少,因为选择性5-羟色胺再摄取抑制剂(SSRIs)和β-受体拮抗剂可用于治疗焦虑障碍。 但在治疗初期需要短期使用镇静催眠药改善失眠和减轻焦虑,增加患者服用SSRIs 的依从性,待2 周左右抗焦虑作用显效时逐渐停用镇静催眠药[1]。
镇静催眠药品是临床上容易出现药物滥用的药品种类之一。长期连续使用易产生耐受性、依赖性甚至药物滥用,从而危害患者健康及社会和谐。作为精神卫生工作者更有责任和义务严格加强镇静催眠药品使用管理,防止滥用误用,提高患者用药安全性,降低不良反应发生,真正使镇静催眠药品为患者的健康服务。
[1] 赵靖平. 精神药物治疗学[M]. 北京:人民军医出版社,2006.
[2] Walsh JK,Schweitzer PK. Ten-year trends in the pharmacological treatment of insomnia[J].Sleep,1999,22(3):371-375.
[3] 罗丽. 我院门诊2009 年镇静催眠药应用分析[J]. 中国实用医药,2011,6(1):7-8.
[4] 洪玲. 本院门诊处方镇静催眠药使用情况调查[J]. 中国执业药师,2009,6(5):11-16.
[5] 刘佩坚. 我院门诊第二类精神药品处方分析[J]. 中国医院用药评价与分析,2008,8(4):269-271.
[6] Petit L,Azad N,Byszewski A,et al. Non-pharmacological management of primary and secondary insomnia among older people:review of assessment tools and treatments[J]. Age Ageing,2003,32 (1):19-25.
[7] Kryger MH,Roth T,Dement WC. Principles and practice of sleep medicine[M]. 3rd ed. Philadelphia (PA):WB Saunders,2000:1176-1195.
[8] 杨宝峰. 药理学[M]. 北京: 人民卫生出版社,2006:32-35.
