肩难产高危因素的回顾性分析与探讨
2013-11-15侯丽萍岳慧萍侯红娟赵云鹤侯玉英山西煤炭中心医院妇产科太原00006湖北应城市人民医院病理科山西煤炭中心医院急诊科山西医科大学解剖教研室山西医科大学寄生虫教研室通讯作者mailyyhou9com
侯丽萍,岳慧萍,侯红娟,赵云鹤,侯玉英(山西煤炭中心医院妇产科,太原 00006;湖北应城市人民医院病理科;山西煤炭中心医院急诊科;山西医科大学解剖教研室;山西医科大学寄生虫教研室;通讯作者,E-mail:yyhou9@6.com)
肩难产通常是指胎头娩出后,胎儿前肩被嵌顿于耻骨联合上方,用常规助产方法不能娩出胎儿双肩者[1]。肩难产是产科常见的并发症,肩难产的发生率国外报道为 0.15%-0.60%[2],国内报道为0.15%-0.3%[3-5]。研究发现巨大儿发生肩难产的比例较高,随着人民生活水平的不断提高,孕妇营养水平提高,巨大儿的出生率逐年增多,肩难产的比率也逐年提高[6]。本文采用病例对照研究的方法,探讨肩难产的危险因素,对有效预防肩难产的发生、降低孕产妇的死亡率、提高优生优育率具有重要的指导意义。
1 对象与方法
1.1 对象
收集我院2005-01~2011-12的2 000例住院分娩产妇的临床资料作回顾性分析,共有肩难产产妇23例,发生率为1.15%。按照1∶2的比例,随机选取正常分娩产妇46例作为对照组。
1.2 方法
采用病例对照研究的方法,对肩难产的23例产妇和住院自然分娩的46例产妇的年龄、孕龄、宫高、腹围、第一产程、第二产程和两组新生儿的出生体重、Apgar评分和有关径线(身长、胸围、头围、双顶径、股骨长)进行统计学分析比较,探讨肩难产的高危因素及其对产妇和新生儿的损伤作用。
1.3 统计分析
全部数据采用SPSS16.0统计软件录入并分析,结果均以±s表示。正常分娩组与肩难产组之间的比较采用独立样本t检验,检验水准α=0.05。
2 结果
2.1 孕产妇产前指标和产程的比较
两组孕产妇各项指标比较中,肩难产组与自然分娩组产妇的年龄、孕龄经统计学处理差异无统计学意义(P>0.05)。两组产妇的腹围、宫高、第一产程和第二产程差异有统计学意义(P<0.05,见表1)。
表1两组孕产妇产前指标和产程的比较(±s)Tab 1 The antenatal indices and labors of parturient women in both shoulder dystocia group and normal control group(±s)

表1两组孕产妇产前指标和产程的比较(±s)Tab 1 The antenatal indices and labors of parturient women in both shoulder dystocia group and normal control group(±s)
分组 n 年龄/岁 孕龄/d 腰围/cm 宫高/cm 第一产程/h 第二产程/h肩难产组 23 25.4 ±3.4 279.8 ±8.2 105.3 ±5.9 38.2 ±3.2 9.2±5.2 1.3 ±0.4自然分娩组 46 26.2 ±2.9 281.2 ±7.5 98.6 ±4.8 34.5 ±1.8 6.5 ±3.1 0.7 ±0.2 P >0.05 >0.05 <0.05 <0.05 <0.05 <0.05
2.2 新生儿体重和有关径线的比较
在两组新生儿各项指标的比较中,新生儿的体重、身长、头围、胸围、1 min Apgar评分差异有统计学意义(P<0.05),而经B超测量的双顶径(FL)及股骨长(BPD)差异无统计学意义(P>0.05,见表2)。
表2两组新生儿体重和有关径线的比较(±s)Tab 2 Comparison of body weight of the newborns and head circumference and chest circumference between both shoulder dystocia group and nomal control group(±s)
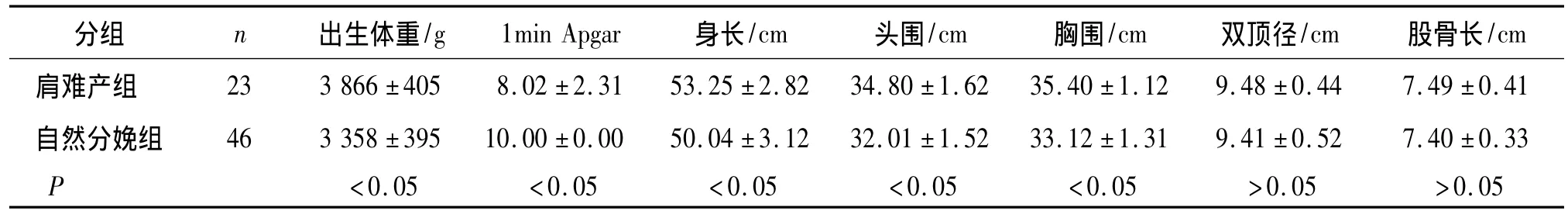
表2两组新生儿体重和有关径线的比较(±s)Tab 2 Comparison of body weight of the newborns and head circumference and chest circumference between both shoulder dystocia group and nomal control group(±s)
分组 n 出生体重/g 1min Apgar 身长/cm 头围/cm 胸围/cm 双顶径/cm 股骨长/cm肩难产组 23 3 866 ±405 8.02 ±2.31 53.25 ±2.82 34.80 ±1.6235.40 ±1.12 9.48 ±0.44 7.49 ±0.41自然分娩组 46 3 358 ±395 10.00 ±0.00 50.04 ±3.12 32.01 ±1.52 33.12 ±1.31 9.41 ±0.52 7.40 ±0.33 P <0.05 <0.05 <0.05 <0.05 <0.05 >0.05 >0.05
2.3 肩难产的高危因素
对23例肩难产孕产妇分析,发现巨大儿11例,占47.83%,孕妇合并糖尿病4例,占17.39%,肥胖3例,占13.04%,骨盆狭窄2例,占8.70%,过期妊娠2例,占8.70%,第二产程延长1例,占4.35%。
2.4 肩难产分娩的结局
23例肩难产孕产妇中,出现产后出血的有2例,占8.70%,产道损伤的有1例,占4.35%。23例新生儿中,出现新生儿窒息的有2例,占8.70%,锁骨骨折的有1例,占4.35%,胸锁乳突肌血肿的有1例,占4.35%。
3 讨论
肩难产是产科一种常见的并发症,如不采用正确的助产操作手法或不及时采取紧急的处理方法可引起新生儿锁骨骨折、肱骨骨折、臂丛神经损伤,以及新生儿窒息死亡,也可引起母亲会阴部撕裂、产后出血等并发症。
在本资料中,产妇的腹围、宫高、产程等指标对预测肩难产有意义。而产前B超测量的双顶径、股骨长等意义不大。这与多数资料报道认为产前胎儿B超体格测量作为危险因素仅供参考相吻合。本次研究发现肩难产组孕妇的产程明显高于自然分娩组,说明重视孕妇分娩时产程的监护是非常重要的。肩难产常在未预料的情况下发生,一旦发生,易使医务人员措手不及。研究发现,肩难产的高危因素包括巨大儿(体重≥4 000 g)、孕妇合并糖尿病、妊娠肥胖、骨盆狭窄、前次肩难产史、过期妊娠、第二产程延长等[7]。对照我院近年的肩难产病例,巨大儿、孕妇合并糖尿病、肥胖、骨盆狭窄、过期妊娠、第二产程延长都可能是导致肩难产发生的危险因素。
近年资料报道巨大儿的形成是孕妇体内营养过剩,导致体内的胰腺功能不正常,出现血糖偏高;这些糖通过胎盘进入胎儿体内,胎儿正常胰腺组织分泌的胰岛素将这些糖转化为多余的脂肪和蛋白质,而导致胎儿体重增长快,到足月分娩时即长成了巨大儿。因此,我们首先要加强孕期的宣教,不要整天待在家里坐着或躺着。同时适当补充营养,减少高热量、高脂肪、高糖分食品的摄入,有效控制孕妇孕期体重的增长,使胎儿体重控制在3 100-3 600 g间为最佳[8]。同时孕妇应密切关注胎儿的生长发育进程,当发现胎儿增长过快时,应及早去医院做一次糖耐量的检测和营养咨询,避免隐性糖尿病的发生,做到早期干预。
肩难产是一种发生率很低并难以预料的产科的紧急事件,及早识别,处理肩难产时不要慌乱,冷静、果断而有效地正确处理肩难产是至关重要的。若孕妇发生肩难产,其处理方法较多。肩难产的处理,应采取两个方面的松解胎肩:一是增大骨盆的空间,二是减小双肩径。前者主要是指会阴侧切术和Mcroberts法(即屈大腿法)。后者主要是指耻骨上方加压法和旋肩法[9]。产妇发生肩难产尽管有种种警告的征象,但仍可能在未预料的情况下发生。而且,妇产科全体医护人员要重视,认真对待每一位孕产妇,产科助产师除了要有较强的心理素质外,还应具备熟练扎实的基本功,以配合医师正确处理肩难产。特别是对那些没做过产前检查的外来孕妇及经产妇,要细致地询问病史,综合分析病情,全面检查、及时诊断、选择适宜的分娩方式,可减少肩难产的发生。
[1] 乐杰.妇产科学[M].6版.北京:人民卫生出版社,2003:586-592.
[2] Cohen BF,Penning S.Ansley D,et al.The incidence and severity of shoulder dystocia correlates with a sonographic measurement of asymmetry in patients with diabetes[J].Am J Perinatol,1999,16(4):197-201.
[3] 臧玉芹,卢莉萍,赵鹏.肩难产24例临床分析[J].中国医药导报,2009,6(17):113-114.
[4] 陶丽,曹云霞.肩难产21例回顾性分析[J].中国实用妇科与产科杂志,2002,18(10):590-592.
[5] 骆潇洁.肩难产46例诊治分析[J].河北医学,2005,11(3):271-273.
[6] 黄健桃.肩难产助产体会[J].临床研究,2006,9(3):27-34.
[7] 雷云芳.肩难产临床分析及处理[J].中国综合临床,2001,17(3):228-229.
[8] 刘恩令.肩难产的好发因素及处理对策[J].中国优生与遗传杂志,2002,10(5):77-79.
[9] 赵秋兰,刘淑芳.肩难产的预测、处理和预防[J].中国妇产科临床杂志,2005,6(2):149-150.
