外周型脊柱关节炎的MRI表现
2013-11-13吴俊华张德洲邓开鸿
吴俊华,张德洲,李 敏,谈 伟,邓开鸿
(1.四川省骨科医院,四川 成都 610041;2.四川大学华西医院放射科,四川 成都 610041)
血清阴性脊柱关节病(spondyloarthritis,SpA)是一组风湿性疾病的统称,包括强直性脊柱炎、银屑病关节炎、炎症性肠病和反应性关节炎等[1]。根据发病部位和临床表现的不同,SpA可分为外周型和中轴型,外周型脊柱关节炎(peripheral spondyloarthritis,PsA)可渐进性累及中轴骶髂关节,最终发展为强直性脊柱炎(ankylosing spondylitis,AS)。有学者[2-3]认为,PsA 是 AS的早期阶段,故提高对PsA MRI表现特点的认识,可为临床及时提供诊治信息,以阻断或延缓病情进展。
1 资料与方法
1.1 一般资料 回顾性分析2009年10月~2012年10月期间在四川省骨科医院确诊为PsA患者共19例(31个病变)的临床及影像资料,其中男12例,女7例;年龄15~68岁,平均33.6岁。病程2周~18个月不等。5例有外伤史,2例有感染史。临床表现为病变部位肿胀、疼痛、压痛及活动不适,均无明显腰背部疼痛。实验室检查:19例HLA-B27检查均为阳性,血沉、C反应蛋白均不同程度升高,类风湿因子均为阴性,血常规均正常。
1.2 仪器与方法 19例均采用0.35T的Siemens MR仪,依据不同的外周关节选择合适的线圈。患者取常规仰卧位,将扫描部位置于线圈中央并加以固定,分别行冠状位、矢状位及横轴位扫描。扫描序列包括:SE T1WI(TR/TE 411ms/16ms)、TSE T2WI(TR/TE 2570ms/79ms)以及快速反转恢复(turbo inversion recovery magnitude,TIRM)脂肪抑制序列(TR/TE 4570ms/24ms);层厚4.0mm,层距4.0mm,矩阵256×256。
1.3 图像分析 由2名有经验的影像医师共同阅片,分析并记录19例患者病变部位的 MRI表现。观察指标如下:关节积液、骨髓水肿、软组织肿胀、韧带或肌腱附着点炎、滑膜炎、骨及软骨侵蚀破坏。有分歧时通过协商达成一致意见。PsA的诊断依据2011年国际评估强直性脊柱炎工作组(ASAS)发布的 PsA 分类标准[4]。
2 结果
本组19例患者以单侧发病为主(17/19),31个病变部位包括肩、腕、髋、膝、踝及足部,其中膝关节最多见(12/31),踝关节次之(7/31)。病变部位MRI表现为关节积液、骨髓水肿、软组织肿胀、附着点炎、滑膜炎。关节积液31个病变部位中24个有关节积液(见图1,2),且均为大关节,足及腕部小关节均无明显积液,肩关节积液发生于肩周滑囊(见图3)。31个病变部位中23个有骨髓水肿,TIRM序列显示最优;TIRM序列除1个足及1个踝关节骨髓水肿明显、接近血管信号(见图4)外,其余21个骨髓水肿程度均较轻(21/23),呈淡薄的高信号影。31个病变部位中11个关节周围软组织肿胀,其中6个足、1个腕(见图5)、2个膝及2个踝关节,且以小关节为主(7/11),大关节发生软组织肿胀相对较少。31个病变部位中3个有附着点炎,包括1个踝关节及2个足;踝关节为内侧副韧带胫骨附着处肿胀,各序列上信号增高,TIRM序列显示最佳;2个足为跟腱及跖腱膜跟骨附着处肿胀,各序列上信号增高,TIRM序列显示最佳,邻近滑囊少量积液。31个病变部位中3个有滑膜炎,分别见于1个踝关节及2个膝关节,表现为滑膜增厚及血管翳形成(见图2),T1WI序列为等信号,T2WI及TIRM序列为低于关节积液信号的较高信号。
3 讨论
近年来,由于对于SpA认识的不断提高,ASAS制定了新的诊断标准,规范了PsA及AS的定义,但大多临床医师对前者还比较陌生,易误诊误治。本组19例中除了3例青少年男性患者因疑为PsA而行相关检查确诊外;其余16例发病时均误诊漏诊,4例因合并退变而漏诊,4例误诊为外伤,3例误诊为类风湿关节炎,2例误诊为痛风,3例误诊为AS。因此,对PsA的鉴别诊断尤为重要,而MRI具有优良的软组织分辨力,尤其对骨髓水肿及关节积液敏感,对于PsA的诊断及鉴别有重要作用[5]。
本组19例中,4例因有外伤史,经保守治疗1个疗程后骨髓水肿、关节积液及软组织肿胀均无明显好转,遂行炎性指标检查,发现血沉及C反应蛋白升高,再进一步行HLA-B27检查后确诊为PsA。PsA与外伤性关节炎MRI表现相似,多数患者根据病史即可鉴别;但对创伤诱发的PsA,极易误诊,单纯创伤性病变常规手术或保守治疗后骨髓水肿、关节积液及软组织肿胀会逐渐消退吸收,如经久治疗无效或效果差、疑诱发PsA者应行炎性指标及HLA-B27检查鉴别。
当PsA合并有退变时,常易漏诊。本组中因合并退变而漏诊4例,年龄均大于50岁,MRI图像上均有骨质增生、骨髓水肿、关节积液,3例关节面有软骨软化、囊变,2例有附着点炎表现;炎性指标及HLA-B27检查均为阳性,给予抗炎免疫治疗后病情明显好转。
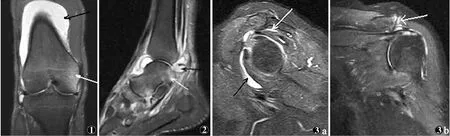

图1 右膝冠状位快速反转恢复(TIRM)图像,示关节囊积液(黑箭),股骨内髁骨髓水肿(白箭) 图2 左踝矢状位TIRM图像,示滑膜增厚、血管翳(黑箭),距骨骨髓水肿(白箭) 图3 同一肩关节患者 图3a 左肩矢状位TIRM图像,示喙突下滑囊积液(黑箭),肩峰下滑囊积液(白箭) 图3b 冠状位TIRM图像,示肩锁关节骨髓水肿(白箭) 图4 右踝矢状位TIRM图像,示跖腱膜附着点炎(黑箭),跟腱附着点炎(白箭) 图5 同一腕关节患者图5a 右腕矢状位TIRM图像,示软组织肿胀(黑箭),尺骨茎突骨髓水肿(白箭)图5b 冠状位TIRM图像,示软组织肿胀(黑箭),尺骨茎突骨髓水肿(白箭)
PsA与类风湿关节炎的鉴别点包括:PsA主要为少数关节、非对称性发病,且以下肢关节为主,并常伴有附着点炎;而类风湿关节炎则为多关节、对称性,且四肢大小关节均可发病。PsA无类风湿结节,类风湿因子为阴性;而类风湿关节炎类风湿因子的阳性率占60%~95%。PsA以HLA-B27阳性居多;而类风湿关节炎则与HLA-DR4相关。
本组中误诊为痛风性关节炎2例,MRI表现为关节囊积液、滑膜炎,增生的滑膜及血管翳被误认为痛风结节,仅依据MRI表现不易对PsA与痛风性关节炎进行鉴别,需综合临床特点、实验室检查结果仔细鉴别。
PsA与AS均属于SpA类病变,当AS病变累及外周关节时,与PsA的外周关节影像学表现极为相似,均以骨髓水肿、关节囊积液及软组织肿胀为主,且实验室检查结果相同,因而极易误诊。AS患者常有腰骶部及背部疼痛表现,骶髂关节影像学检查可表现为骨质破坏、骨髓水肿、脂肪沉积、关节间隙积液或融合等,伴或不伴有外周病变关节的疼痛不适[6];PsA大多仅表现为外周关节的肿痛不适,骶髂关节影像学检查正常[4],借此鉴别。二者治疗方法相似,但转归有所不同,PsA可能发展为AS,也可能持续为外周关节炎[7],目前国内外相关报道甚少,机制尚不清楚。
综上所述,PsA的MRI主要表现为关节积液、骨髓水肿、软组织肿胀,少数可表现为附着点炎、滑膜炎。PsA的MRI表现不具有特异性,确诊需结合临床表现及实验室指标综合考虑[8]。
[1]Akgul O,Ozgocmen S.Classification criteria for spondyloarthropathies[J].World J Orthop,2011,2:107-115.
[2]黄烽 .强直性脊柱炎[M].北京:人民卫生出版社,2011:1-7.
[3]Poddubnyy D,Rudwaleit M.Early spondyloarthritis[J].Rheum Dis Clin North Am,2012,38:387-403.
[4]Rudwaleit M,van der Heijde D,LandewéR,et al.The Assessment of SpondyloArthritis International Society classification criteria for peripheral spondyloarthritis and for spondyloarthritis in general[J].Ann Rheum Dis,2011,70:25-31.
[5]Pedersen SJ,Weber U,Ostergaard M.The diagnostic utility of MRI in spondyloarthritis[J].Best Pract Res Clin Rheumatol,2012,26:751-766.
[6]Rudwaleit M,van der Heijde D,LandewéR,et al.The development of Assessment of SpondyloArthritis International Society classification criteria for axial spondyloarthritis(part II):validation and final selection[J].Ann Rheum Dis,2009,68:777-783.
[7]Burgos-Vargas R.The assessment of the spondyloarthritis international society concept and criteria for the classification of axial spondyloarthritis and peripheral spondyloarthritis:A critical appraisal for the pediatric rheumatologist[J].Pediatr Rheumatol Online J,2012,10:14.
[8]van den Berg R,van der Heijde DM.How should we diagnose spondyloarthritis according to the ASAS classification criteria:a guide for practicing physicians[J].Pol Arch Med Wewn,2010,120:452-457.
