腹腔镜诊治新生儿环状胰腺九例临床分析
2013-10-19李炳陈卫兵王寿青刘树立李龙
李炳 陈卫兵 王寿青 刘树立 李龙
·论著·
腹腔镜诊治新生儿环状胰腺九例临床分析
李炳 陈卫兵 王寿青 刘树立 李龙
目的总结腹腔镜诊断和治疗新生儿环状胰腺的初步经验和评价其临床应用价值。方法回顾性分析2009年9月至2013年1月应用腹腔镜诊断和治疗的9例新生儿环状胰腺资料,其中男性5例,女性4例,年龄1~13 d。采取5~8 mm Hg(1 mm Hg=0.133 kPa)低压气腹。8例在腹腔镜明确诊断后于镜下完成十二指肠菱形吻合术,1例采用经稍扩大的脐孔切口进行手术。结果8例患儿在腹腔镜下完成十二指肠菱形吻合术,手术时间为80~140 min,平均105 min;1例经稍扩大的脐孔切口(约2.5 cm)手术,手术时间为64 min。9例患儿均于腹腔镜术后4~7 d(平均5 d)进流质饮食,8~14 d(平均10 d)出院。术后随访3~20个月(平均6.7个月),其中1例合并肛门闭锁患儿术后6个月病死于肺炎。其余患儿疗效满意,症状消失,营养状态及生长发育良好。结论新生儿环状胰腺常通过腹腔镜明确诊断并确定术式。腹腔镜诊治新生儿环状胰腺具有切口小、创伤轻、恢复快等特点,可以在新生儿期安全实施。
畸形; 环状胰腺; 婴儿,新生; 腹腔镜
环状胰腺是一种少见的先天性消化道畸形。由于环状胰腺导致胃排空延迟,所以最常见的症状是餐后呕吐。有症状的环状胰腺患儿需要进行外科治疗[1],一般是行十二指肠的旁路手术恢复十二指肠通畅。随着小儿腹腔镜的临床应用,人们也开始将腹腔镜应用于十二指肠旁路手术。本研究应用腹腔镜诊断和治疗9例新生儿环状胰腺患者,现报告如下。
资料与方法
一、一般临床资料
2009年9月至2013年1月淮安市妇女儿童医院收治9例环状胰腺患儿,其中男性5例,女性4例。入院年龄为1~13 d,平均6.8 d;体重2.5~3.4 kg,平均2.9 kg。所有患儿均经上消化道造影提示十二指肠扩张,其中伴十二指肠风向袋畸形1例,十二指肠隔膜闭锁1例,Down′s综合征2例,高位肛门闭锁1例。7例经产前筛查提示羊水过多或腹部双泡征。所有患儿均有餐后胆汁性呕吐(表1)。
二、手术方法
采用气管内插管静脉复合麻醉。患儿仰卧、轻度头高足低位,显示器放置于患儿头侧或两侧,术者位于患儿右侧。采用4 Trocar法,脐部放置5 mm Trocar,左上腹及右上、下腹部各放置3 mm Trocar,气腹压力控制在5~8 mm Hg(1 mm Hg=0.133 kPa)。自脐部放置5 mm腹腔镜,镜下见十二指肠明显扩张,充分分离十二指肠周围粘连后显示胰腺环绕十二指肠降部(图1),宽度约0.8~1.3 cm,近端十二指肠扩张,远端细小。
8例患儿均采取完全腹腔镜十二指肠菱形吻合术(图2)。腹腔镜下将胰腺上方十二指肠横向切开,下方纵向切开,切口长约1.5 cm。设计好吻合口后,采用单层连续缝合。从Trocar内导入5-0聚二氧杂环己酮缝线(PDS,强生公司生产的可吸收缝线)约10 cm,从吻合口的左侧进针,连续缝合吻合口后壁至右侧端并打结完成后壁吻合;再同样从吻合口的左侧进针,连续缝合前壁至右侧端完成菱形吻合(图3)。注意切勿损伤壶腹部的胆总管开口。

表1 9例环状胰腺患儿的临床资料
吻合结束后自鼻胃管注入含美兰的盐水50 ml,并稍挤压胃部观察十二指肠吻合口有无美兰渗漏。1例拟诊高位肛门闭锁患儿入院第2天在全麻下行横结肠双腔造瘘,手术顺利。术后第4天患儿仍有胆汁性呕吐,腹部立位片及上消化道造影见上腹部双泡征,提示十二指肠降部梗阻,考虑先天性环状胰腺的可能性大,术后第5天在全麻下行腹腔镜探查并诊断为环状胰腺,术者位于患儿左侧完成腹腔镜十二指肠菱形吻合术。1例男性患儿合并肠旋转不良,同时行Ladd手术。
1例女性新生儿,腹腔镜下诊断为环状胰腺,但见胰腺环绕处十二指肠仍然扩张,粗细交界位于环状胰腺的下缘。为进一步明确诊断,移去腹腔镜,将脐部切口上下延长至约2.5 cm,将十二指肠降部及胰腺提至脐孔切口处并经脐孔切口提出体外进行手术(图4)。胰腺上方十二指肠横向切开,下方狭窄处纵向切开,切口长约1.5 cm,见十二指肠隔膜,隔膜起源处紧靠胰腺上缘,呈风向袋状突出至胰腺下方约0.5 cm处,隔膜中间有约1 mm的小孔。将十二指肠隔膜切除,再以5-0 PDS线单层连续缝合完成十二指肠菱形吻合术。
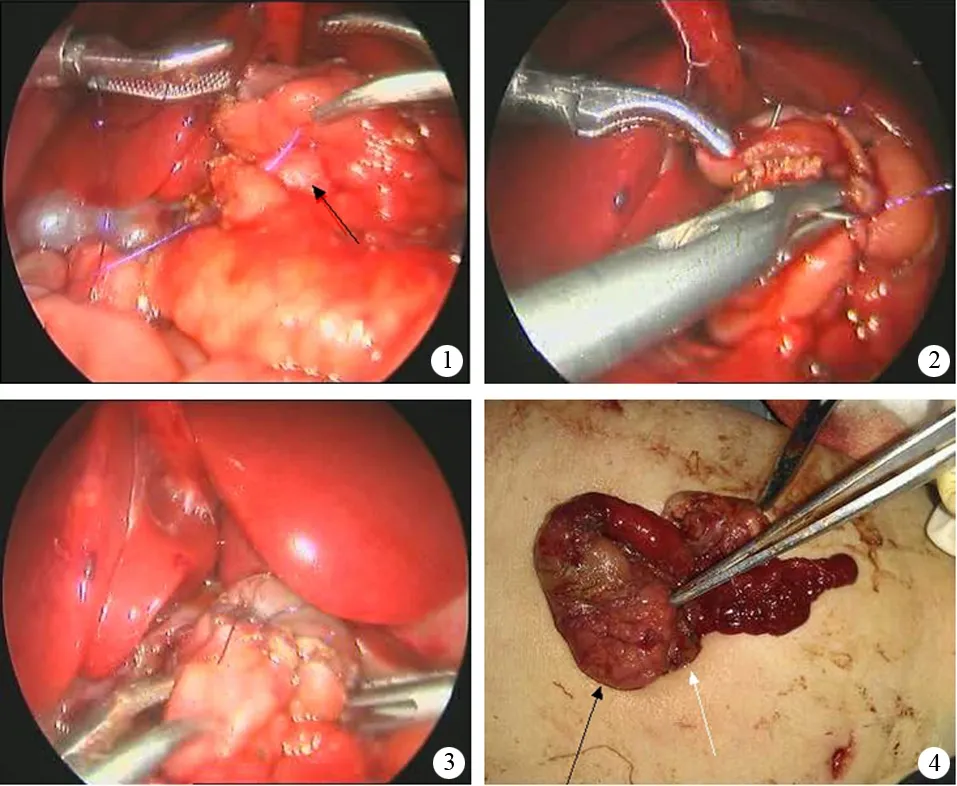
图1胰腺环绕的十二指肠降部图2十二指肠菱形吻合术图3十二指肠菱形吻合后图4经脐孔提出体外的十二指肠及胰腺
术后密切观察患儿生命体征变化,恒温箱保温可防止新生儿硬肿症的发生。给予抗生素预防感染、营养支持等对症治疗。术后持续胃肠减压3~5 d,待鼻胃管引流液明显减少且颜色变清亮后可拔除鼻胃管,试喂少量糖水,如无呕吐可改为母乳喂养,术后7~10 d逐渐过渡至正常喂养。
结 果
8例患儿在腹腔镜下完成十二指肠菱形吻合术,手术时间为80~140 min,平均105 min。1例经腹腔镜明确诊断后经稍扩大的脐孔切口完成十二指肠菱形吻合术,手术时间为64 min。本组无手术死亡,术后4~7 d(平均5 d)进流质饮食,无腹胀呕吐,8~14 d(平均10 d)出院。术后已随访3~20个月(平均6.7个月),其中1例合并肛门闭锁患儿术后6个月病死于肺炎。1例患儿术后1个月反复腹泻,诊断为乳糖不耐受,经处理后治愈。其余患儿症状消失,营养状态及生长发育良好,无肠粘连、肠梗阻发生。
讨 论
环状胰腺是一种少见的先天性畸形,发病率约为1∶20000[2]。它的分布呈双峰状,多发生于新生儿和40~50岁的成年人。胰腺环绕十二指肠降部可引起部分或完全性的十二指肠梗阻。临床症状常表现为上消化道梗阻,有的患儿伴有梗阻性黄疸和急、慢性胰腺炎及消化不良等。
腹部X线检查提示双泡征,上消化道造影可提示胃十二指肠扩张和胃排空延迟。钡剂灌肠检查可以确定回盲部的位置,并提示是否伴有肠旋转不良等相关的消化道畸形。CT检查可以显示胰腺组织部分或全部环绕十二指肠降部。术前诊断比较困难,ERCP和MRCP的应用为术前诊断环状胰腺提供了可能。随着产前筛查技术的发展,产前通过筛查诊断先天性环状胰腺已经有报道[3]。
Torfs和Christianson[4]的研究显示,环状胰腺患儿合并Down′s综合征的可能性是普通患儿的430倍,仅次于心脏畸形患儿的发病率。本组2例患儿伴有Down′s综合征(28.5%)。
环状胰腺的最佳手术方式为十二指肠旁路手术重获十二指肠的通畅性,首选十二指肠菱形吻合术,其能保持消化道的连续性,符合生理状态,避免胰液的反流,避免产生无功能盲袢,减少吻合口溃疡的发生等。
在大部分有关环状胰腺的文献中,十二指肠旁路手术都是通过剖腹手术完成的,但开放手术创伤大,术后胃肠道功能恢复较慢,术后疼痛明显,且术后并发症相对较多。腹腔镜的应用为胰腺疾病的治疗带来了新的术式[5-6]。Zilberstein等[7]应用腹腔镜为1例成人环状胰腺患者行十二指肠空肠吻合术取得了满意的疗效。Bax等[8]描述了腹腔镜十二指肠菱形吻合术治疗小儿十二指肠闭锁,也是腹腔镜小儿十二指肠吻合术的首次报道。Glüer等[9]首次描述应用微型腹腔镜治疗新生儿十二指肠闭锁合并环状胰腺及肠旋转不良一例,他们在腹腔镜下利用5-0可吸收线单层吻合完成十二指肠菱形吻合术同时行Ladd手术。
Tajiri等[10]在2008年已经报道经脐无伤痕手术治疗新生儿外科疾病。本组1例女性新生儿,腹腔镜下诊断为环状胰腺,但见胰腺环绕处十二指肠仍然扩张,粗细交界位于环状胰腺的下缘。为进一步明确诊断,移去腹腔镜,延长脐部切口,将十二指肠降部及胰腺提至脐孔切口处进行手术。该方法减少CO2气腹时间,避免传统开放手术探查时切口过大和巨大损伤,也达到了较好的美容效果。其余患儿则完全采用腹腔镜下手术,利用5-0可吸收线单层吻合完成十二指肠菱形吻合术。
胰腺下方小肠的积气较少可为手术提供较大的操作空间,也是手术较为容易的原因。通过经腹壁缝线悬吊右肝叶技术既可以充分显露十二指肠,又可以在低压状态下完成手术。也可以经缝入3-0带线针再将扩张的十二指肠前壁缝合一针进行十二指肠的悬吊,更可充分暴露扩张和萎瘪的十二指肠,明确梗阻的病因,扩大手术空间[11]。术中经皮缝线进行肝脏的悬吊,亦可进一步扩大手术的空间。
为便于十二指肠菱形吻合以及减轻吻合口张力,需要将十二指肠梗阻近侧段和远侧段充分游离。解剖分离压迫十二指肠环状胰腺组织时可仅在胰腺上、下缘分离以能够完成十二指肠吻合即可,不必过多解剖和离断胰腺,以免损伤胰管形成胰瘘。腹腔镜下单层吻合技术缝合严密,较间断缝合又可以节省较多的时间,值得推广[12]。
进行吻合时术者站在患儿的右侧,从吻合口的左侧进针,连续缝合吻合口后壁至右侧端,再同样从吻合口的左侧进针,连续缝合前壁至右侧端完成菱形吻合可以确保十二指肠的吻合更加严密,防止吻合口瘘和吻合口狭窄。十二指肠切开时切缘不可距离胰腺边缘过近,确保胰腺前缘的十二指肠吻合为无张力吻合,避免术后压迫胰腺引起并发症。术中选用3 mm的微型腹腔镜器械则可以进一步减少创伤。
吻合结束后通过鼻胃管向胃内注入空气或者含有美兰的盐水可以检查吻合口是否严密,避免吻合口瘘的可能。
腹腔镜下十二指肠菱形吻合术治疗小儿环状胰腺具有极佳的美容效果,术式容易操作,并发症少,患儿疼痛轻,术后恢复快,受到患儿家长的欢迎。随着腹腔镜器械的更加精细,将会使越来越多的小儿外科医师能够顺利地完成该术式,使十二指肠的腹腔镜手术能够创伤更小,更加安全有效。
[1] Komuro H, Gotoh C, Urita Y, et al. A pediatric case of an unusual type of annular pancreas presenting with duodenopancreatic reflux. Pediatr Surg Int, 2012, 28:715-717.
[2] Yigiter M, Yildiz A, Firincil B, et al. Annular pancreas in children: a decade of experience. Eur J Med, 2010, 42: 116-119.
[3] Dankovcik R, Muranska S, Kucera E, et al. Prenatal three-dimensional sonographic findings associated with annular pancreas. Fetal Diagn Ther, 2010, 27:57-60.
[4] Torfs CP, Christianson RE. Anomalies in down syndrome individuals in large population-based registry. Am J Med Genet, 1998, 77: 431-438.
[5] 褚朝顺,骆霞岗,张建平,等. 腹腔镜辅助下胰十二指肠切除术五例分析. 中华胰腺病杂志,2011,4:240-242.
[6] 郭文城,黄克俭. 腹腔镜在胰腺肿瘤切除中的应用现状与展望. 中华胰腺病杂志,2010,6: 453-455.
[7] Zilberstein B, Sorbello MP, Orso IR, et al. Laparoscopic duodenal-jejunal bypass for the treatment of duodenal obstruction caused by annular pancreas: description of a surgical technique. Surg Laparosc Endosc Percutan Tech, 2011, 21:e60-e64.
[8] Bax NM, Ure BM, van der Zee DC, et al. laparoscopic duodenoduodenostomy for duodenal atresia. Surg Endosc, 2001, 15:217.
[9] Glüer S, Petersen C, Ure BM. Simultaneous correction of duodenal atresia due to annular pancreas and malrotation by laparoscopy. Eur J Pediatr Surg, 2002, 12: 423-425.
[10] Tajiri T, Ieiri S, Kinoshita Y, et al. Transumbilical approach for neonatal surgical diseases: woundless operation. Pediatr Surg Int, 2008, 24:1123-1126.
[11] 李索林,徐伟立,韩新峰.腹腔镜技术在新生儿和小婴儿外科手术中的应用.中国微创外科杂志,2004,4:370-372.
[12] Li B, Chen WB, Wang SQ, et al. Laparoscopy-assisted surgery for neonatal intestinal atresia and stenosis: a report of 35 cases. Pediatr Surg Int, 2012,28:1225-1228.
Laparoscopediagnosisandtreatmentforannularpancreasinneonates:reportof9cases
LIBing,CHENWei-bing,WANGShou-qing,LIUShu-li,LILong.
DepartmentofPediatricSurgery,HuaianWomenandChildren′sHospital,Huaian223002,China
Correspondingauthor:LILong,Email:Lilong23@126.com
ObjectiveTo summarize our preliminary experience and evaluate the clinical value of laparoscope diagnosis and treatment for annular pancreas in neonates.MethodsA retrospective review of laparoscope diagnosis and treatment for annular pancreas in 9 children from September 2009 to January 2013 was performed. Among them, 5 were male, 4 were female. The age was ranging from 1 to 13 d. A lower-pressure pneumoperitoneum of 5~8 mm Hg (1 mm Hg=0.133 kPa) was used. Eight cases of diamond duodenal anastomosis were performed under laparoscope after the diagnosis was established, and 1 case underwent procedure through slightly enlarged umbilical port site.ResultsEight cases of diamond duodenal anastomosis were performed under laparoscope, and the operation time was 80~140 min (mean 105 min), in 1 case it was performed through umbilical port incision, the operation time was 64 min, and the length of incision was about 2.5 cm. Feedings were started at postoperative day 4 to 7 (mean 5 d), and patients were discharged at postoperative day 8 to 14 (mean 10 d). The cases were followed-up for 3 ~ 20 months (mean 6.7 months), and 1 case complicated with anal atresia died of pneumonia 6 months later. Other cases were uneventfully recovered and symptoms were alleviated with normal gastroenterological function, no preoperative symptoms recurred, and the nutrition and growth status was excellent.ConclusionsAnnular pancreas can be diagnosed through laparoscopy. Laparoscope diagnosis and treatment for annular pancreas has the advantages of small incision, micro-invasion and faster recovery, can be safely performed in neonatal period.
Abnormalities; Annular pancreas; Infant, newborn; Laparoscopes
2013-03-26)
(本文编辑:屠振兴)
10.3760/cma.j.issn.1674-1935.2013.04.004
国家十一五科技支撑计划课题(2006BA105A06)
223001 淮安,江苏省淮安市妇女儿童医院小儿外科(李炳、陈卫兵、王寿青);首都儿科研究所(刘树立、李龙)
李龙,Email:Lilong23@126.com
