全麻加硬膜外阻滞在腹腔镜胆囊切除术中的应用
2013-10-17白清林阎文正王锦波卢文献
白清林,阎文正,王锦波,卢文献
腹腔镜胆囊切除术(LC)以其具有创伤小、出血少、手术时间短、术后疼痛轻、恢复快等优点在临床上已广泛应用,但术中CO2气腹、特殊体位及疼痛等刺激引起的强烈应激反应,会对机体产生不良影响[1]。术中合理控制血压减少手术野出血,保持血流动力学的稳定,术毕苏醒快速、安全,显得尤为重要。本文将采用全麻(全身麻醉)加硬膜外阻滞应用于LC进行总结。
1 资料与方法
1.1 一般资料 选择择期行LC的患者40例,ASAI~Ⅱ级,性别不限,年龄24~60岁,体重55~80 kg,无明显心、肺、肝、肾功能异常及免疫、内分泌疾病史,未接受过影响免疫及内分泌功能的治疗。随机分为2组:Ⅰ组采用全麻联合硬膜外阻滞,Ⅱ组为对照组,采用瑞芬太尼和丙泊酚全凭静脉麻醉,每组20例。
1.2 麻醉方法 麻醉前30 min肌肉注射阿托品0.5 mg、苯巴比妥钠0.1 g。患者入室后监测 ECG、HR、NIBP、SpO2、PETCO2,开放上肢静脉,面罩吸氧。Ⅰ组患者先行T8~9硬膜外穿刺置管,注入试验量2%利多卡因5 ml,待出现感觉阻滞平面后追加0.5%丁哌卡因5~10 ml,麻醉平面控制在T4~T12。Ⅰ、Ⅱ组患者均采用咪达唑仑0.05 mg/kg,芬太尼2 μg/kg,丙泊酚1.5~2.5 mg/kg及阿曲库铵0.5 mg/kg静脉注射诱导后气管插管控制呼吸。静脉泵注丙泊酚4~6 mg/kg·h、瑞芬太尼5~10μg/kg·h和阿曲库铵维0.5~1 mg/kg·h。机械通气潮气量8 ml/kg,呼吸频率12次/min,呼∶吸=1∶2,维持 PETCO235~45 mmHg(1 mmHg=0.133 kPa)。补液按常规原则进行,未输血。手术结束前5min停注丙泊酚、阿曲库铵,术毕停瑞芬太尼。待患者清醒、自主呼吸和潮气量恢复满意后拔除气管导管。
1.3 监测指标 观察患者入室后(T1)、麻醉后(T2)、气腹时(T3)、气腹后10 min(T4)、术后15 min(T5)各时点血压、心率、全麻药用量及术毕停药后患者自主呼吸恢复时间、拔管时间、指令性反应时间、定向力恢复时间。
1.4 统计学方法 应用SPSS13.0统计软件分析数据,计量资料以均数±标准差±s)表示,显著性分析采用t检验。P<0.05为有统计学差异。
2 结果
2.1 一般情况 两组年龄、性别、体重、手术时间、失血量均无显著性差异(P>0.05)。
2.2 两组患者心率(HR)和平均动脉压(MAP) 在T3、T5时Ⅱ组患者HR、MAP显著高于Ⅰ组(P<0.05或P<0.01)。见表1。
表1 两组LC患者各时点HR和MAP±s)
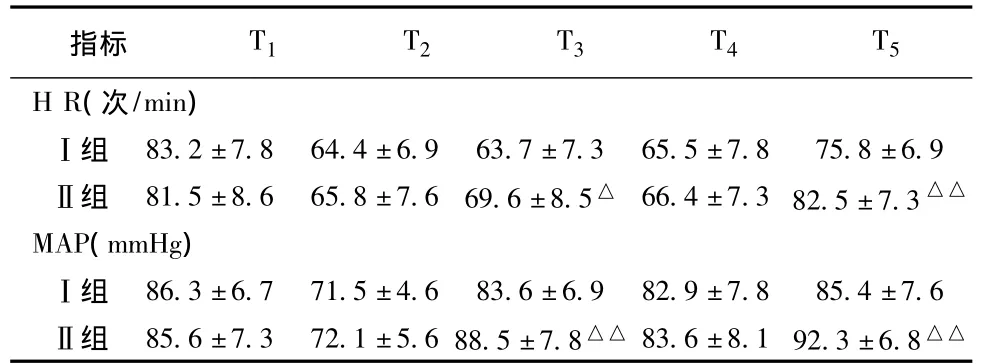
表1 两组LC患者各时点HR和MAP±s)
注:与Ⅰ组比较,Δp<0.05,ΔΔp<0.01
指标 T1 T2 T3 T4 T5 H R(次/min)△△Ⅰ组 83.2±7.8 64.4±6.9 63.7±7.3 65.5±7.8 75.8±6.9Ⅱ组 81.5±8.6 65.8±7.6 69.6±8.5△ 66.4±7.3 82.5±7.3△△MAP(mmHg)Ⅰ组 86.3±6.7 71.5±4.6 83.6±6.9 82.9±7.8 85.4±7.6Ⅱ组 85.6±7.3 72.1±5.6 88.5±7.8△△ 83.6±8.1 92.3±6.8
2.3 两组患者全麻药用量 Ⅰ组患者瑞芬太尼、丙泊酚、阿曲库铵等用量均显著少于Ⅱ组(P<0.05或P<0.01)。见表2。
表2 两组LC患者术中麻醉药用量±s)

表2 两组LC患者术中麻醉药用量±s)
注:与Ⅰ组比较,Δp<0.05 ,ΔΔp<0.01;
组别 n 瑞芬太尼(μg) 丙泊酚(mg) 阿曲库铵(mg)Ⅰ组20 140±45 105±39 40±18Ⅱ组 20 175±51ΔΔ 126±43Δ 48±21Δ
2.4 患者苏醒时间 Ⅰ组患者与Ⅱ组相比,苏醒时间明显减少(P<0.05)。Ⅰ组自主呼吸恢复快,拔管时间短,且患者定向力恢复迅速,见表3。
表3 两组LC患者苏醒时间±s)
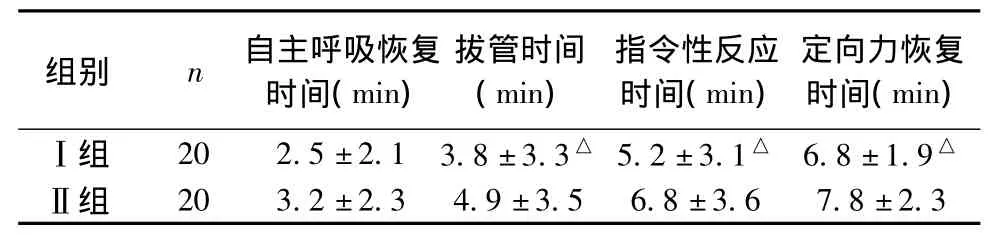
表3 两组LC患者苏醒时间±s)
注:与Ⅱ组比较,Δp<0.05
组别 n 自主呼吸恢复时间(min)拔管时间(min)指令性反应时间(min)定向力恢复时间(min)Ⅰ组 20 2.5±2.1 3.8±3.3△ 5.2±3.1△ 6.8±1.9△20 3.2±2.3 4.9±3.5 6.8±3.6 7.8±2.3Ⅱ组
3 讨论
腹腔镜手术患者的麻醉管理与传统的开腹手术所不同的地方就是腹腔镜手术CO2气腹所造成的患者生理功能的变化,最明显的就是高碳酸血症,气腹导致腹压升高引起的腹胀以及由CO2气体刺激膈肌所造成的不适[2]。腹腔镜手术患者心血管反应和应激反应较大,要求术中在保证患者无痛、无知晓的同时,最大限度地保持血流动力学稳定并减少应激反应,以快速清醒,早期拔管[3]。近年来临床上应用硬膜外复合全身麻醉方法与日俱增,其优点为术中减少全麻药用量,利于患者较早苏醒、呼吸恢复和拔管,术后保留硬膜外导管行镇痛治疗,能有效地减少术后并发症的发生率[4]。本文结果显示,气腹时单纯全麻组的心率和血压显著升高,而全麻复合硬膜外阻滞组比较平稳,提示单纯全麻只能抑制大脑皮层边缘系统或下丘脑对大脑皮层的投射系统,而不能有效地阻断手术区域伤害性刺激向神经中枢的传导[5]。而硬膜外阻滞阻断了伤害性刺激的传入,应激不易产生。随着麻醉的调控,在气腹10 min的时候,两组心率和血压差异不明显。为抑制手术所引起的应激反应,单纯全麻组要用更多的麻醉药加深麻醉才能维持患者血流动力学稳定,本文单纯全麻组所用的全麻药显著多于全麻复合硬膜外阻滞组,而术毕患者苏醒、拔管时间也显著长于全麻复合硬膜外阻滞组。瑞芬太尼和丙泊酚都是分布迅速、半衰期短的全麻药物,被广泛用于快通道麻醉[5]。瑞芬太尼是一种新型超短效的μ型阿片受体激动剂,静脉给药起效快,其化学结构中含有独特的酯键,容易被血和组织中的非特异性酯酶代谢,因而清除迅速。由于瑞芬太尼停药后血药浓度迅速下降,苏醒期血流动力学会不稳定[6]。本文结果与之一致,单纯全麻组术毕拔管后的心率、血压显著高于全麻复合硬膜外阻滞组。有研究报道,术毕将瑞芬太尼靶浓度降至1.5μg/L继续输注,能一定程度控制苏醒期和拔管时的心率、血压升高,呛咳发生率明显降低,并未发生呼吸抑制等不良反应[7]。总之,瑞芬太尼-丙泊酚全凭静脉麻醉和硬膜外阻滞复合全麻都适合LC的麻醉,而硬膜外阻滞复合全麻能使术中所需全麻药明显减少,苏醒迅速,拔管早,血流动力学平稳,降低呼吸系统并发症,是LC手术时较好的麻醉方法[8]。
[1]Ahonen J,Jokela R,Uutela K,et al.Surgical stress index reflects surgical stress in gynaecological laparoscopic day - case surgey[J].Br J Anaesrh,2007,98(4):456 -461.
[2]谭家驹,孙增勤,甄作均.微创外科手术与麻醉[M].北京:科学技术文献出版社,2003.414-415.
[3]徐启明,李文硕.临床麻醉学[M].北京:人民卫生出版社,2000.366 -369.
[4]徐利亚,俞卫锋.全麻复合硬膜外阻滞与单纯全麻的比较[J].国际麻醉学复苏杂志,2007,28(5):468-471.
[5]施丽娟,何光范,等.硬膜外阻滞结合喉罩通气在腹腔镜胆囊切除术中的应用[J].现代医院,2011,11(1):25-27.
[6]伊晓倩,张文胜.瑞芬太尼靶控输注的优越性及临床应用[J].国际麻醉学与复苏杂志,2011,32(4):467-469.
[7]Nho JS,Lee SY,Kang JM,et al.Effectsof maintainingaremifentanil infusion on the recovery profiles during emergence from anaesthesia and tracheal extubation[J].Br JAnaesth,2009,103(6):817 -821.
[8]白清林,阎文正,王锦波.全麻复合硬膜外麻醉对腹腔镜胆囊切除术患者内分泌及循环功能的影响[J].实用医药杂志,2005,22(7):602-603.
