七氟醚预处理对化疗后肺癌单肺通气的肺保护作用
2013-09-18王东昕杨静远刘卓
王东昕 杨静远 刘卓
单肺通气(OLV)为开胸手术提供了良好的术野, 但这种非生理性通气会造成通气血流比例失调、炎性因子释放、缺血再灌注损伤等相关肺损伤。肺癌患者应用化疗药物后,更会造成肺通气和换气功能下降,氧合能力降低,单肺通气时肺内分流增加,导致术中术后易发生低氧血症[1]。因此, 在单肺通气实施过程中,化疗后患者比非化疗患者更易遭受肺损伤。麻醉药预处理是模拟缺血预处理提出的新概念, 吸入麻醉药预处理是在损伤前吸入麻醉药物。七氟醚是新型的吸入麻醉药, 其苏醒快速易于掌控, 已广泛应用, 近年来发现其对多数重要器官的缺血再灌注损伤具有保护作用[2], 目前动物实验和为数不多的临床研究表明七氟醚预处理对肺脏有保护作用[3-5]。因此本研究通过测定细胞因子的变化及比较术中使两组患者不同时间点氧合指数的变化, 探讨七氟醚预处理对化疗后肺癌单肺通气的肺保护作用。
1 资料与方法
1.1 一般资料 择期非小细胞肺癌行肺叶切除术患者40例,年龄47~68岁, 体重58~82 kg, ASA分级Ⅰ~Ⅲ级, 术前无免疫疾病及严重心肺疾病, 并均接受新辅助化疗2个周期, 化疗方案为吉西他滨联合顺铂。化疗期间所有患者均给予雷莫司琼预防恶心呕吐, 并于术前检查肺功能。按照数字随机方法,随机分为七氟醚预处理组(Ⅰ组)和对照组(Ⅱ组), 每组20例。
1.2 麻醉方法 两组患者入室后开放静脉通路, 常规监测心电图、脉搏血氧饱和度(SpO2)和脑电双频谱指数(BIS)、非开胸侧行挠动脉穿刺置管连续监测动脉压(ABP)。麻醉诱导: 静脉注射咪达唑仑0.04 mg/kg, 芬太尼4 μg/kg, 顺阿曲库铵0.2 mg/kg, 靶控输注异丙酚3.5 μg/ml。行双腔支气管插管,并经纤支镜定位后行机械通气。潮气量为6~8 ml/kg, 呼吸频率10~14次/min, 吸呼比1∶2, 维持呼吸末二氧化碳分压35~45 mmHg。Ⅰ组插管完成后吸入七氟醚行预处理, 吸入1.0的最低肺泡有效浓度(MAC), 30 min后停用七氟醚。快速充氧气冲洗呼吸机回路, 同时过度换气, 使OLV前七氟醚吸入浓度为0。Ⅱ组静脉泵入异丙酚和芬太尼维持麻醉至OLV开始。两组术中均靶控异丙酚、芬太尼维持麻醉并按需静脉推注顺阿曲库胺维持肌松。维持BIS值在40~50之间, 必要时应用血管活性药物以维持循环稳定。
1.3 检测指标 两组患者分别于麻醉诱导后(T1)、单肺通气后30 min(T2)、单肺通气后60 min(T3)、术毕(T4)四个时点采集静脉血检测白细胞介素-1β(IL-1β)、白细胞介素-10(IL-10)浓度。采集动脉血行血气分析, 计算氧合指数(OI)计算方法:OI=PaO2/FiO2。
1.4 统计学方法 采用SPSS18.0统计分析软件进行统计学处理, 数据以均数±标准差(±s)表示, 采用重复测量方差分析,以P<0.05表示差异有统计学意义。
2 结果
2.1 两组患者性别、年龄、体重、手术时间、单肺通气时间、术中输液量和出血量比较差异无统计学意义(P>0.05)
2.2 两组患者T1时间点各项指标比较差异无统计学意义。与Ⅱ组比较, Ⅰ组T2~T4时点IL-1β显著性降低(P<0.05),IL-10显著性升高(P<0.05);OI 比较差异无统计学意义(P<0.05)。见表1。
表1 两组IL-1β、IL-10和OI的变化( ±s, pg/ml)
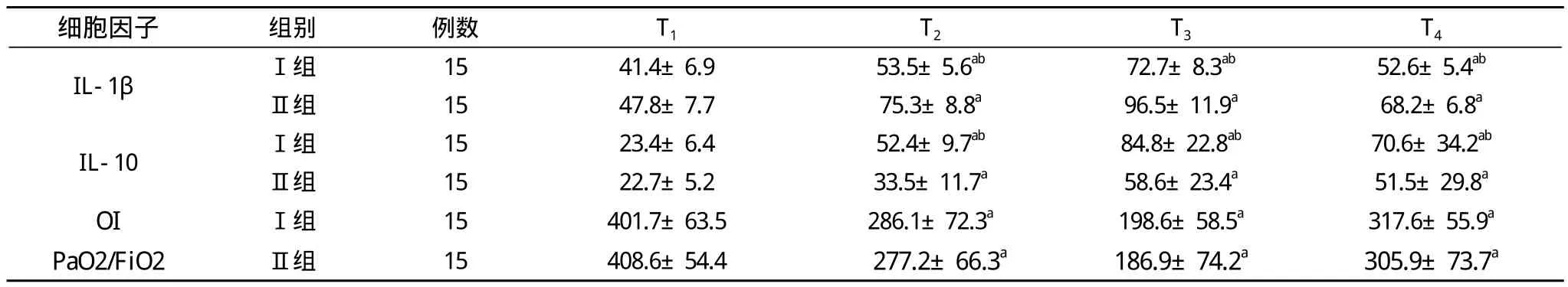
表1 两组IL-1β、IL-10和OI的变化( ±s, pg/ml)
注:a,与T1比较, P<0.05;b,与Ⅱ组比较, P<0.05
细胞因子 组别 例数 T1 T2 T3 T4 IL-1β Ⅰ组 15 41.4±6.9 53.5±5.6ab 72.7±8.3ab 52.6±5.4abⅡ组 15 47.8±7.7 75.3±8.8a 96.5±11.9a 68.2±6.8a IL-10 Ⅰ组 15 23.4±6.4 52.4±9.7ab 84.8±22.8ab 70.6±34.2abⅡ组 15 22.7±5.2 33.5±11.7a 58.6±23.4a 51.5±29.8a OI Ⅰ组 15 401.7±63.5 286.1±72.3a 198.6±58.5a 317.6±55.9a PaO2/FiO2 Ⅱ组 15 408.6±54.4 277.2±66.3a 186.9±74.2a 305.9±73.7a
3 讨论
IL-1β和 IL-10 是机体炎症反应的早期应答因子, 前者是机体重要的炎症介质, 机体炎症反应启动因子促进多种炎症刺激因子及氧自由基分泌及释放;后者是体内最重要的抗炎症细胞因子[6], 对炎症反应的调节起着非常重要的作用[7]。本实验中, 两组患者术前一般资料差异无统计学意义,麻醉维持呼气末二氧化碳分压在正常范围, 通过BIS监测麻醉深度在相同水平, Ⅱ组在Ⅰ组预先吸入七氟醚期间所用的芬太尼量增多, 但两组比较差异并无统计学意义。因此两组排除了缺氧、二氧化碳蓄积, 药物及麻醉深度等应激状态对细胞因子的影响。本实验结果显示:两组患者IL-1β随着OLV时间的延长而升高, 说明OLV可使IL-1增高而致肺损伤。张秀来等[8]报道, 七氟醚预处理对IL-8等炎性因子有抑制作用。临床研究也证实七氟烷预处理能减低心脏瓣膜置换术患者IL-1等细胞因子水平而抑制CPB后炎性反应[9],对肺功能有一定的改善作用。本实验结果显示, 与对照组比较, 七氟醚预处理组单肺通气后IL-1β浓度明显减低, IL-10浓度明显升高, 表明七氟醚预处理可以抑制促炎性细胞因子IL-1β的释放, 促进抗炎性细胞因子IL-10的释放。对单肺通气后肺损伤有一定的保护作用。
此外, 开胸手术中, 单肺通气容易导致通气血流比例失调, 低氧血症的发生。因此保证有效地氧合尤为重要, 本实验中, 两组患者经纤支镜定位导管位置准确, 排除因导管位置不当引起的误差, 两组患者术中均未输血, 且出血量比较差异无统计学意义, 排除了输血、出血对氧合功能的影响。在单肺通气过程中, 缺氧性肺血管收缩(HPV)是维持氧合功能的重要机制, 缺氧肺泡内因为氧浓度降低所导致局部缺氧区域的肺血管收缩,肺血管阻力增加,从而减少通气血流比例失调, 维持机体正常氧合功能。研究表明吸入麻醉药对HPV的抑制呈剂量依赖性[10]。本研究通过血气分析结果计算氧合指数, 结果显示, 两组患者氧合指数差异无统计学意义, 说明预先吸入七氟醚对单肺通气中氧合功能没有影响,其原因可能本实验选择七氟醚预处理浓度较低1.0MAC, 且吸入时间较短。而近年来的研究表明, 在吸入七氟醚达到最小1MAC值的情况下, 对HPV 基本无影响[11]。
综上所述, 七氟醚预处理过程中通过抑制促炎性细胞因子的表达或释放, 促进抗炎性细胞因子的释放, 且不影响氧合功能。最终对单肺通气过程中肺损伤产生保护作用。
[1] Cao TM, Negrin RS, Stockerl-Goldstein KE, et al. Pulmonary toxicity syndrome in breast cancer patients undergoing BCNU-containing high-dose chemotherapy and antologous hematopoieticcell transplantation. Biol Blood Marrow Transplant,2000(6):387-394.
[2] 肖艳英,常业恬,冉珂, 等. ATP敏感性钾通道在七氟醚预处理延迟相减轻大鼠心肌缺血-再灌注损伤中的作用. 临床麻醉学杂志, 2011,27( 3):275-277.
[3] ZHAO Shuangping, WU Jiao, GUO Qulian, et al. Effect of different concentrations of sevoflurane pretreatment on acute lung injury induced by endotoxin in rats. JCentSouth Univ (Med Sci),2010,35(9):921-927.
[4] Ng A, Swanevelder J.Hypoxaemia associated with one-lung anaesthesia:new discoveries in ventilation and perfusion.Br J Anaesth, 2011,106(6):761-763.
[5] 柴军,龙波,陈卫民,等. 七氟醚对缺血再灌注后肺组织通透性的影响. 中国现代医学杂志, 2010,20(17):2622-2625.
[6] KE JJ, WU Y, RAO Y, et al. Effect of total intravenous anesthesia on inflammatory cytokines . The Journal of Clinical Anesthesiology,2007, 23(9):723-724.
[7] KUDLOV M, KOL CKOV M, KUNES P, et al. Cardiac surgery operations and their influence on serum level of antiinflammatory cytokine interleukin-10. Cas Lek Cesk, 2007, 146(1):48-55,discussion 55-56.
[8] 张秀来,王屹,周海燕,等. 七氟醚预处理对体外循环患者炎性反应的影响. 中华麻醉学杂志, 2007,27(5):427-430.
[9] 张秀来,王 屹,周海燕,等.七氟烷预处理对心肺转流术患者炎症反应的影响.中华麻醉学杂志, 2007,27(5):427-430.
[10] Schilling T, Kozian A, Kretzschmar M, et al. Effects of propofol and desflurane anaesthesia on the alveolar inflammatory response to one-lung ventilation. Br J Anaesth,2007,99(3): 368-375.
[11] Schwarzkopf K, Schreiber T, Preussler N P, et al. Lung perfusion,shunt fraction, and oxygenation during one-lung ventilation in pigs:theeffects of desflurane, isoflurane, and propofol.J Cardiothorac Vasc Anesth, 2003,17(1):73-75.
