肠系膜上静脉14v组淋巴结清扫在胃癌淋巴结转移中的临床意义
2013-08-14张伟国安伟德
张伟国,安伟德,陈 更,胡 祥
(大连医科大学附属第一医院普外科,辽宁大连 116600)
D2根治术目前已经成为胃癌根治的标准术式,我国规范的胃癌根治术也正是参照这种标准制定[1]。日本第13版《胃癌处理规约》中,对于胃窦部肿瘤,肠系膜上静脉14v组淋巴结为D2根治术中常规清扫组[2],但其转移率及阳性病例生存率均较低;在第14版《胃癌处理规约》中,14v组淋巴结归在D2手术无需进行清扫。但有研究发现14v组淋巴结发生转移的患者,清扫后长期生存率较高,故对于14v组淋巴结清扫的临床意义不能完全予以否认,本文结合本院120例胃癌临床资料,现报道如下。
1 资料与方法
1.1 一般资料 回顾性分析本科自2004年3月至2012年3月收治的120例胃癌患者,其中,男73例,女47例;年龄30~82岁,平均58.9岁。有完整随访资料的有86例,随访生存时间5~104个月。纳入标准:术前均行胃镜检查并取病理诊断为胃癌,行全腹CT或增强CT综合评定肿瘤位置、周围淋巴结转移情况及有无其他脏器侵及,评定后可行胃癌根治性手术,术中清扫14v组淋巴结,术后将各组淋巴结分别送病理学检查。
1.2 临床病理资料 病灶最大直径小于3cm者18例(15.0%),3~5cm 者46例 (38.3%),大于5cm 者56例(46.7%)。病理组织学类型高分化12例(10.0%),中分化23例(19.2%),低分化85例(70.8%)。胃下部癌74例(61.7%),胃中部癌29例(24.1%),胃上部癌17例(14.2%)。Borrmann分型中,Ⅰ型5例(5.6%),Ⅱ型43例(48.3%),Ⅲ型36例(40.5%),Ⅳ型5例(5.6%)。按肿瘤浸润深度分为黏膜和黏膜下癌31例(25.8%),浸润至肌层13例(10.8%),浸润至浆膜下7例(5.8%),浸润至浆膜61例(50.8%),浸润至周围邻近器官8例(6.8%)。按淋巴结转移个数:无淋巴结转移38例(31.7%),1~2枚淋巴结转移23例(19.2%),3~6枚淋巴结转移28例(23.3%),大于及等于7枚淋巴结转移31例(25.8%)。TNM分期中:ⅠA期21例(17.5%),ⅠB期10例(8.3%),ⅡA期7例(5.8%),ⅡB期19例(15.8%),ⅢA 期15例(12.5%),ⅢB期17例(14.2%),ⅢC期21例(17.5%),Ⅳ期10例(8.4%)。
1.3 治疗方法 患者行胃癌根治术,毕Ⅰ式消化道重建或毕Ⅱ式消化道重建。
1.4 统计学方处理 采用SPSS19.0统计软件,计量资料以表示,组间比较采用t检验,计数资料采用率表示,组间采用χ2检验及Fisher确切概率法。Logistic多因素回归分析影响14v组淋巴结转移的独立因素,应用Kaplan-Meier法计算生存率,Log-rank检验比较生存曲线,以P<0.01为差异有统计学意义。
2 结 果
2.1 单因素分析 肿瘤原发部位、Borrmann分型、TNM分期均为14v组淋巴结转移的影响因素,见表1。胃癌TNM分期,Ⅳ期病例共10例,5例发生14v组淋巴结转移,转移率为50.0%;ⅢC期病例共21例,其中7例发生14v组淋巴结转移,转移率为33.3%,均高于其他分期(P<0.05)。Borrmann分型中,Ⅳ型病例共5例,其中4例发生14v组淋巴结转移,转移率为80.0%;Ⅲ型病例共36例,11例发生14v组淋巴结转移,转移率为30.6%,高于Ⅰ、Ⅱ型病例(P<0.05)。120例病例中共检出220枚14v淋巴结,其中29枚发生转移,转移度为13.2%;74例胃下部肿瘤中,共18例发生14v组淋巴结转移,转移率为24.3%,共检出176枚14v组淋巴结,其中29枚发生转移,转移度为16.5%;胃上部与中部肿瘤患者共检出44枚14v组淋巴结,无淋巴结发生转移。统计学显示14v淋巴结转移与肿瘤部位显著相关,差异有统计学意义(P<0.05)。
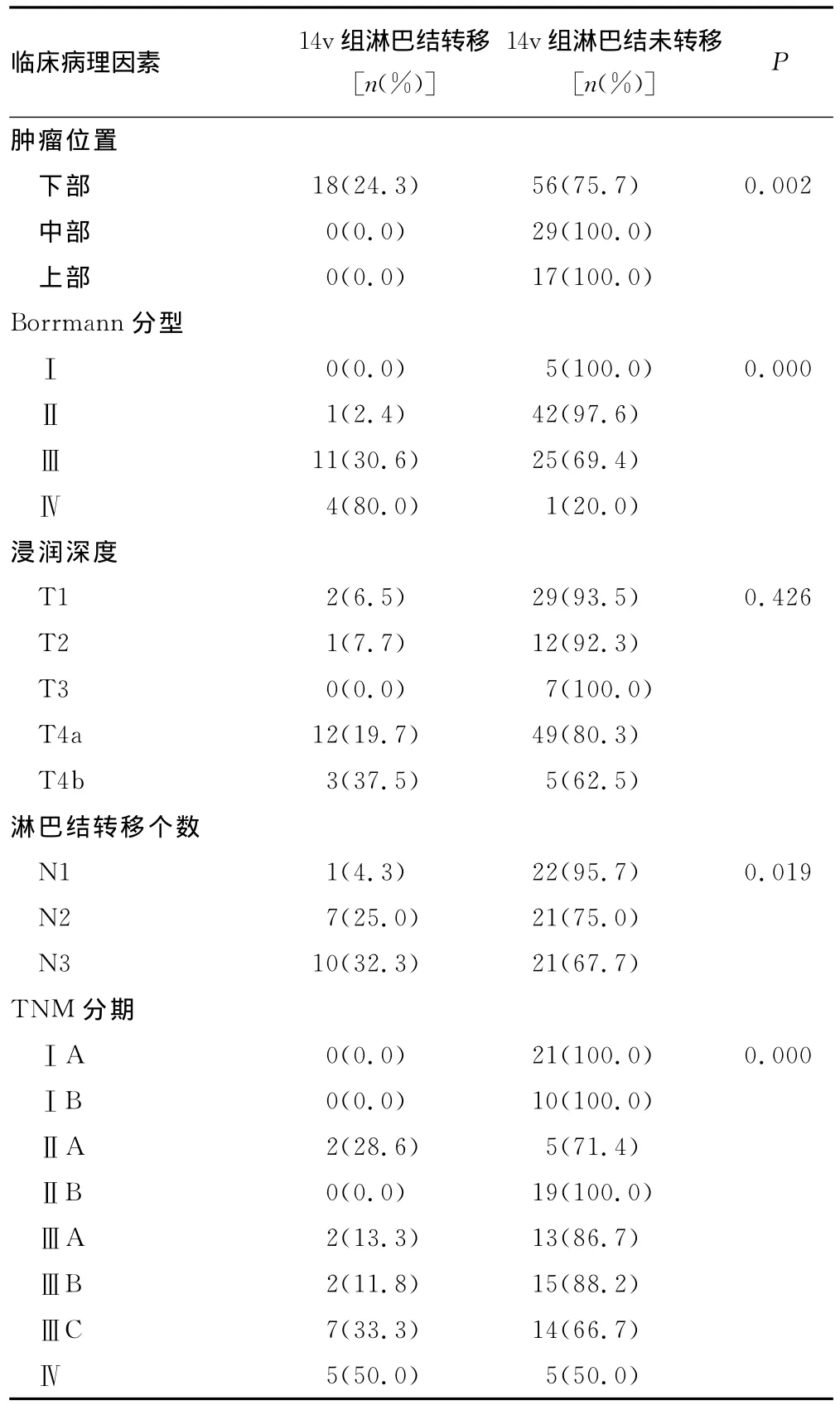
表1 胃癌临床资料与14v组淋巴结转移关系的单因素分析
2.2 多因素分析 为排除混杂因素影响,对表1中以14v组淋巴结有无转移为因变量(无转移=0,有转移=1),以单因素分析有统计学意义的变量为自变量进行Logistic多因素回归分析,建立Logistic回归方程。结果显示TNM分期是影响14v组淋巴结的独立危险因素(P<0.01)。见表2。
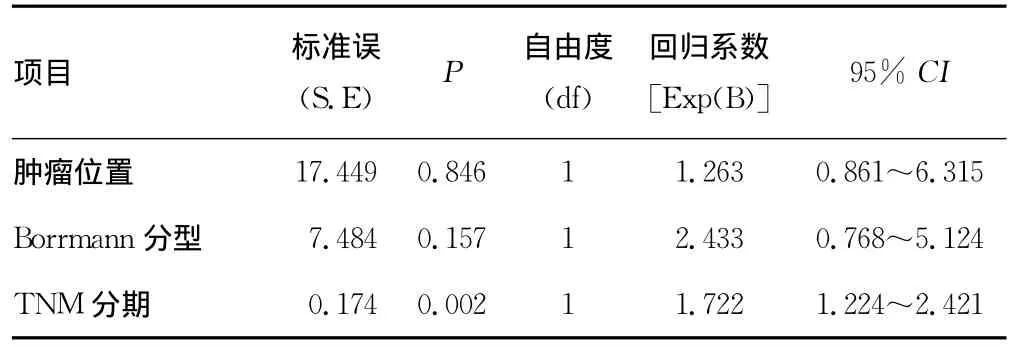
表2 影响14v组淋巴结转移的Logistic多因素分析
2.3 14v组淋巴结转移与预后的关系 120例患者中86例具有完整随访资料,其中30~50岁、51~70岁、大于70岁胃癌患者的5年生存率分别为10.3%、11.9%、9.1%(P>0.05);男性与女性患者5年生存率分别为11.0%、10.6%(P>0.05);胃下部、中部、上部癌患者的5年生存率分别为8.1%、24.1%、0.0%(P>0.05);浸润至黏膜和黏膜下、浸润至肌层、浸润至浆膜下、浸润至浆膜及周围邻近器官的胃癌患者5年生存率分别为16.1%、23.1%、0.0%、7.2%(P>0.05);TNM 分期Ⅰ期、Ⅱ期、Ⅲ期、Ⅳ期患者的5年生存率分别为19.4%、11.5%、5.7%、10.0%(P>0.05)。
发生14v组淋巴结未转移者73例,5年生存率16.4%。发生转移者共13例,5年生存率为7.7%,其中9例死亡,死亡患者中,6例为Ⅳ期,3例为ⅢC期,分期均较晚;侵犯横结肠2例,侵犯横结肠、胰腺被膜及胰头共1例。应用Kaplan-Meier法计算生存率,Log-rank检验比较生存曲线,见图1。14v组淋巴结转移患者中位生存时间为24个月,14v淋巴结未转移患者中位生存时间39个月,结果显示14v组淋巴结转移对患者预后影响具有统计学意义(Log-rank检验,P=0.04)。
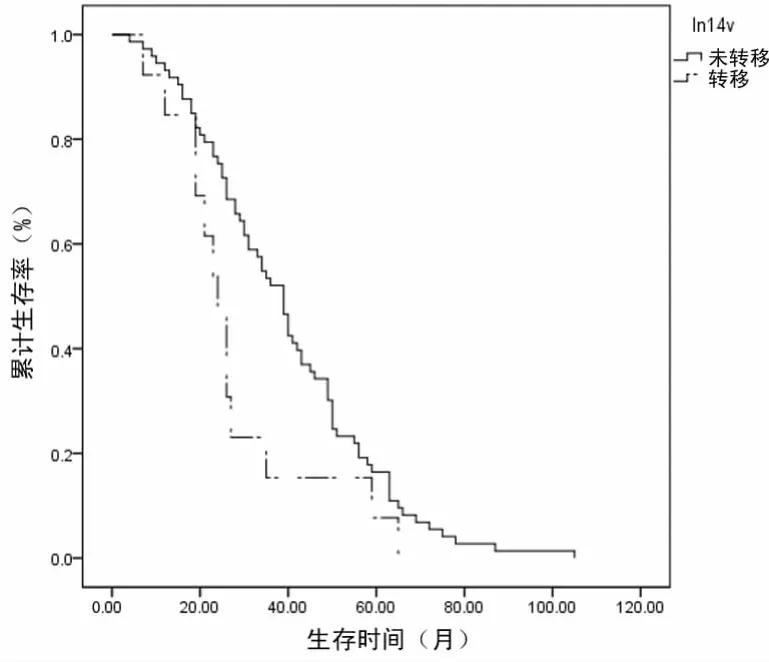
图1 14v组淋巴结转移与预后的关系
3 讨 论
有研究表明,胃癌的D2手术与D1手术相比,并发症发生率与病死率无明显差异[3]。美国与荷兰、日本等研究表明,D2手术可明显提高Ⅱ、Ⅲ期病人生存率[4-5]。但其淋巴结清除范围,及各组淋巴结分站的归属情况,目前东西方学者存在争议。van de Velde[6]报道,大多数西方国家只行D1、D2淋巴结清扫术,淋巴结清扫枚数一般不到15枚。Yokota等[7]认为,胃癌淋巴结清扫术后结果的评估与胃癌标本准确分组及与获得淋巴结枚数有密切关系。
目前D2根治术作为进展期胃癌常规术式,已得到广大学者的认可[8-10]。根据日本第13版《胃癌处理规约》,当肿瘤位于胃底及胃体时,14v组淋巴结属第3站淋巴结,D2手术无需清扫;对于胃窦部肿瘤,则需常规清扫。第3版日本《胃癌治疗指南》[11]中14v组淋巴结已不再列入D2手术中常规清扫的组别。但日本早期胃癌比例较高,淋巴结转移少,14v组淋巴结常不需清扫,预后较好。我国胃癌患者多为中晚期,发生淋巴结转移较多,因此不能完全照搬日本的经验。
本研究120例病例中共检出220枚14v组淋巴结,其中胃下部癌患者共检出176枚,其中29枚发生转移,转移度为16.5%,胃上部与中部癌患者共检出44枚,无淋巴结发生转移;统计学显示14v淋巴结与肿瘤部位显著相关,具有统计学意义(P<0.05),提示胃下部胃癌易发生14v组淋巴结转移,这可能与胃周淋巴结回流途径有关。
本研究经Logistic多因素回归分析显示TNM分期为影响14v组淋巴结转移的独立危险因素(P<0.01),说明随着肿瘤对胃壁浸润深度的加深、淋巴结发生转移范围的扩大、对周围组织的浸润,14v组淋巴结转移率也随着增大。如肿瘤侵及周围脏器,肿瘤分期较晚,14v组淋巴结发生转移的可能性明显增大。
国外学者调查显示[12],14v组淋巴结发生转移的患者,5年生存率仅11.3%。本研究具有完整预后资料的86例中,有13例14v组淋巴结发生转移,5年生存率为7.7%,与文献基本相符。死亡的9例14v组淋巴结转移患者,6例为Ⅳ期,3例为ⅢC期,分期均较晚。因此,分期较晚的胃下部肿瘤即使清扫14v组淋巴结,也不能取得良好的根治效果。14v组淋巴结转移常发生于晚期肿瘤患者,侵及胃壁较深且淋巴结转移较多,预后常较差,本研究结果显示14v淋巴结的转移对患者预后具有统计学意义。
综上所述,胃下部癌、BorrmannⅢ、Ⅳ胃癌及TNM分期较晚且侵犯周围组织的胃癌患者多发生14v组淋巴结转移。对于分期较晚患者,行14v组淋巴结清扫亦难以获得较满意的预后。
[1]万进,吴泽宇.胃癌的外科治疗现状与问题[J].实用医学杂志,2007,23(18):2793-2795.
[2]陈峻青.深刻理解新版日本胃癌“处理规约”和“治疗指南”提高我国胃癌治疗水平[J].中国实用外科杂志,2010,30(8):621-624.
[3]Roviello F,Marrelli D,Morgagni P,et al.Survival benefit of extended D2lymphadenectomy in gastric Cancer with involvement of second level lymph nodes:a longitudinal multicenter study[J].Ann Surg Oncol,2002,9(9):894-900.
[4]Kooby DA,Suriawinata A,Klimstra DS,et al.Biologic predictors of survival in node-negative gastric Cancer[J].Ann Surg,2003,237(6):828-835.
[5]Roviello F,Marrelli D,Morgagni P,et al.Survial benefit of extended D2lymphadenectomy in gastric cancer with involvement of second level lymphnodes:a longitudinal multicenter study[J].Ann Surg Oncol,2002,9(9):894-900.
[6]van de Velde CJ.Resection for gastric Cancer in the community[J].Semin Oncol,2005,32(6Suppl 9):90-93.
[7]Yokota T,Ishiyama S,Saito T,et al.Lymph node metastasis as a significant prognostic factor in gastric Cancer:a multiple logistic regression analysis[J].Scand J Gastroenterol,2004,39(4):380-384.
[8]Bostanci EB,Ozer I,Ercan M,et al.A prospective observational study of 468patients undergoing D2or D3 lymphadenectomy for gastric Cancer[J].Hepatogastroenterology,2013,60(123):119-121.
[9]Kunisaki C,Akiyama H,Nomura M,et al.Comparison of surgical results of D2versus D3gastrectomy(para-aortic lymph node dissection)for advanced gastric carcinoma:a multi-institutional study[J].Ann Surg Oncol,2006,13(5):659-667.
[10]Degiuli M,Sasako M,Ponti A.Morbidity and mortality in the Italian Gastric Cancer Study Group randomized clinical trial of D1versus D2resection for gastric Cancer[J].Br J Surg,2010,97(5):643-649.
[11]Japanese Gastric Cancer Association.Japanese classification of gastric carcinoma:3rd English edition[J].Gastric Cancer,2011,14(2):101-112.
[12]Masuda TA,Sakaguchi Y,Toh Y,et al.Clinical characteristics of gastric cancer with metastasis to the lymph node along the superior mesenteric vein(14v)[J].Dig Surg,2008,25(5):351-358.
