青春期儿童急性坏死性脑病1例报告
2013-08-11陈绍培郝小生王江涛郝云鹏张艳凤
陈绍培, 朱 丹, 郝小生, 王江涛, 郝云鹏, 张艳凤, 梁 东
儿童急性坏死性脑病(acute necrotizing encephalopathy,ANEC)是一种临床少见的神经系统疾病,常高热起病,迅速出现昏迷、抽搐等,具有特征性影像学改变,整体预后较差。该病多见于婴幼儿,青春期儿童较少见,现将我科收治的1例青春期儿童急性坏死性脑病报道如下。
1 临床资料
患儿,男,12岁,因“发热3d、抽搐1d”于2012年3月3日入我院。患儿3d前出现发热,体温波动于 37.5℃ ~39.5℃,家长自行口服退热药,热不易退,就诊于当地诊所,考虑为“急性上呼吸道感染”,给予静点头孢类药物(具体不详)、病毒唑、喜炎平治疗2d,仍有高热,无头痛、恶心、呕吐。1d前出现抽搐,表现为意识丧失,双眼向左侧斜视,口唇发青,口吐白沫,四肢强直,每次持续数秒至数分钟不等,抽搐频繁,继之出现昏迷,门诊以“脑炎“收入我科。既往:健康,出生史及生长发育史正常,否认抽搐病史及家族史。入院查体:一般状态差,浅昏迷状态,皮肤巩膜无黄染,双眼球向左侧凝视,双侧瞳孔直径约4.0mm,对光反射迟钝,双侧球结膜中度水肿,咽充血,双肺可闻及痰鸣音,心率58次/分,律齐,心音有力,腹软,肝脾肋下未触及,肠鸣音正常,四肢可活动,四肢肌张力增高,双侧膝腱反射活跃,脑膜刺激征阴性,双侧巴氏征阳性。
辅助检查:血常规:白细胞计数14×109/L,中性粒细胞比值 0.88,淋巴细胞比值 0.10。CRP0.58mg/L,葡萄糖3.03 mmol/L。凝血常规:部分活化凝血活酶时间43s,凝血酶原时间19.3s,凝血酶原活动度45%。脑脊液无色透明,压力145mmH2O,蛋白0.77g/L,潘氏反应(+),余正常。胸片:双肺纹理增强。头部核磁示(见图1):双侧丘脑、小脑可见多发斑片状散在长T1、长T2信号。乳酸、血氨、血脂、铜蓝蛋白正常。ANA系列阴性。甲肝、乙肝、丙肝抗体阴性。甲型流感病毒、乙型流感病毒、单纯疱疹病毒、巨细胞病毒、EB病毒抗体均阴性。肺炎支原体、衣原体抗体阴性。肝功、心肌酶结果(见表1)。
临床诊断为急性坏死性脑病,治疗上积极控制抽搐,并给与脱水降颅压、营养神经、抗病毒(地塞米松,每日7.5mg,共4d;每日5mg,共1d)、保肝治疗等。入院后患儿无发热,无呕吐,未再抽搐,意识状态逐渐好转,自诉乏力,第4天复查凝血常规、葡萄糖正常。脑脊液培养未见细菌生长。眼科会诊无K-F环。住院第10天,患儿无不适主诉,神经系统查体:神清语明,四肢肌力、肌张力正常,双侧膝腱反射活跃,双侧巴氏征阳性。复查血常规:白细胞8.2×109/L,中性粒细胞比值0.53,淋巴细胞比值0.37,家长要求转入当地医院继续治疗。随访半年,患儿无抽搐,复查头部MRI正常。
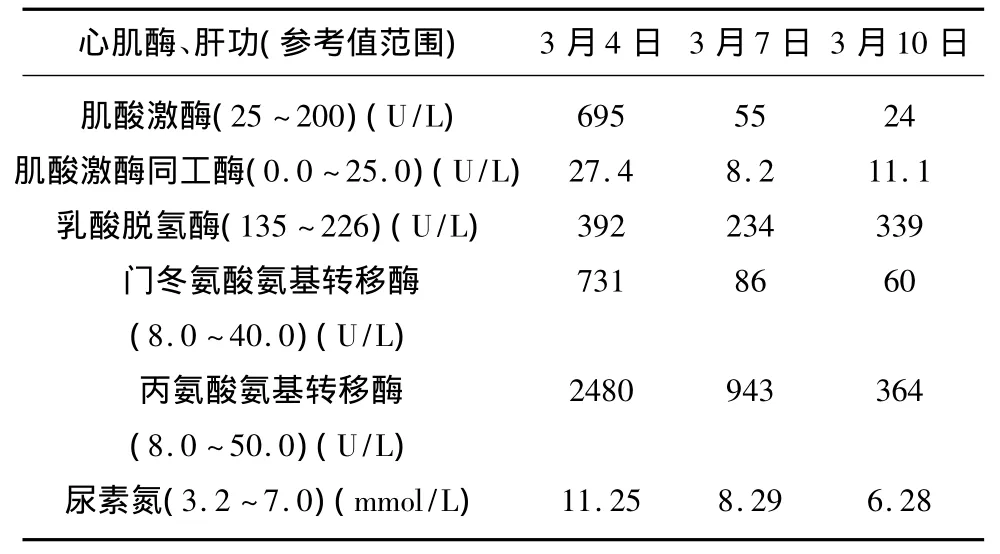
表1 心肌酶、肝功结果
2 讨论
儿童急性坏死性脑病最初由日本学者Mizuguchi于1995年提出。ANEC主要见于东亚儿童,日本、台湾、韩国报道较多,超过200例,欧美国家报道较少,近年来,我国报道17例。本病90%的患儿有上呼吸道前驱感染,发病年龄在5个月~11岁,发病高峰为5~18个月,男女发病率无显著差异,临床表现类似于病毒性脑炎,突发高热,频繁惊厥,呕吐,严重的神经损伤,不同程度肝功能异常,起病2~3d内迅速进入昏迷,死亡率或致残率较高。本病病理改变是水肿,出血和坏死,发病机制尚不清楚,可能与流感病毒A、人疱疹病毒-6、支原体和风疹病毒等感染有关,亦可能与免疫介导、细胞因子如 TNF-α、IL-6 介导以及东亚民族的代谢倾向有关[1~5]。
Mizuguchi提出ANEC的诊断标准为:(1)病毒感染后出现惊厥、意识障碍等急性脑病症状;(2)脑脊液检查蛋白水平升高,无细胞数升高;(3)影像学检查提示多部位对称性病灶,包括双侧丘脑、脑干被盖上部、侧脑室周围白质、小脑髓质、内囊、壳核;(4)血清转氨酶不同程度升高,乳酸脱氢酶、肌酸激酶和尿素氮亦有增高,无高血氨和低血糖;(5)排除相似疾病,如中毒性休克综合征、瑞氏综合征、急性播散性脑脊髓炎等[6]。
本例患儿为青春期男孩,高热起病,迅速出现频繁抽搐、昏迷。入院查体:一般状态差,浅昏迷状态,双眼球向左侧凝视,双侧瞳孔直径约4.0mm,对光反射迟钝,双侧球结膜中度水肿,咽充血,肝脾肋下未触及,四肢肌张力增高,双侧膝腱反射活跃,双侧巴氏征阳性。提检CRP正常,肝功转氨酶升高,乳酸脱氢酶、肌酸激酶、尿素氮升高,凝血酶原时间延长。脑脊液无色透明,蛋白升高,潘氏反应(+),余正常。查头部核磁提示双侧丘脑、小脑多发异常信号。临床诊断为急性坏死性脑病。本病例提检:甲型流感病毒、乙型流感病毒、单纯疱疹病毒、巨细胞病毒、EB病毒抗体均阴性。肺炎支原体、衣原体抗体阴性。
ANEC的鉴别诊断主要:(1)瑞氏综合征:即Reye综合症,以急性脑病合并肝脏为主的内脏脂肪变性为特征,发病多与病毒感染、服用水杨酸盐有关,临床主要表现为呕吐、意识障碍、惊厥等脑病症状及肝功能异常和代谢紊乱(高血氨、低血糖、凝血酶原时间延长),脑脊液除压力增高外无其他异常改变;头部影像学表现弥漫性脑水肿改变。(2)病毒性脑炎:起病形式、临床过程与本病相似,但头部影像学主要累及大脑皮层,累及丘脑较少。(3)急性播散性脑脊髓炎:通常发生于急性感染或疫苗接种后,临床症状多样,脑脊液细胞数可轻至中度增高,蛋白含量正常或轻度升高,糖、氯化物含量正常。头部MRI多累及脑白质,较少累及丘脑,且为不对称性。(4)亚急性坏死性脑脊髓病:又称 Leigh病,由线粒体DNA的缺陷所致。多于婴儿期起病,主要表现为全身性癫痫发作、肌张力减低、共济失调、眼球震颤、锥体外系症状等,预后差。血和脑脊液中的乳酸水平升高。影像损害主要在双侧基底节区,其次在中脑导水管周围灰质、黑质、视神经、丘脑、脑干神经核、脊髓。此外ANEC还应与中毒性休克综合征、流行性乙型脑炎、Wernick脑病等鉴别。
目前本病的治疗主要是对症支持和激素治疗,近年来主张联合应用大剂量免疫球蛋白与糖皮质激素治疗本病,并取得较好的疗效。这种疗法能干预急性期细胞因子的产生和细胞免疫功能,稳定了机体的免疫系统,抑制细胞因子对脑组织的损害,进而起到了保护脑功能作用。此外治疗过程中,应积极控制惊厥、降低颅内压减轻脑水肿、注意预防肝、肾及肺部等多功能脏器的损伤。本例患儿入院后积极控制抽搐,并给与脱水降颅压、营养神经、抗病毒、减轻炎症反应(地塞米松,每日 7.5mg,共 4d;每日 5mg,共 1d)、保肝治疗等,因家庭条件有限,未给予免疫球蛋白。入院后患儿未再发热、抽搐,意识状态逐渐好转,住院第10天,患儿恢复如常,转回当地医院继续治疗。
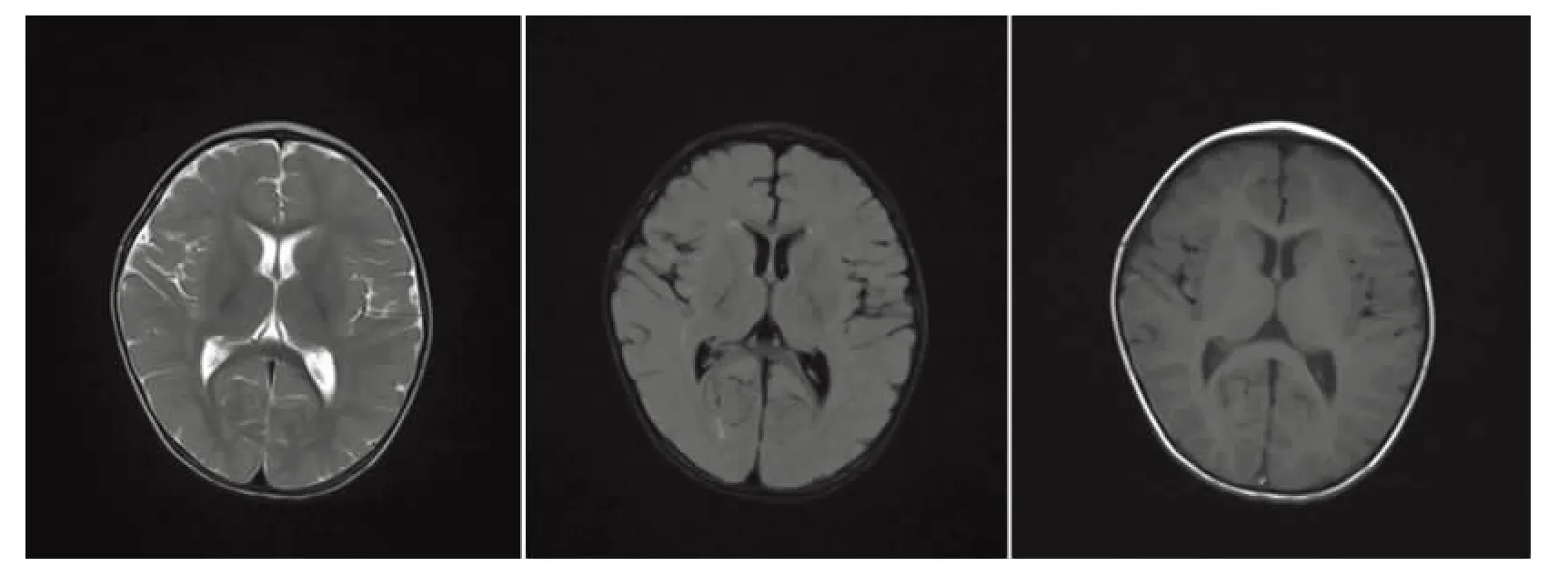
图1 头部核磁提示:双侧丘脑、小脑可见多发斑片状散在长T1、T2信号
本病合并病灶出血(丘脑多见)、软化或萎缩的患儿,预后不良,而年龄较大、无脑干损伤患儿,预后较好,肝功损伤程度与预后关系尚不能明确。Kim总结92例文献报道符合该病的患儿,发现病死和遗留严重神经系统后遗症的患儿高达65%,而观察14例ANEC患儿,发现近60%患儿无后遗症或仅遗留轻度后遗症,未见死亡病例,可能是对本病认识提高,诊断、治疗及时,预后改善[7]。本病的预后情况尚需大样本病例观察进一步明确。
凡临床上急性起病、高热、抽搐、迅速出现昏迷的患儿,影像学检查特征性的脑损伤改变,应高度考虑ANEC。若能早期诊断,并给予积极的治疗,可使病死率下降,预后得到一定改善。
[1]Ichiyama T,Endo S,Kaneko M,et al.Serum cytokine concentrations of influenza-associated acute necrotizing encephalopathy[J].Pediatrics international,2003,45(6):734 - 736.
[2]Ormitti F,Ventura E,Summa A,et al.Acute necrotizing encephalopathy in a child during the 2009 influenza A(H1N1)pandemia:MR imaging in diagnosis and follow-up[J].American Journal of Neuroradiology,2010,31(3):396 -400.
[3]Wong AM,Simon EM,Zimmerman RA,et al.Acute necrotizing encephalopathy of childhood:correlation of MR findings and clinical outcome[J].J American Neuroradiology,2006,27(9):1919 -1923.
[4]Skelton BW,Hollingshead MC,Sledd AT,et al.Acute necrotizing encephalopathy of childhood:typical findings in an atypical disease[J].Pediatric radiology,2008,38(7):810 -813.
[5]彭万胜,闫会丽,胡兢晶,等.儿童急性坏死性脑病研究进展[J].实用儿科临床杂志,2008,23(6):475 -478.
[6]Mizuguchi M.Acute necrotizing encephalopathy of childhood:a novel form of acute encephalopathy prevalent in Japan and Taiwan[J].Brain and Development,1997,19(2):81 -92.
[7]Kim JH,Kim IO,Lim MK,et al.Acute necrotizing encephalopathy in Korean infants and children:imaging findings and diverse clinical outcome[J].Korean Journal of Radiology,2004,5(3):171 - 177.
