B超介导下结合产钳助产瘢痕子宫经阴分娩的探讨
2013-07-02王西兵
王西兵
(枣庄市妇幼保健院,山东 枣庄 277100)
B超介导下结合产钳助产瘢痕子宫经阴分娩的探讨
王西兵
(枣庄市妇幼保健院,山东 枣庄 277100)
目的 探讨瘢痕子宫孕妇在B超介导下结合产钳助产的可行性,为临床瘢痕子宫患者再次妊娠选择正确的分娩方式提供依据。方法 回顾性分析2002年~2012年过去10年间300例瘢痕子宫患者,随机分观察组和对照组。观察组借助B超观察子宫下段厚度及其连续性,必要时采用产钳助产以缩短第二产程经阴试产。对照组为无任何辅助条件下瘢痕子宫经阴分娩孕妇,收集两组孕产妇的相关临床信息资料。结果 观察组在最终分娩方式、子宫破裂机率、新生儿Apgar评分、产后出血率等方面均明显好于对照组。结论 B超介导下结合产钳助产瘢痕子宫经阴分娩安全可靠,临床实用价值较高,应得到临床上推广。
B超;产钳助产;瘢痕子宫;经阴分娩
随着医疗水平的日渐增高,剖宫产的安全性大有提高,自20世纪90年代以来,国内的剖宫产率呈现出迅速上升的趋势[1]。但随着剖宫产率的上升,瘢痕子宫再次妊娠的机率也随之增加,再次剖宫产终止妊娠对机体损伤较大,因此在孕妇条件允许的情况下,在临床实际工作中有必要探讨瘢痕子宫经阴分娩的问题。据外文报道,行剖宫产术后再次妊娠经阴分娩者的成功率在34%~90%之间[2]。本文就我院2002年1月至2012年12月期间,应用B超介导结合产钳助产,对经阴分娩瘢痕子宫产妇的临床资料进行分析探讨,现报道如下。
1 资料与方法
1.1 一般资料
本文采用回顾性病例对照研究的方法,选取2002年1月至2012年12月进入我院产科的瘢痕子宫经阴分娩的孕妇300例,年龄均在22~39岁之间,平均(30.2±3.4)岁,孕周在37~41周,平均孕周为(38.7 ±1.5)周。300例孕妇均是一次性剖宫产术后,术式为子宫下段剖宫产术。其中借助B超观察子宫下段厚度及连续性,必要时采用产钳助产以缩短第二产程的为观察组(150例);无任何辅助条件下瘢痕子宫经阴分娩产妇的为对照组(150例)。
1.2 方法
选择我院工作5年以上受过专业培训、经验丰富的产科医师及B超医师,采用美国GE公司生产的E8四维彩超机,探头频率为10MHz,并备有产钳助产器械及无菌手术间随时有手术和输血的准备,以及新生儿窒息的相关抢救设施。对具有一次性剖宫产史患者再次妊娠给予经阴道试产需符合的条件有:①再次妊娠距前次妊娠行剖宫产时间间隔≥3年;②估计胎儿体质量≤3500g;③产妇此次妊娠期间未出现新的剖宫产指征;④产妇前次分娩时未出现感染、产后大出血等并发症,经B 超医学影像检查可知产妇子宫下段无缺陷、厚度>3cm ;⑤无骨盆畸形、无明显头盆不称等明显的剖宫产指征;⑥与产妇本人及家属良好的沟通,均愿意进行阴道试产并了解了可能存在的危险。两组产妇在分娩前均给予各项辅助检查。观察组超声监测内容为孕妇子宫下段厚度及连续性,必要时结合产钳技术。两组孕妇在经阴试产过程中密切观察血压、心率、脉搏等生命体征的变化,一旦出现异常情况应立即给予处理,或转为剖宫产。对两组孕妇分娩结局以及母婴相关并发症进行记录,并给予统计学分析,得出结论。
1.3 统计学处理
采用SPSS(13.0版)统计软件包进行统计分析, 数据以均数±标准差()表示,计数资料的统计采用卡方检验,P<0.05表示认为差异有统计学意义。
2 结 果
2.1 两组性别、年龄、孕周、教育背景以及社会经历等方面无显著性差异,具有可比性(P<0.05)。
2.2 观察组瘢痕子宫产妇在B超介导下结合产钳与对照组无辅助条件下经阴试产并发症情况对比如表1。

表1 观察组与对照组孕妇分娩完成后母婴并发症情况对比(n)
由表1可知,观察组瘢痕子宫产孕妇在B超介导下结合产钳经阴试产失败再次剖宫产率为18.0%,而对照组失败率则为68.0%;观察组子宫破裂率为2.6%,对照组为8.6%;观察组新生儿发生窒息率为2.0 %,对照组为11.3%;观察组产后出血量较对照组减少,P<0.05,差异显著。
2.3 观察组瘢痕子宫孕妇在B超介导下结合产钳经阴试产与对照组无辅助条件下经阴试产新生儿Apgar评分情况对比如表2。
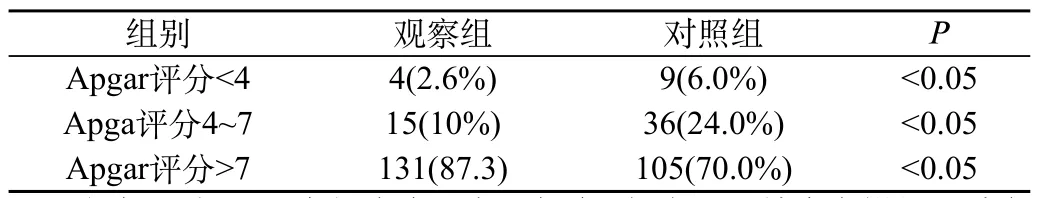
表2 观察组与对照组经阴试产新生儿Apgar评分情况对比
由表2可知,观察组瘢痕子宫孕妇在B超介导下结合产钳经阴试产在新生儿Apgar评分情况与对照组无辅助条件下经阴试产比较有显著差异,P<0.05。
3 讨 论
由于受Edward Craigin“一次剖宫产,次次剖宫产”的影响,对剖宫产术后再次妊娠,习惯上以“瘢痕子宫”的诊断进行再次选择剖宫产术,结果使剖宫产率逐年上升,增加了孕妇身心痛苦和经济负担。但随着剖宫产水平的不断提高,子宫切口愈合情况较过去明显有了改善,况且医院具有随时输血、手术等抢救的设施条件也越来越现在化,使瘢痕子宫经阴道试产的机会大增。尽管瘢痕子宫产妇再次妊娠后是选择剖宫产术还是经阴道分娩,目前还存在着争议。本文就这一问题,回顾了我院150例瘢痕子宫孕妇在B超介导下结合产钳经阴道试产成功123例(占82.0%),与无辅助条件下经阴道试产不成功再次剖产102例(68.0%)相比较后,可总结出此方法对指导临床医师合理选择最佳的的治疗方案提供有力的参考。
有文献报道[3],子宫瘢痕愈合良好者子宫下段瘢痕厚度≥3mm。尽管还有资料报道能安全经阴道分娩的子宫下段瘢痕厚度的临界值在1.5~2.5mm之间[4],但我国学者认为超声检测子宫下段瘢痕厚度≤3mm时,发生子宫破裂的机会可能性大。所以结合我院实际情况,在产前通过超声准确的检测子宫下段瘢痕厚度≥3mm作为临界值预测孕妇围手术期的风险,可能对临床处理再次剖宫产更有实用价值。本文观察组瘢痕子宫产妇在B超介导下结合产钳经阴试产发生4例(占2.6%)子宫破裂,而对照组子宫破裂的例数达13例(占8.6%),可见在超声检测的指导下可更好的预测子宫下段瘢痕在产时破裂的危险和保障分娩过程中的安全处理。
在超声介导下,可根据子宫下段厚度及胎心变化决定是否行产钳助产缩短第二产程尽快终止妊娠。在产程中随时会出现各种难产情况,如胎儿宫内窘迫、、头位不正、各种原因的第二产程延长等,为避免剖宫产采用产钳能在最短的时间内使胎儿脱离乏氧的环境,是最佳的选择。国内宋爽等报道[5],正确使用低位产钳助产术解决头位难产可以避免不必要的剖宫产。本文研究提示,瘢痕子宫孕妇在超声介导下结合产钳使产后出血量、新生儿窒息较对照组显著减少,且Apgar评分情况也明显改善,说明瘢痕子宫孕妇在超声介导下必要时结合产钳经阴道试产的方法是可行的。
当然,瘢痕子宫经阴道分娩存在一定的风险,需要严格掌握适应证,并做好沟通获得理解,选择经验丰富的医护人员接产,还要做好手术、紧急输血以及抢救的准备,一旦发现胎心、产程进展、阴道流血等异常表现应立即改为剖宫产终止妊娠。与国内卫金线[6]等研究的只要严格控制适应证的情况下,阴道分娩是安全可行的相一致。
因此,通过本文研究提示,在孕妇条件允许情况下,主张瘢痕子宫经阴分娩,就要打破瘢痕子宫常规必须剖宫产终止妊娠的理念。且注重B超辅助检查给临床医师实际工作提供的有力参考,指导临床医师及时准确的选择合理的最佳治疗方案,并体现产钳助产的临床实用价值,大大减少再次剖宫产对机体的损伤,从而给患者带来最小的损害。易被孕妇及临床工作者接受,能收到良好的经济效益及社会效益,值得临床推广应用。
[1] 程晓仙.七年剖宫产率及剖宫产指征变化与围产儿的关系[J].中国优生与遗传杂志,2010,18(4):95-97.
[2] 张小勤.剖宫产术后再次妊娠177例分娩方式分析[J].中国实用妇科与产科杂志,2006,22(1):57-58
[3] Chao man K.The value of serial ultrasounds in the management of recurrent uterine scar rapture [J].Br J Obstet Gyneeol,1994,101(6): 549-550.
[4] Sen S,Malik S,Salhan S.Ultrason ographic evalualion of lower uterine segment thickness in patients of previous cesarean[J]. Gynecol Obstel,2004,87(3):215-219.
[5] 宋爽,葛明.低位产钳助产术在阴道分娩中的应用[J].中国妇幼保健,2011,11(26):1749-1750.
[6] 卫金线,褚艳荣.剖宫产后再次妊娠者经阴道分娩的安全性探讨[J].中国实用医药,2012,11(7):112-113.
Discussion of B-ultrasound Mediated Binding Forceps Delivery by Vaginal Delivery Uterine Scar
WANG Xi-bing
(Maternal and Child Health Hospital of Zaozhuang, Zaozhuang 277100, China)
Objective To xplore the feasibility of the maternal uterine scar in the B-ultrasound mediated binding forceps delivery ,to provide a basis which for clinical maternal uterine scar pregnancy again to select the correct mode of delivery. Methods 300 cases of maternal uterine scar were randomly assigned into two groups: observation groups and the control groups, retrospective analysis of 2002 to 2012 over the past 10 years. Observation groups With B-ultrasound observed the lower uterine segment thickness and continuity, if necessary, use forceps to shorten the second stage of vaginal trial production. The control groups were uterine scar vaginal delivery pregnant women without any auxiliary conditions .Two groups relevant clinical information of lying-in woman were collected. Results Observation groups were significantly better than the control groups in the final mode of delivery, uterine rupture probability, Apgar score, postpartum hemorrhage. Conclusions B-ultrasound mediated binding forceps delivery by scar uterus vaginal delivery were safe and reliable and high clinical value which should receive clinical practice.
B-ultrasound; Forceps delivery; Uterine scar; Vaginal delivery
R719.8
B
1671-8194(2013)28-0037-02
