自体干细胞治疗失代偿肝硬化的疗效观察
2013-05-08江军范平李东良陈仕祥王梦炎何维新熊志远
江军 范平 李东良 陈仕祥 王梦炎 何维新 熊志远
自体干细胞治疗失代偿肝硬化的疗效观察
江军 范平 李东良 陈仕祥 王梦炎 何维新 熊志远
目的 分析自体干细胞移植治疗失代偿肝硬化的临床效果。方法回顾性分析2007年3月至2009年6月在解放军第一一三医院肝病科就诊的62例失代偿乙肝肝硬化患者,其中30例行自体干细胞移植,32例纳入对照,分别在4、12、24、96周进行随访;两组肝功指标比较用独立t检验,治疗后不同时间各肝功指标的比较用F检验及LSD两两检验,两组之间肝癌发生率和死亡率比较应用四格表c2检验。结果干细胞组治疗前及治疗后4、12、24、96周,其肝功指标白蛋白(ALB)、总胆红素(TBiL)、丙氨酸氨基转移酶(ALT)、胆碱酯酶(CHE)、凝血酶原时间(PT)和肝功能分级(CTP)值,差异有统计学意义(F = 8.521、11.198、39.652、6.172、9.795,10.961,P均= 0.000);对照组治疗前及治疗后4、12、24、96周,其肝功指标ALB、TBiL、ALT值,差异有统计学意义,(F = 5.594、13.602、52.612,P均= 0.000),而CHE、PT和CTP值,差异无统计学意义(F = 0.999、1.560、2.371,P = 0.410、0.188、0.055)。随访第96周,干细胞组和对照组的ALB(g/L)为35.08 ± 7.93、30.52 ± 5.45(t = 2.524,P = 0.018) ;TBIL(μmol/L)为32.12 ± 19.23、35.77 ± 17.58(t = 2.008,P = 0.050);ALT(U/L)为34.12 ± 6.88、40.23 ± 7.12(t = 2.781,P = 0.007);CHE(U/L)为3801.98 ± 2012.21、2702.12 ± 1722.70(t = 2.923,P = 0.008) ;PT(S)为14.50 ± 4.12、18.89 ± 4.99(t = 3.625,P = 0.000) ;CTP(分)为6.10 ± 2.01、9.32 ± 4.19(t = 3.939,P = 0.001)。差异均有统计学意义。干细胞组死亡率为6.67﹪,低于对照组的25.00﹪(c2= 3.847,P = 0.049),肝癌发生率两组无统计学意义(c2= 0.286,P = 0.594)。结论自体干细胞移植能改善失代偿肝硬化近期肝功能和降低死亡率,是一种较安全、有效的治疗方法。
干细胞; 移植; 肝硬化
干细胞肝脏移植治疗可促进肝脏再生,近年来备受关注。无论是骨髓干细胞(bone marrow stem cell,BMSC)移植还是外周血干细胞(peripheral blood stem cell,PBSC)移植治疗肝硬化的疗效在动物实验和临床上均得到证实。本研究回顾分析干细胞治疗失代偿乙肝肝硬化患者的临床疗效及安全性。
资料与方法
一、研究对象
回顾性分析2007年3月至2009年6月在解放军第一一三医院肝病科就诊的62例失代偿乙肝肝硬化患者,经本院伦理委员会批准,患者知情同意。入组标准:年龄31 ~ 70岁,血清白蛋白(albumin,ALB)20 ~ 29 g/L,总胆红素(total bilirubin,TBiL)30 ~ 170 mmol/L,凝血酶原活动度(prothrombin activity,PTA)25﹪~ 30﹪,凝血酶原时间(prothrombin time,PT)18 ~ 24 s,大量腹水控制到中等以下,自发性腹膜炎及肝性脑病已治愈,肝功能分级(child-turcotte-push,CTP)评分≥7分,其中有19例患者曾行脾切除手术。排除标准:肝脏或其他脏器的肿瘤、静脉曲张破裂出血、自发性细菌性腹膜炎、肝性脑病、肝肾综合征、急性感染发作期、门静脉血栓以及严重的心功能不全。临床诊断均符合2010年《慢性乙型肝炎防治指南》中乙型肝炎肝硬化临床诊断标准[1]。62例患者均接受内科综合治疗,服用核苷类抗病毒药。自体干细胞移植组(n = 30),其中16例采用BMSC,14例行PBSC移植;对照组(n = 32),不行干细胞移植,两组临床资料的基线特征相似,在96周时回顾分析其临床疗效及安全性。
二、方法
1. BMSC移植:局部麻醉下从骼骨处抽取自身骨髓血约100 ~ 140 ml,在实验室将骨髓血离心、分离等处理后制备20 ml干细胞悬浊液备用。单次移植提取的单个核细胞总量为(0.8~ 2.6)×109个/ L,平均为1.5 × 109个/ L。
2. PBSC移植:患者用粒细胞集落刺激因子(granulocyte colony-stimulating factor,G-CSF)按5 ~ 10 μg·kg-1·d-1,动员4 d,外周血白细胞数达到一定数量后,经MCS+血细胞分离机分离和收集PBSC,循环血量约6000 ~ 7000 ml,PBSC计数为107~108个/ L。期间观察有无低钙性口周麻木、抽搐、低血容量性面色苍白和晕厥等副反应。
3.干细胞移植手术在DSA室中进行:经股动脉插管至肝固有动脉,注射造影剂,观察肝内血管情况并排除占位病变后,将采集的单个核细胞配制成(1 ~ 9)×109/L,缓慢注入肝内。穿刺点加压包扎,术后行肝动脉插管术后常规护理,24 h插管侧肢体呈伸直位并制动,预防性应用抗生素1 d。
三、统计学分析方法
应用SPSS 13.0软件进行统计学分析。6项肝功检查结果均以±s表示,治疗组与对照组各肝功指标的比较用独立t检验,治疗后不同时间肝功指标比较采用单因素F检验及LSD两两检验,两组肝癌发生率和死亡率比较应用四格表c2检验。以P < 0.05为差异有统计学意义。
结 果
统计学分析显示:干细胞组治疗前及治疗后4、12、24、96周,其肝功指标ALB、TBiL、丙氨酸氨基转移酶(alanine amino transferase,ALT)、胆碱酯酶(cholinesterase,CHE)、凝血酶原时间(prothrombin time,PT)和CTP值,差异有统计学意义(F = 8.521、11.198、39.652、6.172、9.795、10.961,P均= 0.000,表1);对照组治疗前及治疗后4、12、24、96周,其肝功指标ALB、TBiL、ALT值,差异有统计学意义(F = 5.594、13.602、52.612,P均= 0.000),而CHE、PT和CTP值,差异无统计学意义(F = 0.999、1.560、2.371,P = 0.410、0.188、0.055,表2)。
表1 62例失代偿肝硬化患者行干细胞治疗组各项肝功指标检查结果(±s)
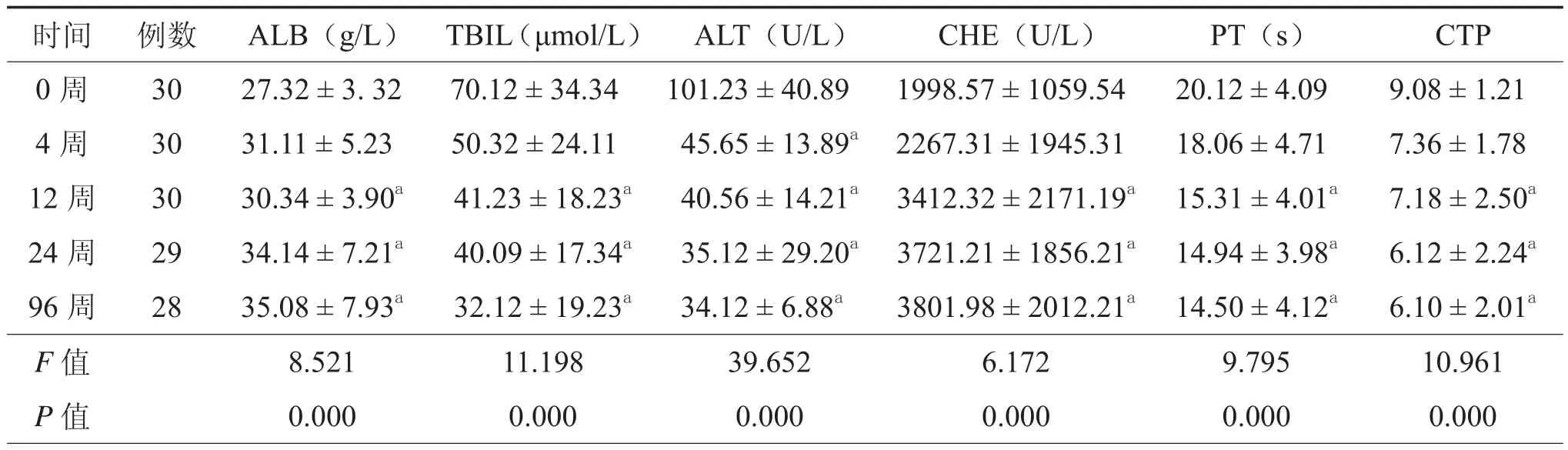
表1 62例失代偿肝硬化患者行干细胞治疗组各项肝功指标检查结果(±s)
注:ALB:白蛋白;TBIL:总胆红素;ALT:谷丙转氨酶;CHE:胆☒酯酶;PT:凝血酶原时间;CTP:肝功能分级。a与治疗前比较差异有统计学意义(t = 2.394 ~ 3.392,P < 0.05)
时间 例数 ALB(g/L) TBIL(μmol/L) ALT(U/L) CHE(U/L) PT(s) CTP 0周 30 27.32 ± 3. 32 70.12 ± 34.34 101.23 ± 40.89 1998.57 ± 1059.54 20.12 ± 4.09 9.08 ± 1.21 4周 30 31.11 ± 5.23 50.32 ± 24.11 45.65 ± 13.89a 2267.31 ± 1945.31 18.06 ± 4.71 7.36 ± 1.78 12周 30 30.34 ± 3.90a 41.23 ± 18.23a 40.56 ± 14.21a 3412.32 ± 2171.19a 15.31 ± 4.01a 7.18 ± 2.50a24周 29 34.14 ± 7.21a 40.09 ± 17.34a 35.12 ± 29.20a 3721.21 ± 1856.21a 14.94 ± 3.98a 6.12 ± 2.24a96周 28 35.08 ± 7.93a 32.12 ± 19.23a 34.12 ± 6.88a 3801.98 ± 2012.21a 14.50 ± 4.12a 6.10 ± 2.01aF值 8.521 11.198 39.652 6.172 9.795 10.961 P值 0.000 0.000 0.000 0.000 0.000 0.000
表2 62例失代偿肝硬化患者对照组各项肝功指标检查结果(±s)
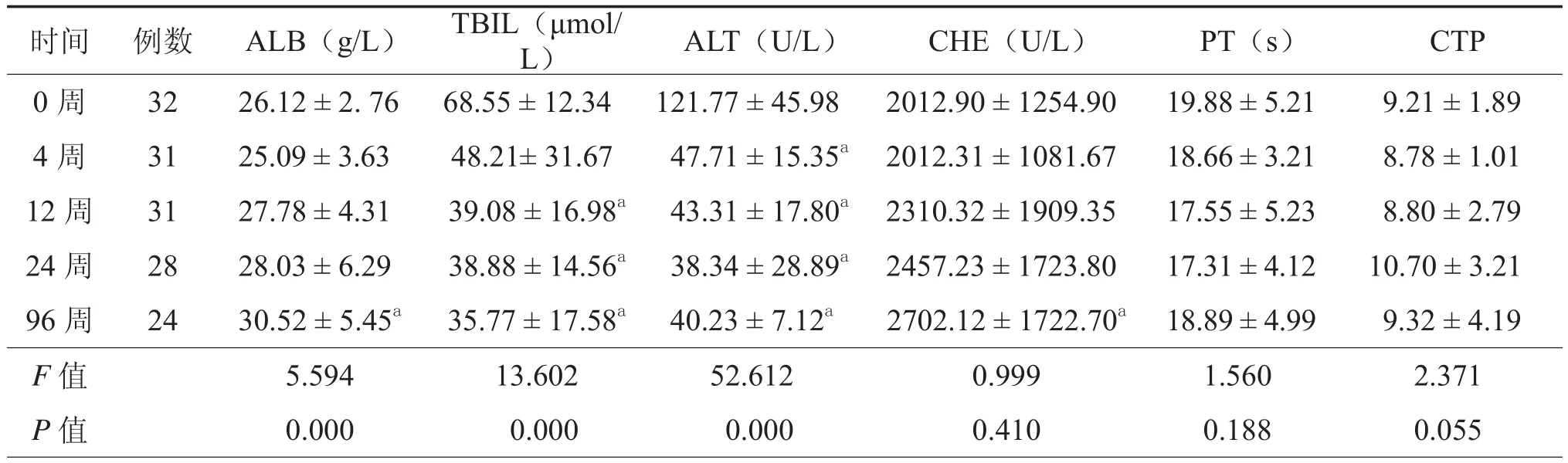
表2 62例失代偿肝硬化患者对照组各项肝功指标检查结果(±s)
注:ALB:白蛋白;TBIL:总胆红素;ALT:谷丙转氨酶;CHE:胆☒酯酶;PT:凝血酶原时间;CTP:肝功能分级。a与治疗前比较差异有统计学意义(t = 2.394 ~ 3.392,P < 0.05)
时间 例数 ALB(g/L) TBIL(μmol/ L) ALT(U/L) CHE(U/L) PT(s) CTP 0周 32 26.12 ± 2. 76 68.55 ± 12.34 121.77 ± 45.98 2012.90 ± 1254.90 19.88 ± 5.21 9.21 ± 1.89 4周 31 25.09 ± 3.63 48.21± 31.67 47.71 ± 15.35a2012.31 ± 1081.67 18.66 ± 3.21 8.78 ± 1.01 12周 31 27.78 ± 4.31 39.08 ± 16.98a 43.31 ± 17.80a 2310.32 ± 1909.35 17.55 ± 5.23 8.80 ± 2.79 24周 28 28.03 ± 6.29 38.88 ± 14.56a 38.34 ± 28.89a 2457.23 ± 1723.80 17.31 ± 4.12 10.70 ± 3.21 96周 24 30.52 ± 5.45a 35.77 ± 17.58a 40.23 ± 7.12a 2702.12 ± 1722.70a 18.89 ± 4.99 9.32 ± 4.19 F值 5.594 13.602 52.612 0.999 1.560 2.371 P值 0.000 0.000 0.000 0.410 0.188 0.055

表3 两组失代偿肝硬化患者第96周肝癌发生率及病死率的比较
表4 两组失代偿肝硬化患者第96周肝功结果比较(±s)
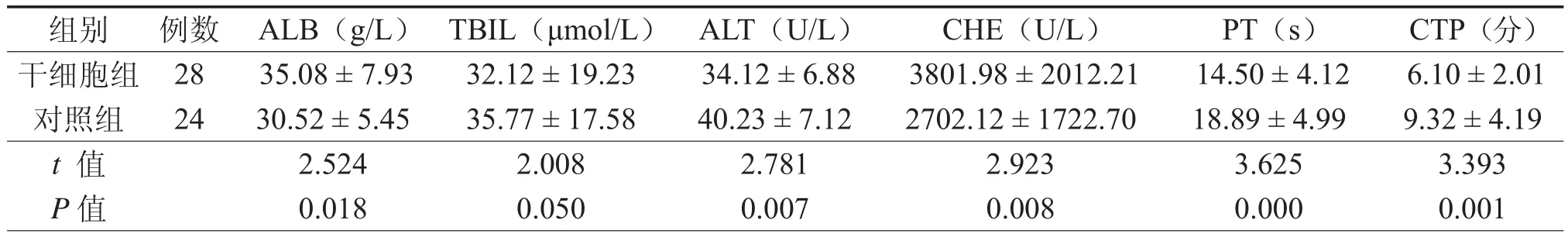
表4 两组失代偿肝硬化患者第96周肝功结果比较(±s)
注:ALB:白蛋白;TBIL:总胆红素;ALT:谷丙转氨酶;CHE:胆碱酯酶;PT:凝血酶原时间;CTP:肝功能分级评分。
组别 例数 ALB(g/L) TBIL(μmol/L) ALT(U/L) CHE(U/L) PT(s) CTP(分)干细胞组 28 35.08 ± 7.93 32.12 ± 19.23 34.12 ± 6.88 3801.98 ± 2012.21 14.50 ± 4.12 6.10 ± 2.01对照组 24 30.52 ± 5.45 35.77 ± 17.58 40.23 ± 7.12 2702.12 ± 1722.70 18.89 ± 4.99 9.32 ± 4.19 t 值 2.524 2.008 2.781 2.923 3.625 3.393 P 值 0.018 0.050 0.007 0.008 0.000 0.001
至96周干细胞组共死亡2例,1例死于上消化道出血,1例死于肝癌;对照组共死亡8例,3例死于肝功能衰竭,1例死于继发感染,2例死于上消化道出血,2例死于肝癌。两组死亡率分别为6.67﹪和25.00﹪(c2= 3.85,P < 0.05)。干细胞组1例(3.33﹪)和对照组2例(6.25﹪)发生肝细胞癌(c2= 0.286,P > 0.05,表3)。同时至96周时,干细胞组的6项肝功指标均低于对照组(t = 2.008 ~ 3.625,P = 0.000 ~ 0.050,表4)。
讨 论
近年来,干细胞移植治疗肝脏疾病取得了很大进展[2-5]。国外学者[6-7]报道自体BMSC移植可促进受损肝脏的功能恢复和再生,能改善血清胆红素、ALB、凝血国际标准化比值、生活质量、Child-Pugh评分及MELD评分,治疗后未见不良反应[8-12]。Piscaglia等[13]研究结果显示G-CSF可促进BMSC迁移到肝脏,同时增强内源性肝脏肝细胞,即卵圆细胞的反应修复肝脏。国内韩英等[14]报道PBSC移植治疗失代偿期肝硬化20例,可以改善肝脏的合成功能。上述研究均提示自体干细胞移植治疗肝脏疾病有效。
骨髓干细胞的获得是通过骨髓穿刺,再经离心、分离制备获取干细胞,而外周血干细胞是通过粒细胞集落刺激因子的动员,经血细胞分离机收集干细胞。理论上认为骨髓源性干细胞种类多,包括造血干细胞、间充质干细胞及骨髓干细胞,细胞更加原始。而外周血干细胞通过粒细胞集落刺激因子的动员,在外周血获取,细胞种类少,主要是造血干细胞。本研究进行的小鼠肝再生的实验中,也证明粒细胞集落刺激因子能促进小鼠的肝再生。
本研究随访分析了96周自体干细胞移植治疗失代偿乙肝肝硬化的临床治疗作用,统计学分析显示:治疗组4周后,患者的酶学指标ALT较治疗前有明显变化好转,TBil从12周始较治疗前有明显好转;肝脏的合成功能指标(ALB和PT)、肝功能(ALB的增高和CTP评分的减少),从12周始较治疗前有明显改善。对照组治疗后4周,患者的酶学指标ALT较治疗前也有明显好转,TBil从12周始较治疗前也有明显好转;但肝脏的合成功能指标及肝功能未见有明显变化。随访至96周,干细胞组有些作用持续存在,共死亡2例,1例死于上消化道出血,1例死于肝癌。对照组共死亡8例,3例死于肝功能衰竭,1例死于继发感染、2例死于上消化道出血,2例死于肝癌。两组死亡率分别为6.67﹪和25.00﹪。干细胞组1例(3.33﹪)和对照组2例(6.25﹪)发生肝细胞癌。随访至96周,结果显示干细胞组在CHE、PT及CTP评分的改善均优于对照组;两组肝脏酶学都有明显好转,考虑与内科综合保肝、降酶及服用核苷类抗病毒治疗有关。死亡率干细胞组明显低于对照组,肝细胞发生癌率两组无差异。
自体干细胞移植可改善患者的肝功能,该结果与国内外相关干细胞移植促进肝脏再生的结果相似。其机制可能是:肝动脉介入输注细胞可使干细胞在肝脏局部产生高浓度的细胞群,有利于其在肝脏中定植并发挥作用[6-7]。动物试验中发现从小鼠尾静脉注入骨髓干细胞,2周后该小鼠肝组织病理片子中也可发现有些细胞形成类似肝细胞样的细胞。自体干细胞移植治疗失代偿肝硬化的效果,目前还缺乏大样本、随机、对照的临床研究证据的支持,从实验及临床的研究结果来看,应当是一种有效、安全的方法,对不同患者,应该掌握合适的治疗时机。总之,自体干细胞移植治疗失代偿肝硬化能改善近期肝功能和降低死亡率,是一种安全、有效的治疗方法。
1 中华医学会肝病学分会、感染病学分会.慢性乙型肝炎防治指南[J].中华肝脏病杂志,2011,19(1):13-24.
2 Schwartz RE, Reyes M, Koodie L, et al. Multipotent about progenitor from bone marrow differentiate into functional hepatocyte-like cells[J]. J Clin Invest, 2002, 109(10): 1291-1302.
3 Theise ND, Nimmakayalu M, Gardner R, et al. Liver from bone marrow in humans[J]. Hepatology, 2000, 32(1):11-16.
4 Yan L, Han Y, Wang J, et al. Peripheral blood monocytes from patients with HBV related decompensated liver cirrhosis can differentiate into functional hepatocytes[J]. Am J Hematol, 2007, 82(11):949-954.
5 Zhang Z, Lin H, Shi M, et al. Human umbilical cord mesenchymal stem cells improve liver function and ascites in decompensated liver cirrhosis patients[J]. J Gastroenterol Hepatol, 2012, 27(Suppl 2):112-120.
6 Gordon MY, Levicar N, Pai M, et al. Characterization and clinical application of human CD34+stem/progenitor cell population mobilized into the blood by granulocyte colonystimulating factor[J]. Stem cells, 2006, 24(7):1822-1830.
7 Furst G, SchulteamEsch J, Poll LW, et al. Poral vein embolization and autologous CD133+bone marrow stem cells for liver regeneration initial experience[J]. Radiology, 2007, 243(1):171-179.
8 Terai S, Ishikawa T, Omori K, et al. Improved liver function in patients with liver cirrhosis after autologous bone marrow cell infusion therapy[J]. Stem cells, 2006, 24(10):2292-2298.
9 Lyra AC, Soares MB, da Silva LF, et al. Feasiblity and safety of autologous bone marrow mononuclear cell transplantation in patients with advanced chronic liver disease[J]. World J Gastroenterol, 2007, 13(7):1067-1073.
10 Mohamadnejad M, Alimoghaddam K, Mohyeddin-Bonab M, et al. Phase 1 trial of autologous bone marrow mesenchymal stem cell transplantation in patients with decompensated liver cirrhosis[J]. Arch Iran Med, 2007, 10(4):459-466.
11 Kharaziha P, Hellstrom PM, Noorinayer B, et al. Improvement of liver function in liver cirrhosis patients after autologous mesenchymal stem cell injection:a phase I-II clinical trial[J]. Eur J Gastroenterol Hepatol, 2009, 21(10):1199-1205.
12 Kim JK, Park YN, Kim JS, et al. Autologous bone marrow infusion activates the progenitor cell compartment in patients with advanced liver cirrhosis[J]. Cell Transplant, 2010, 19(10):1237-1246.
13 Piscaglia AC, Shupe TD, Oh SH, et al. Granulocyecolony stimulating factor promotes liver repair and induces oval cell migration and proliferation in rats[J]. Gasteroenterology, 2007, 133(2):619-631.
14 Han Y, Yan L, Han G, et al. Controlled trials in hepatitis B virus-related decompensate liver cirrhosis:peripheral blood monocyte transplant versus granulocyte-colonystimulating factor mobilization therapy[J]. Cytotherapy, 2008, 10(4):390-396.
Efficacy of autologous stem cells for treatment of decompensated liver cirrhosis: A study of 96 weeks in 62 cases
JIANG Jun*, FAN Ping, LI Dong-liang, CHEN Shi-xiang, HE Xiuhua, XIONG Zhi-yuan,*Department of Infectious Diseases, The No.113 Hospital of People’s Liberation Army, Ningbo 315040, China
JIANG Jun, Email:Jiangjun2005@gmail.com
ObjectiveTo evaluate the clinical efficiency of autologous stem cells (ASC) transfusion for decompensate liver cirrhosis (LC).MethodsA total of 62 chronic hepatitis B patients with decompensated LC, including 30 patients receiving ASC transfusion, and 32 patients receiving saline as the control, were recruited; clinical parameters were evaluated during the 96 weeks of follow-up; SPSS13.0 software was applied for analysis; parametric data were analyzed by t test; non-parametric data were carried out by c2 test between the two groups.ResultsAt weeks 4, 12, 24, 96, there were significant improvement in patients treated with ASC transfusion compared with pretherapy, for serum albumin levels (ALB), total bilirubin levels (TBiL), alanine aminotransferase(ALT), prothrombin time(PT), cholinesterase (CHE)andchild-Turcotte-Push (CTP)( F = 8.521、11.198、39.652、6.172、9.795、10.961, P = 0.000). In the control group, some parameters had significant improvement compared with pretherapy; ALB, TBIL and ALT(F = 5.594、13.602、52.612, P = 0.000), other parameters were similar to pretherapy(CHE)PT and CTP (F = 0.999、1.560、2.371,P = 0.410、0.188、0.055). At 96 week, ALB, TBIL, ALT, CHE, PT and CTP were (35.08 ± 7.93)g/L and (30.52 ± 5.45)g/L(t = 2.524,P = 0.018), (32.12 ± 19.23)μmol/L and (35.77 ± 17.58)μmol/L(t = 2.008,P = 0.050), (34.12 ± 6.88 )U/L and (40.23 ± 7.12)U/L(t = 2.781, P = 0.007), (3801.98 ± 2012.21)U/L and (2702.12 ± 1722.70) U/L(t = 2.923, P = 0.008) ,(14.50 ± 4.12) S and (18.89 ± 4.99 )S(t = 3.625, P = 0.000), (6.10 ± 2.01) min and (9.32 ± 4.19) min for the treatment and control group respectively(t = 3.939, P = 0.001)Mortality in patients treated with ASC transfusion was significant lower than controls(c2= 3.847, P = 0.049). No significant difference in the incidence of liver cancer were observed (c2= 0.286, P = 0.594). Conclusions ASC transfusion is clinically safe and could improve liver function and reduce the mortality in patients with decompensated LC. ASC transfusion, therefore, might be a novel therapeutic approach for patients with decompensated LC.
Stem cell; Transplantation, Autologous; Liver cirrhosis study
2012-08-15)
(本文编辑:陈媛媛)
10.3877/cma.j.issn.2095-1221.2013.01.004
南京军区医学科技创新项目(10MA020),宁波市自然基金(2008A610096)
315040 宁波,解放军第一一三医院肝病科(江军、范平、陈仕祥、王梦炎、何维新、熊志远);南京军区福州总医院肝胆内科(李东良)
江军,Email:Jiangjun2005@gmail.com
江军, 范平, 李东良, 等. 自体干细胞治疗失代偿肝硬化的疗效观察[J/CD].中华细胞与干细胞杂志:电子版, 2013, 3(1): 13-17.
