单发肺炎实变型肺MALT淋巴瘤的多排螺旋CT诊断及鉴别
2013-04-18王春周建军丁玉芹章顺壮马周鹏邱鹏根
王春 周建军 丁玉芹 章顺壮 马周鹏 邱鹏根
●临床研究
单发肺炎实变型肺MALT淋巴瘤的多排螺旋CT诊断及鉴别
王春 周建军 丁玉芹 章顺壮 马周鹏 邱鹏根
目的 分析单发肺炎实变型肺黏膜相关淋巴组织(MALT)淋巴瘤的多排螺旋CT(MSCT)表现,以提高其诊断及鉴别诊断水平。方法 回顾性分析11例患者经手术病理证实的单发肺炎实变型肺MALT淋巴瘤的MSCT和临床资料。结果11例患者中右肺中叶5例,下叶2例,左肺上叶1例,下叶3例;大叶性实变7例,节段性实变3例,非节段性实变1例;2例病灶边缘模糊,类似于炎症,6例边缘模糊程度介于炎症与肺癌之间,3例边缘相对清楚;同邻近胸大肌密度相比较,9例病灶呈略低密度,2例与胸大肌密度接近,CT值39.6~53.3 Hu,平均42.5 Hu;11例病灶内部均未见明显坏死、囊变,9例病灶内见形态及走行相对正常的“空气支气管征”,其中3例内部同时伴有小囊腔;7例CT增强检查,均呈轻~中度较均匀强化,CT值50.5~85.7 Hu,平均66.1 Hu;5例病灶内见“血管漂浮征”;11例病灶均未见明显胸腔积液,2例病灶邻近胸膜增厚,2例伴有纵隔内淋巴结肿大。结论单发肺炎实变型肺MALT淋巴瘤CT上往往表现为肿瘤样的实变、炎症样模糊边缘,多轻、中度较均匀强化,内部常有固有结构的残留,部分可见“空气支气管征”及“血管漂浮征”。MSCT对该肿瘤的的诊断及鉴别具有一定价值。
肺 淋巴瘤 体层摄影术,X线计算机 诊断
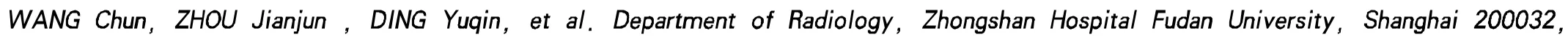

【 Abstract】 ObjectiveTo analyze the MSCT findings of pulmonary mucosa-associated lymphoid tissue lymphoma as single lung consolidation,and improve the diagnostic level.MethodsMSCT findings and clinical data of 11 cases of pulmonary mucosa-associated lymphoid tissue lymphoma as single lung consolidation proven by surgical pathology were reviewed retrospectively.ResultsAmong 11 cases,7 cases located in right lung,4 cases located in left lung;10 cases showed the consolidation of diffetent degree;2 cases with dim edge like inflammation,6 cases showed dim edge in between inflammation and carcinoma,3 cases with clear edge.9 cases were equle to the density of the pectoralis major,2 cases were lower,with nearly 39.6~53.3 Hu,the mean value was 42.5 Hu.There were no obvious necrosis or cystic change in all lesion.Consolidation with air bronchogram could be seen in 9 cases;7 cases showed homogen-eous enhancement of slightly to morderate degree in contrast enhancement CT,and the CT value were 50.5~85.7 Hu,the mean value was 66.1 Hu."blood vessal floated-sign"can be seen in 5 cases.There were no obvious hydrothorax in all lesions,2 cases showed pleural thickening,2 cases showed the intumescentia of lymph node in the mediastinum.ConclusionPulmonary mucosa associated lymphoid tissue lymphoma as single lungconsolidation always shows the lung consolidation as tumours,dim edge as inflammation,homogeneous enhancement of slightly to morderate degree in contrast enhancement CT,consolidation with air bronchogram and"blood vessal floated-sign"can be seen in some lesions.
肺黏膜相关淋巴组织(pulmonary mucosa-associat- ed lymphoid tissue lymphoma,MALT)淋巴瘤是结外淋巴瘤一种罕见类型,影像表现多样,缺乏特异性[1],其中单发的肺炎实变型MALT淋巴瘤更为罕见,术前明确诊断非常困难,误诊率较高,笔者收集11例单发肺炎实变型肺MALT淋巴瘤的多排螺旋CT(MSCT)资料,着重分析其CT表现并结合相关病理基础,期望能为临床诊治提供帮助。
1 资料和方法
1.1 一般资料 收集2004-5—2012-07复旦大学附属中山医院及温州医学院附属慈溪医院经手术或穿刺活检病理证实的单发肺炎实变型MALT淋巴瘤患者共11例,其中男8例,女3例,年龄38~67岁,平均48岁。主要临床表现为咳嗽、咳痰5例,低热、乏力1例,胸痛、胸闷1例,体检发现4例,病程2个月~3年,平均1.3年。
1.2 检查方法 采用GE Light speed 16排螺旋CT机,120kV,300mA,FOV230mm×230mm,采集矩阵 256× 256,层厚及层距5mm,7例平扫后行增强检查,对比剂选用碘帕醇(370mgⅠ/ml),经肘静脉注射,总量按1.5 ml/kg计算,注射流率2.2ml/s。注射对比剂后55s开始增强扫描。4例仅平扫检查。
由3位中级职称以上医师分别对图像进行观察,主要观察征象:(1)病灶部位、范围、形态、密度、轮廓及周边结构变化等;(2)动态增强扫描病灶强化方式、肿瘤内部征象等。
2 结果
2.1 CT平扫 本组11例患者中,病灶位于右肺中叶5例,右肺下叶2例,左肺上叶1例,左肺下叶3例;大叶性实变7例,节段性实变3例,非节段性实变1例;2例病灶边缘模糊,类似于炎症,6例边缘模糊程度介于炎症与肺癌之间,见图1A,3例边缘相对清楚。11例病灶内部均未见明显坏死、囊变,同邻近胸大肌密度相比较,9例病灶呈略低密度,2例与胸大肌密度接近,CT值39.6~53.3 Hu,平均42.5 Hu,见图2、图3A。9例病灶内见形态及走行相对正常的“空气支气管征”,见图3A,其中3例内部同时伴有小囊腔。11例病灶均未见明显胸腔积液,其中2例病灶邻近胸膜增厚,2例伴有纵隔内淋巴结肿大。
2.2 CT增强检查 本组资料共有7例行CT增强检查,且均呈轻~中度较均匀强化,CT值50.5~85.7Hu,平均66.1 Hu;5例强化灶内见形态及走行都相对正常的肺动、静脉,即“血管漂浮征”,见图1B、图3B及图4。
2.3 术前诊断及病理表现 本组CT定性诊断正确6例,误诊5例,分别误诊为感染性病变3例、细支气管肺泡癌及纵隔型肺癌各1例。6例行手术切除,5例经穿刺活检明确诊断。病理表现:大体观肿块界限清楚,切面呈灰白或灰红色,呈鱼肉样改变,质脆,肺组织结构基本保留。镜下见肿瘤组织内小淋巴样细胞呈弥漫分布,细胞大小、形态一致,胞质少,核分裂未见;瘤细胞以支气管、细支气管肺泡上皮细胞浸润为主。免疫组化标记显示瘤细胞表达B细胞相关抗原;11例患者中白细胞共同抗原(LCA)、CD79a均为阳性,7例 CD43阳性,CD5、CD10、CD23均为阴性。
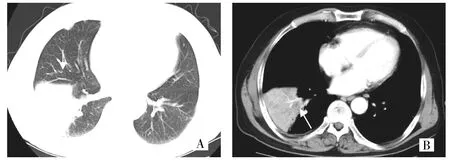
图1 右肺下叶MALT淋巴瘤[A:肺窗示右肺下叶大片状实变影,病灶边缘相对清楚,周围肺纹理清晰,未见充血及渗出灶(箭头所示);B:纵隔窗增强示右肺下叶大片实变轻、中度强化,内见走行及形态相对正常的肺血管,即“血管漂浮征”(箭头所示),右侧胸膜轻度增厚]
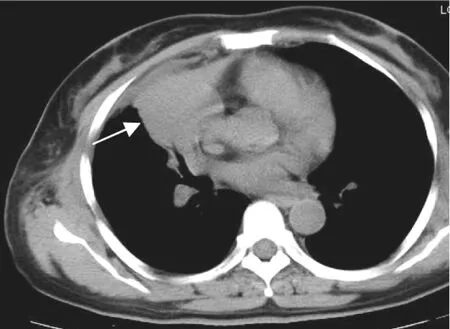
图2 右肺中叶MALT淋巴瘤[纵隔窗平扫示右肺中叶节段性实变,边缘清楚轻度外膨,内部密实均匀,与胸大肌呈等密度(箭头所示)]
3 讨论
肺MALT淋巴瘤起源于肺黏膜相关淋巴组织,是一种罕见的低度恶性的结外边缘带B细胞淋巴瘤[2],占肺原发性淋巴瘤的70%~80%[3]。其中70%为多发病灶[4],单发病灶相对少见。肿瘤起源于肺间质,单一细胞为主沿支气管血管周围间隙浸润生长,侵犯肺的不同部位,产生不同病理组织学改变,从而造成影像学表现的多样性,并可能与其他疾病重叠,术前诊断困难。本病多见于老年人,男性稍多,具有病程长、进展慢、症状轻等惰性发展特点,以轻微呼吸系统表现为主要首发症状,临床症状较大叶性肺炎及肺癌轻[5],一般抗炎治疗无效。本组病例均为单发病灶,考虑与病程相对较短有关。除2例中年女性患者外,其余9例的临床特点与文献报道相仿。
肺MALT淋巴瘤影像学表现多样,其中单发肺炎实变型易误诊为感染性病变(肺炎、结核)、肺炎实变型细支气管肺泡癌。但结合本组资料分析,笔者认为以下几点在鉴别中值得注意:(1)肿瘤密实均匀,病灶密度、境界介于炎症与周围型肺癌之间:由于肺MALT淋巴瘤以单一细胞为主堆积,瘤体内细胞密集程度高,富含液体的间质成分少[4],所以密度较炎症高,而低于肺癌,且密度相对均匀,坏死、囊变很少见。而肺癌多呈混杂密度实变影,病变内部常见有单发或多发的、大小不等的空腔样病变或小泡征象。本组11例病灶均呈不同程度的肿瘤样密度实变,其中9例密度较肌肉密度略低,2例与肌肉密度相仿,CT值39.6~53.3Hu,平均42.5Hu,内部均未见明显低密度坏死、囊变改变,考虑可能与肿瘤很少累及小动脉有关。也有文献报道[4]肺内淋巴瘤病灶边缘多类似于炎症样模糊边缘,呈“晕征”,为肿瘤细胞向周围肺野浸润生长所致。本组2例病灶边缘模糊,类似于炎症,6例边缘模糊程度介于炎症与肺癌之间,3例边缘较清楚。虽然肺MALT淋巴瘤边缘多模糊类似于炎症,但毕竟为肿瘤性病变,实变轮廓有一定的外膨占位性改变,而且周边肺叶较少出现充血、渗出等炎症性的伴发征象。(2)固有解剖结构的残留:肺MALT淋巴瘤起源于肺间质,沿支气管、血管周围生长和浸润,但是由于恶性程度低,多不易破坏管壁,病灶内多见形态及走行相对正常的支气管,增强后可见形态正常的肺动脉和肺静脉[6-7]。本组9例病灶内见“空气支气管征”,支气管走行自然,内壁相对光滑,未见不规则狭窄及壁结节,其中3例同时伴有小泡征。虽然肺炎型支气管肺泡癌病灶内部也可出现“空气支气管征”,但肿瘤恶性程度高,支气管壁多受侵犯、牵拉而呈扭曲、不规则狭窄的枯枝状[6]。炎性实变“空气支气管征”与MALT淋巴瘤十分相似,通过本组资料,笔者发现两者在同等范围实变的病灶内,MALT淋巴瘤的“空气支气管征”较炎性实变相对孤立、稀少,与实变范围不成比例,且多见于较大支气管。本组5例病灶内见走行相对正常的肺动、静脉,即“血管漂浮征”,与“含气支气管征”影像病理基础及鉴别意义相同。(3)强化特征:赵倩等[8]报道肺原发淋巴瘤强化明显,增强幅度较大,而本组7例病灶强化程度均不明显,呈轻、中度均匀强化,CT值50.5~85.7 Hu,平均66.1Hu,与其不符,考虑与肿瘤细胞密集堆积于肺间质,肿瘤血管少而细小有关。在强化程度上,MALT淋巴瘤较炎性实变弱,有时与细支气管肺泡癌相似,但是由于肺炎型肺泡细胞癌病灶内黏液及小结节癌灶的存在,有时强化不均匀,而MALT淋巴瘤坏死、囊变相对少见,多呈均匀强化[4]。(4)继发征象:胸腔积液及纵隔淋巴结肿大是肺MALT淋巴瘤的少见继发征象,本组病例均未见明显胸腔积液,笔者认为大而密实的肺组织实变却少有胸腔积液,也是肺MALT淋巴瘤的一个特点,肺炎型支气管细胞癌进展迅速,常累及邻近胸膜,胸腔积液多见。Bae等[9]报道的21例肺MALT淋巴瘤中,1例显示纵隔及双肺门淋巴结肿大,但淋巴结活检证实为结节样增生,而非肺MALT淋巴瘤浸润。本组病例中有2例伴有纵隔内淋巴结肿大,手术病理证实为淋巴结慢性炎症,与文献报道一致。
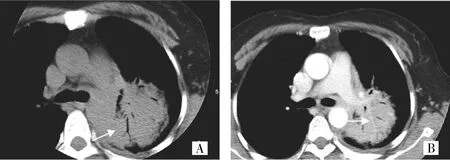
图3 左肺上叶MALT淋巴瘤[A:纵隔窗平扫示左肺上叶大片较均匀实变,内见“空气支气管征”(箭头所示),左侧胸膜增厚;B:纵隔窗增强示左肺上叶大片实变轻、中度均匀强化,内见形态及走行相对正常的肺动脉,呈“血管漂浮征”(箭头所示)]

图4 左肺下叶MALT淋巴瘤[纵隔窗增强示左肺下叶大片状实变影,中度均匀强化,内部相对均匀密实(箭头所示),见肺动、静脉,形态相对正常,呈“血管漂浮征”,两侧未见明显胸腔积液]
综上所述,单发肺炎实变型肺MALT淋巴瘤具有以下影像特征:肿瘤密度的片状实变、介于炎症与肺癌之间的模糊边缘,内部常有固有结构的残留(空气支气管征、血管漂浮征),多呈轻、中度较均匀强化,少见胸腔积液及纵隔淋巴结肿大等继发改变,影像学表现与临床表现不相符,抗炎治疗效果不明显。以上几点在与感染性病变或肺炎型细支气管肺泡癌的鉴别中具有重要意义。由于小细胞形肺癌也是在黏膜下生长,也为单一小细胞堆积,两者的鉴别存在一定难度,最后确诊依赖于病理组织学检查。
[1] 彭卫军,朱雄增.淋巴瘤影像诊断学[M].上海:上海科学技术出版社,2008:105.
[2] Harris N L,Jaffe E S,Stein H,et al.A revised European-American classification of lymphoid neoplasms:a proposal from the International Lymphoma Study Group[J].Blood,1994,84(5):1361-1392.
[3] Kurtin P J,Myers J L,Adlakha H,et al.Pathologic and clinical features of primary pulmonary extranodal marginal zone B-cell lymphoma of MALT type[J].Am J Surg Pathol,2001,25(8):997-1008.
[4] 周建军,丁建国,周康荣,等.结外淋巴瘤:影像学共性特征与病理的关系[J].临床放射学杂志,2007,26(6):618-622.
[5]石荟,韩一平,李永怀,等.原发性肺非霍奇金淋巴瘤的影像学表现及其病理学基础对照研究[J].中国呼吸与危重监护杂志,2011,3,10(2):171-175.
[6] 宋伟,王立,严洪珍.肺内淋巴瘤的影像诊断 [J].中华放射学杂志, 2001,35(1):49-51.
[7]Kinsely B L,Mastey L A,Mergo P J,et al.Pulmonary mucosa-associated lymphoid tissue lymphoma:CT and pathologic findings [J].AJR,1999,172(5):1321-1326.
[8] 赵倩,赵绍宏,蔡祖龙,等.原发性肺淋巴瘤的CT表现[J].中国临床医学影像学杂志,2009,17(1):42-45.
[9]Bae Y A,Lee K S,Han J,et al.Marginal zone B-cell lymphoma of bronchus-associated lymphoid tissue:imaging findings in 21 patients[J].Chest,2008,133(2):433-440.
The diagnosis and discriminability of MSCT for pulmonary mucosa-associated lymphoid tissue lymphoma as single lung consolidation
Lung Lymphoma X-ray,tomography Diagnosis
2012-11-13)
(本文编辑:胥昀)
复旦大学IBS资助项目(12408)
200032 上海,复旦大学附属中山医院放射科(王春、周建军、丁玉芹,王春系进修生,现在温州医学院附属慈溪医院工作);温州医学院附属慈溪医院放射科(章顺壮、马周鹏、邱鹏根)
周建军,E-mail:zhou.jianjun@zs-hospital.sh.cn
