腹膜后肾上腺外副神经节瘤的CT诊断
2013-04-18李季
李季
●检测诊断
腹膜后肾上腺外副神经节瘤的CT诊断
李季
副神经节瘤是指体内散在分布的,与交感或副交感神经有联系的嗜铬或非嗜铬的神经上皮样细胞团,是一类起源于神经嵴细胞的肿瘤。主要分布于头颈、纵隔、肾上腺及腹膜后等有副神经节聚集的部位,临床上较为少见[1-2]。笔者收集了12例手术切除后经病理组织学确诊的腹膜后肾上腺外副神经节瘤患者的资料,探讨其CT表现特点,以提高对本病诊断的认识。
1 资料和方法
1.1 一般资料 2010-09—2012-06于本院手术切除后经病理组织学确诊为副神经节瘤的患者共12例,其中男5例,女7例,年龄11~69岁,平均39.5岁。其中1例为多发病灶,其余均为单发。临床表现为阵发性高血压、心悸、头晕11例,无症状1例。
1.2 方法 全部患者均行CT平扫及增强扫描。使用德国西门子Sensation 64型螺旋CT机和SOMATOM Definition Flash双源CT机,扫描参数为管电压120 kV,层厚5.0mm,螺距5,分别进行平扫及三期增强扫描,即动脉期、门脉期及延迟期。对比剂采用非离子型对比剂碘海醇注射液(商品名:欧乃派克)100ml,注射速度3ml/s,注射对比剂后35、60和280s开始扫描。
2 结果
2.1 病变部位和特点 12例患者中,除1例病灶位于膀胱(图1),其余均位于腹膜后肾脏水平主动脉旁区。其中主动脉右侧9例,左侧3例。病灶均呈圆形或类圆形团块状,边缘光滑。病灶最大截面 1.6cm×1.8cm~14.0cm×7.2cm。其中,病灶最大径<2cm共3例,病灶最大径2~10cm共9例,最大径>10cm 1例。
2.2 CT表现 12例患者共13个病灶,其中3个病灶平扫表现为密度较均匀的软组织肿块,CT值40~50Hu,增强后动脉期明显强化,CT值90~110Hu,门脉期密度降低,延迟期扫描病灶呈等密度。余10个病灶,其中1个平扫见明显囊变及环形钙化(图2);2个病灶见斑点状钙化(图3)。其余病灶平扫为不均匀软组织密度肿块,增强后动脉期呈显著不均匀强化,内见低密度无强化坏死区,病灶实性部分CT值约91~125Hu,部分区域强化程度与大血管接近,门脉期病灶实性部分密度降低,延迟期病灶呈等密度(图4)。1例患者膀胱内病灶,强化方式与其他病灶相似(图1)。
3 讨论
副神经节瘤分类方法目前尚未完全统一。根据WHO 2004年内分泌肿瘤分类,将起源于肾上腺外交感神经和副交感神经嗜铬体者统称为肾上腺外副神经节瘤,沿主动脉周围的交感神经链分布,可发生于从颅底到盆腔之间的任何部位。临床上根据是否分泌儿茶酚胺及有无相应临床症状分为功能性和非功能性肿瘤[2]。功能性肿瘤主要临床表现为高血压、头晕、多汗和心悸等,常可被早期发现。非功能性肿瘤多无明显临床症状,常为无意中发现,或肿瘤较大压迫周围组织器官出现相应症状时被发现,如出现腹痛、腹胀、腰痛、大便次数增多、尿频或下腔静脉受压导致静脉回流障碍引起下肢水肿等。功能性副神经节瘤又称嗜铬性副神经节瘤,多见于腹膜后副腰节、纵隔、膀胱等部位。非功能性副神经节瘤又称非嗜铬性副神经节瘤、化学感受器瘤,多见于颈动脉体、颈静脉球体,也可见于腹膜后体、主动脉体和迷走神经体,偶见于鼻腔、胃十二指肠、膀胱颈部、肝脏等部位,偶有副交感神经功能。两种副神经节瘤的诊断均依靠临床和实验室检查。
分析本组病例并结合相关文献,笔者总结腹膜后肾上腺外副神经节瘤的CT表现特点如下:(1)发病部位:副神经节组织常沿交感神经链分布,所以副神经节瘤也以这些部位多见,如肾门水平主动脉旁区(46%)、Zukerkandle器(29%)、后纵隔脊柱旁(10%)和头颈部(2%~4%),但也可见于一些少见部位,如胆囊、膀胱、子宫、十二指肠及精索等[1],本文12例患者中11例病灶位于肾门水平主动脉旁区,1例病灶位于膀胱,与文献报道相符。(2)肿瘤大小和形态:肿瘤大小变化很大,本文病灶直径最小者<2cm,最大者>10cm。病灶形态较规则,呈圆形或类圆形,边界清楚,与文献报告符合。(3)CT平扫表现:副神经节瘤由于供血不均,容易出现变性,因而瘤内坏死、钙化和囊变等较常见,在CT影像上表现为密度不均性软组织肿块。有文献报道囊变区多见不规则分隔样结构[3],本组患者病灶囊变区密度较均匀,未见明显分隔。(4)CT增强表现:由于副神经节瘤为富血供肿瘤,所以增强后动脉期强化显著,呈明显不均匀强化,部分区域强化程度与血管接近,病灶周围或瘤内可见纡曲强化的血管影,门脉期病灶密度减低,延迟期呈等密度,呈现“快进慢出”特点。文献报道副神经节瘤呈早期、进行性延迟强化[1],本文患者病灶此种强化特点不明显,原因可能与病例较少或延迟时间不同有关。
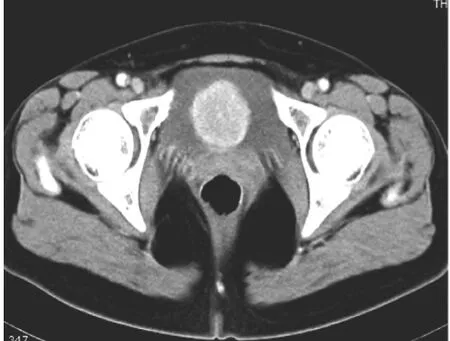
图1 膀胱副神经节瘤(动脉期显著均匀强化)

图2 腹膜后副神经节瘤(广泛囊变及环形钙化)
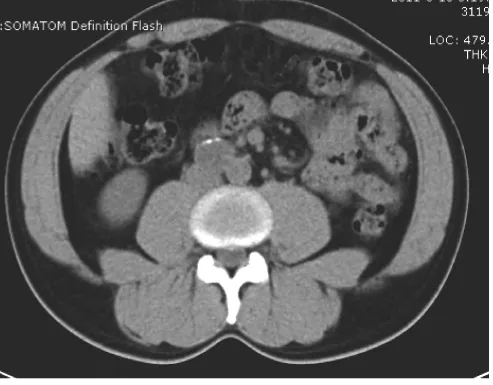
图3 右肾下极水平主动脉右侧副神经节瘤(肿瘤前缘见斑点状钙化)
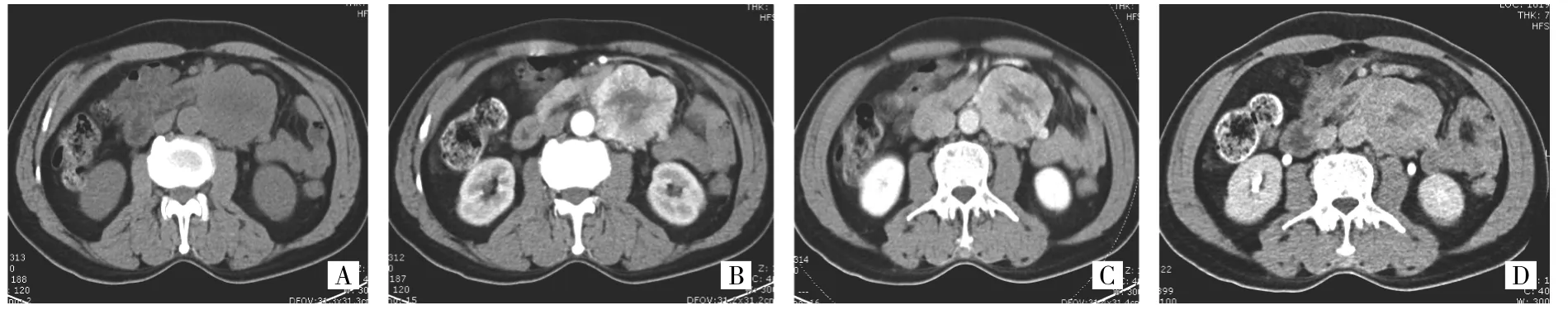
图4 腹膜后副神经节瘤(A:平扫提示病灶为软组织密度;B:动脉期病灶显著不均匀强化,内见无强化坏死区;C:门脉期病灶实性部分密度减低;D:延迟期病灶实性部分呈等密度)
腹膜后肾上腺外副神经节瘤多为良性,少数为恶性,其组织学改变与生物学行为不一致,病理组织学检查通常难以准确判断其良、恶性,因为组织学分化好者也可出现转移,而镜下判断为恶性者其生物学行为亦可为良性,故主要通过有无局部浸润、淋巴结或远处转移来判断其良、恶性。本文中12例患者的CT表现均未发现肿瘤周围侵犯及远处转移征象。
副神经节瘤鉴别诊断:腹膜后可发生一系列的间叶细胞源、尿生殖细胞源、神经细胞源的肿瘤和肿瘤样病变,这些病变需要和本病鉴别。其中最常见者为脂肪肉瘤,因绝大多数肿瘤内含有成熟脂肪组织,鉴别诊断较容易。另一种常见肿瘤为平滑肌肉瘤,其位于腹膜后者多见于左上腹膜后区,即左侧肾上腺区、脾区及胰尾区,病变常侵犯周围组织。腹膜后神经鞘瘤发病与本病类似,常位于中线旁区,肿瘤囊变坏死常见。参考临床上患者发病年龄、高血压表现及24h尿儿茶酚胺代谢物水平,较易作出CT诊断。位于肾上腺区的副神经节瘤要与肾上腺的肿瘤鉴别,如发现使肾上腺组织受压移位的肾上区肿块应考虑本病诊断。如影像学检查不能明确正常肾上腺组织存在,则需依靠病理组织学检查以明确诊断[2-4]。
综上所述,发生于腹膜后腹主动脉旁的肿瘤,CT多表现易囊变、坏死、钙化,增强后实性部分动脉期显著强化,门脉期密度降低,延迟期则呈等密度,结合高血压、心悸等临床表现,诊断应考虑到副神经节瘤可能。
[1]文阳,王华,王伯胤.肾上腺外副神经节瘤的临床特点与CT诊断价值[J].中国临床医学影像杂志,2009,20(4):286-289.
[2]王亚蓉,王欣璐,王璐,等.肾上腺外腹膜后副神经节瘤的CT、MRI表现[J].放射学实践,2000,16(2):67-69.
[3]张帅,余长亮,李仁民,等.腹膜后肾上腺外副神经节瘤的CT表现[J].中国介入影像与治疗学,2012,9(7):535-538.
[4]吴爱兰,韩萍,冯敢生,等.腹膜后神经源性肿瘤的CT诊断[J].临床放射学杂志,2006,25(6):547-550.
2013-07-04)
(本文编辑:胥昀)
101300 北京市顺义区医院放射科
