颈椎手术联合腰大池引流术治疗无骨折脱位型颈髓损伤
2013-04-08付美清赵敏周江军杨俊高伟熊斌史柏娜
付美清,赵敏,周江军,杨俊,高伟,熊斌,史柏娜
(解放军第184医院骨科二病区,江西 鹰潭 335000)
无骨折脱位型颈髓损伤是急性颈髓损伤的一种特殊类型。此种损伤在X线、CT及MRI检查中无骨折及脱位征象,但临床上有神经受损的症状,也称之为无放射影像颈髓损伤[1,2]。我院自2001-05-2011-10共收治57名无骨折脱位颈髓损伤患者,分别采用保守、手术及手术结合腰大池引流治疗,取得了一定疗效。现总结我们的经验,对三种不同治疗方法进行分析探讨。
1 对象和方法
1.1 研究设计及目的 对回顾性分析资料进行系统评价,旨在评价比较保守治疗、颈椎手术治疗及颈椎手术联合腰大池引流术治疗无骨折脱位型颈髓损伤的效果,以为该类型疾病寻找最佳的治疗方案。评估指标为治疗前后的JOA评分。
1.2 时间地点 2001-05-2011-10我院骨科完成治疗。
1.3 对象 共收治57名无骨折脱位型颈髓损伤的患者,其中男41例,女16例,平均年龄54岁,交通事故伤42例,高空坠落伤9例,跌伤6例,所有患者伤后即出现不同程度的颈髓损伤症状或体征,如四肢及躯干疼痛、麻木,感觉过敏、肌力减退Hoffmann征或Babinski征阳性。治疗分保守组、手术组与手术结合腰大池引流组:保守组18例,男12例,女6例,均为不完全和单节段颈髓损伤,年龄40~58岁。手术组16例,男12例,女4例,年龄50~67岁,其中单节段颈髓损伤9例,双节段5例,三节段2例。手术结合腰大池引流组23例,男17例,女6例,平均年龄55岁,其中单节段颈髓损伤15例,双节段6例,三节段2例。
1.4 纳入标准 ①有明确的外伤病史,伤后主诉颈部疼痛,并合并神经症状;②经X线、CT检查均未发现骨折及脱位,MR检查发现T2像颈髓呈高信号改变或不改变36例。
1.5 治疗方法 所有患者入院后均常规采用枕颌带牵引,即刻给予生命支持,静脉滴注大剂量激素、消肿利尿、神经营养药物等脊髓损伤保护治疗,快速进行临床及影像学评价。
1.5.1 保守治疗 继续使用枕颌带牵引,必要时改用颅骨牵引3~5周后,给予颈托或石膏围领保护,高压氧治疗3周。
1.5.2 手术治疗 根据CT及MRI显示15例单节段颈椎间盘突出或局限性退变性颈椎管狭窄,行前路颈椎间盘切除减压取髂骨融合术9例,颈椎体次全切钛笼植骨融合钛板内固定术6例,2例三节段损伤伴有多节段退变性椎管狭窄、后纵韧带骨化者,一期前后联合入路手术治疗1例,采用后路揭盖式全椎板减压侧块内固定术1例,治疗后均给予脊髓营养保护及高压氧治疗3周。治疗后颈围保护3个月。(图 1)
1.5.3 手术结合腰大池引流组 病情明确后即行腰大池穿刺引流,患者胸膝位侧卧于病床上,助手牵引颈部,以防止再次损伤颈髓,取L3-L5间隙为穿刺点。用一次性硬膜外麻醉包,常规消毒铺巾,局部麻醉穿刺部位,12号粗针破皮,16号硬膜外穿刺针垂直皮肤刺入,有落空感时达蛛网膜下腔,抽出针芯,见脑脊液流出,将一内经为1 mm的硬膜外导管送达腰大池3~4 cm,导管另一端可见脑脊液呈水珠样滴出,缓慢拔出穿刺针,缝线固定引流管,外接外引流袋[3]。再行颈椎手术治疗,前路颈椎间盘切除减压取髂骨融合术14例,颈椎体次全切钛笼植骨融合钛板内固定术7例,一期前后联合入路手术治疗1例,采用后路揭盖式全椎板减压侧块内固定术1例。治疗后继续保持引流管通畅,注意观察滴速及每日引流量,保持脑脊液引流量每日240~400 ml,定期于三通处留取脑脊液标本化验,定期换药、更换密闭外引流装置,引流时间一般在3~7 d。给予脊髓营养保护及高压氧治疗3周,治疗后颈围保护3个月。
1.6 统计学处理
采用日本骨科学会脊髓功能评分标准(JOA 17分法)评估[4],所有评估的数据采用SPSS 13.0统计软件分析,计量资料用±s表示,保守组、手术组和手术结合腰大池引流组治疗前后JOA评分进行检验,对所有评分进行统计分析,P<0.01为差异有显著性意义。
2 结果
2.1 纳入患者随访分析 所有患者随访1年以上,57例患者均于治疗后1周、3月、1年复诊或电话随访,均进入结果分析。
2.1 研究结果 该研究57名患者均获随访,随访时间均超过12个月,最长随访4年。57名患者JOA评分均有不同程度的增加。对所有数据采用SPSS 13.0软件进行重复测量检验,F=19.123,P<0.01,表明三种方法治疗结果有统计学差异,保守组、手术组与手术联合引流组术前评分P>0.01,术前评分无统计学差异,治疗后各阶段评分P<0.01,表明术后治疗效果有显著差别。(表1)
表1 保守组、手术足与手术结合腰大池引流组前后JOA评分(±s)
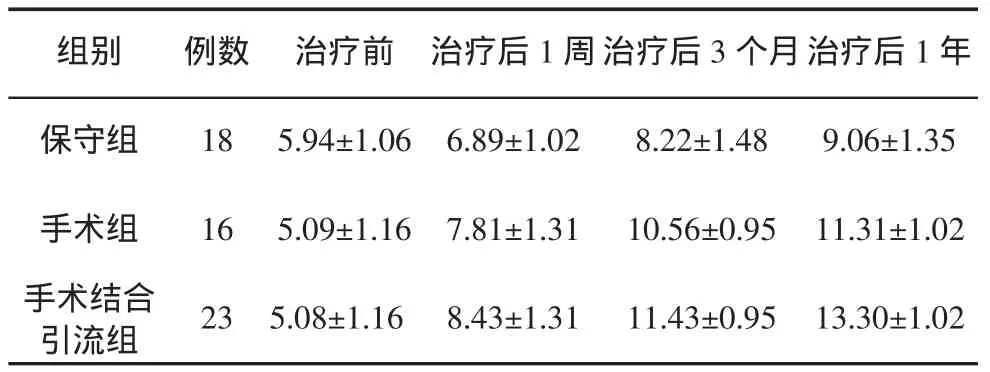
表1 保守组、手术足与手术结合腰大池引流组前后JOA评分(±s)
?
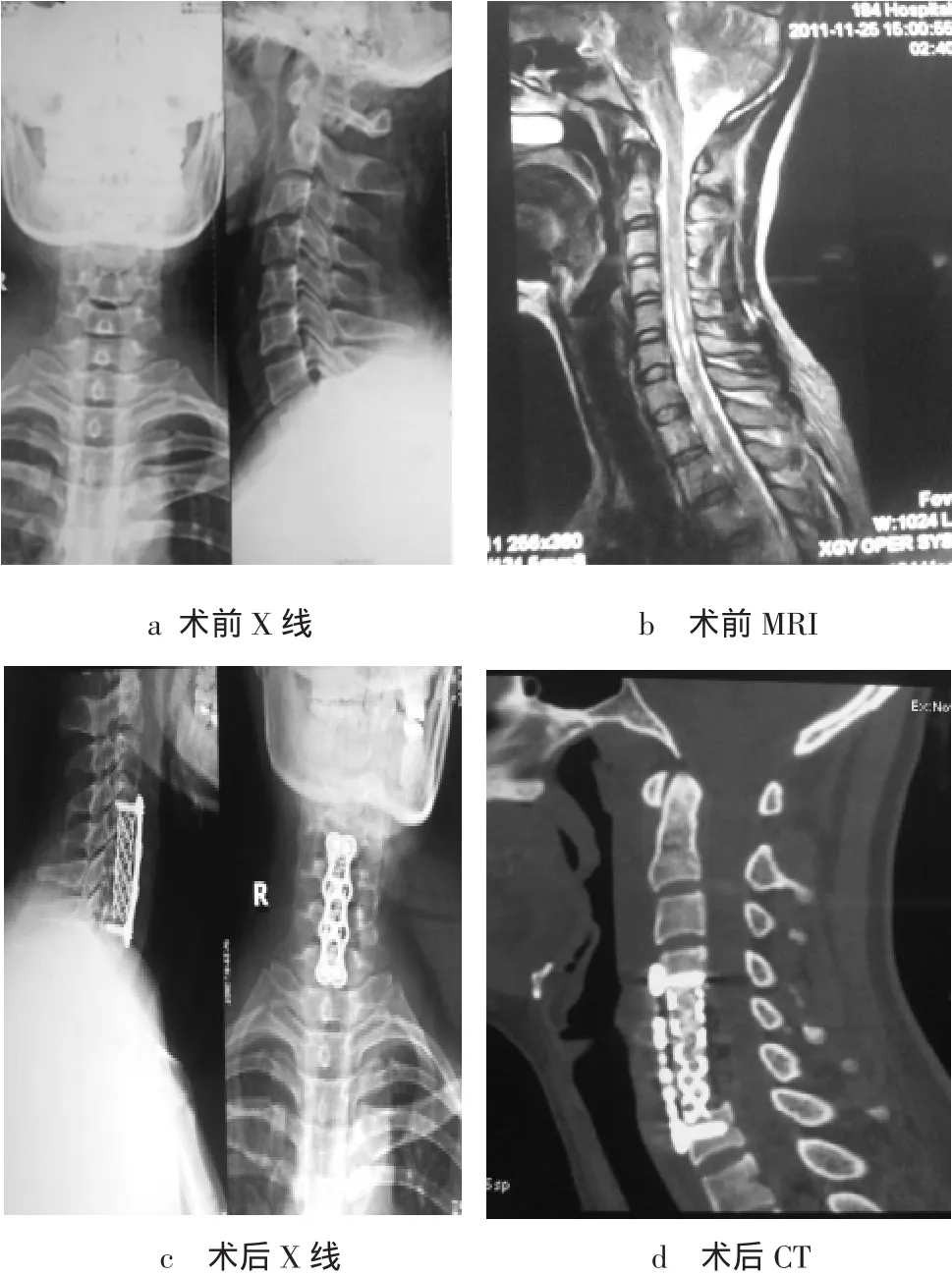
图1 颈椎无骨折脱位型脊髓损伤手术前后影像资料
3 讨论
3.1 无骨折脱位型颈髓损伤发病机制 目前研究表明,无骨折脱位型颈髓损伤发病机制已基本明确。Flynn、Gunvarsson 等[5,6]认为其病理基础是外伤引起的颈椎间盘突出或后方受损软组织挤压为主的节段性颈脊髓损害。大部分患者本身存在如颈椎先天发育异常、颈椎间盘退变突出、退变性颈椎管狭窄、椎体后缘骨赘形成、后纵韧带肥厚与骨化、颈椎失稳、黄韧带肥厚或骨化等疾病。当这些高危因素存在时,平时患者无明显不适或只有轻微症状,一旦有外力因素作用时,颈椎骤然伸屈,原本狭窄处对颈髓突然挤压,造成颈髓损伤,伤后颈髓继发充血、出血、水肿,导致脊髓血管栓塞从而进一步加重颈髓损伤。而颈髓损伤的程度[7]取决于伤前颈椎管狭窄程度,伤前椎管越狭窄,伤后症状越重。
3.2 无骨折脱位型颈髓损伤治疗方法的选择 急性脊髓损伤的治疗原则是防止或减少脊髓继发性损害,尽最大可能为脊髓功能恢复创造有利条件[8]。其具体治疗方法仍存在争议,赵敦炎等人[9]主张保守治疗,他们认为,该类患者脊髓损伤绝大多数为不完全性损伤,其静态稳定不受影响,短时间内制动就能自然恢复稳定;而且手术治疗后脊髓功能也未必能完全恢复的可能,而脱水剂、神经节苷脂(GM-1)、大剂量激素冲击治疗可一定程度上阻断脊髓继发损伤,部分患者因此而完全恢复。随着本病病理基础的明确和认识,绝大多数主张手术者则认为[10],该类损伤的发生基于各种高危因素的存在,早期减压可以减轻脊髓水肿,降低脊髓内部压力,从而改善脊髓的血循环,避免或减轻脊髓的继发性损害,从而促进炎性因子及相关化学介质的代谢[11],而颈椎内固定手术可使颈椎获得即刻稳定,避免脊髓受到二次损伤。
但是单纯手术治疗只是即刻消除了致伤因素,对治疗后脊髓水肿、充血、出血及局部产生的炎性因子[10]无法控制。因此我们在单纯手术的基础上,增加了腰大池引流术,操作简单、损伤小,外接自制输液器引流,可以防止脑脊液倒流引起的感染,治疗后可以即时测量髓内压力,并根据髓内压力的变化调节引流速度,可控制降低脊髓内压力的速度,避免过快过慢引起并发症,该方法还可促进脑脊液循环代谢,及时引流出血液细胞发生崩解所产生的一氧化碳、花生四烯酸、5-HT、内皮素、组胺等炎性介质,有效防止因炎性介质引起的一系列问题。
我们的结果表明,治疗后1周、3月及1年复查,保守组JOA评分增加幅度均明显低于其它二组。保守组在脊髓功能上虽有一定的恢复,但效果有限,随着时间推移,脊髓功能仍有可能进一步加重,原因在于基础病变未得到有效治疗。而手术组JOA评分较保守组有所增加,脊髓功能恢复较快,可能是手术去除了原发病因,恢复颈椎的稳定性,为脊髓功能恢复创造了有利条件。手术联合腰大池引流组JOA评分较其它两组增加幅度更大,可能是引流较早降低了髓内压力,引流出颈髓损伤所产生的炎性介质,从而改善脊髓血循环,加速脊髓代谢,避免了脊髓继发损伤,故我们认为早期手术结合腰大池引流术治疗无骨折脱位颈髓损伤更有助于脊髓功能的恢复。
3.3 腰大池引流结合手术治疗的注意事项 该方法创伤小,但是运用时需注意以下几点:①应在严格规范下无菌操作、加强引流管及引流量的管理、严密监控患者病情,避免带来感染、椎管内出血等并发症的发生;②引流时应即时观察脑脊液压力,并结合患者临床表现来控制引流速度和引流量,避免过快过慢造成并发症的发生;③如果有血友病等出血性疾病的患者不建议使用,治疗后难以拔除引流管。
综上所述,我们认为对无骨折脱位颈髓损伤患者的采用腰大池引流结合手术治疗效果好,可以明显提高治疗后脊髓功能的恢复,改善患者生活质量。
[1] Trigylidss T,Yuh SJ,Vassilyadi M,et a1.Spinad cord in juries without radiographic abnormality at two pediatric tratma centers in ontario[J].Pediatr Neurosurg,2010,46:283-289.
[2] 徐云强,冯世庆,王沛,等.无骨折脱位型颈脊髓损伤的病理特点及诊治分析[J].天津医科大学学报,2008,14:142-147.
[3] 王忠诚.神经外科学[M].武汉:湖北科学技术出版社,2005.169-170.
[4] 平林冽.日本整形外科学会颈髓症治疗成绩判定基准[J].日整会志,1994,68:490.
[5] Flynn JM,Closkey RF,Mahboubi S.et a1.Role of magnetic resovance imaging in the assessment of pediatric cervical spine injuries[J].J Pediatr Orthop.2005,22(4):573-577.
[6] Gunvarsson T.Fehlings MG.Acute neurosurgical management of traumatic brain iniury and spinal cord injury[J].Curt Opin Neur,2003,16(6):717-723.
[7] 詹翼,吴增晖,章凯,等.无骨折脱位型颈脊髓损伤3种金属置入物疗效观察[J].中国组织工程研究与临床康复,2010,14(22):4135-4138.
[8] Charles RC.The cervical spine[M].3rd ed.Philadelphia:Lippinctt Raven,1998,541-563.
[9] 赵敦炎,赵剑.对急性创伤性无骨折脱位型颈脊髓损伤的病因探讨[J]. 中华骨科杂志,1997,17(5):284-286.
[10] 孙宇,蔡钦林,王少波,等.无骨折脱位型颈脊髓损伤的外科治疗[J]. 中国脊柱脊髓杂志,2001,11(3):139-141.
[11] James DK,Maja SR,Mclntyre BS,et al.Toward a biochemical understanding of human intervertebral disc degeneration and herniation[J].Spine,1997,10:1065-1073.
