血管外肺水在ARDS患者液体管理中的应用价值探讨
2012-11-06刘长文刘炳炜胡伟航
胡 炜 刘长文 刘炳炜 胡伟航 朱 英
急性呼吸窘迫综合征(acute respiratory distress syndrome,ARDS)是一种常见危重症,病死率极高,严重威胁着患者的生命并影响其生存质量。高通透性肺水肿是ARDS的病理生理特征,肺水肿的程度与ARDS的预后呈正相关[1]。因此,通过积极的液体管理,改善ARDS患者的肺水肿具有重要的临床意义。如何为患者提供足够的容量以保证复苏,同时又避免或加重肺水肿是ARDS液体管理的难点。近年来,随着PiCCO技术临床应用的推广,血管外肺水(extravaseular lung water,EVLW)已成为能进行床旁监测的重要血流动力学参数,EVLW是评价肺水肿严重程度和危重患者预后的敏感指标[2]。为了探讨 EVLW 在ARDS患者液体管理中的应用价值,从而探寻ARDS患者的最佳液体管理策略,笔者进行了本项研究。
对象与方法
1.研究对象:选择2008年5月~2011年9月间在笔者医院重症医学科住院的ARDS患者做前瞻性研究。ARDS诊断标准符合1994年欧美联席会议制定的标准[3]:① 急性起病;②氧合指数(PaO2/FiO2)≤200mmHg(1mmHg=0.133kPa)[不管呼气末正压(PEEP)水平];③ 正位X线胸片显示双肺均有斑片状阴影;④肺动脉嵌顿压≤18mmHg,或无左心房压力增高的临床证据。本研究经医院伦理委员会批准和患者或家属的同意。纳入标准:年龄≥18岁的成年病人;家属签署了与治疗相关的同意书。排除标准:细菌性心内膜炎;重度肺动脉高压;完全性左束支传导阻滞;肺叶切除术后;肺间质性疾病;自动出院。
2.方法:(1)治疗:所有患者入ICU后均依据中华医学会重症医学分会《急性肺损伤/急性呼吸窘迫综合征诊断和治疗指南(2006)》[4]进行小潮气量机械通气等常规治疗,采用Seldinger法留置中心静脉导管(美国Arrow公司)和PiCCO导管(德国Pulsion公司)。所有病人进行APACHEⅡ、SOFA评分。(2)血管外肺水(EVLW)测量方法:PiCCO技术是脉搏轮廓分析法和热稀释法的联合应用,一方面,脉搏轮廓分析法连续心排出量(CCO)、每搏出量(SV)等的测定需要热稀释法所测定的心排出量修正,另一方面,胸腔内血容量(ITBV)、血管外肺水(EVLW)等参数是由热稀释法测定。用0~4℃冰盐水15m l或20m l快速从中心静脉导管内注入,PiCCO/PiCCO2监测仪自动计算输出监测数据,连续测量3次,参数误差均在15%以内,取其平均值。(3)分组:按随机数字法将患者分为限制性液体管理组和开放性液体管理组。限制性液体管理组维持3ml/kg<EVLW<7ml/kg,每8h测定1次EVLW,若EVLW≥7ml/kg予以利尿或CRRT治疗。开放性液体管理组维持7m l/kg<EVLW <14ml/kg,每8h测定1次 EVLW,若 EVLW≥14ml/kg予以利尿或CRRT治疗。(4)监测指标:每小时记录1次患者的血压,每24h进行1次急性肺损伤评分、每24h计算1次氧合指数。记录每24h出入量。以28天和60天生存率为主要终点;以ICU住院时间,机械通气时间,为次要终点进行评价。
3.统计学方法:使用SPSS 18.0统计软件进行统计学分析,以P<0.05有统计学意义。计数资料用检验Fisher's确切概率法,计量资料用均数±标准差(x±s)表示,组间比较用t检验。急性肺损伤评分、氧合指数治疗前后的比较用重复测量数据的方差分析。
结 果
1.一般资料:研究期间入住ICU患者总数31例,拒绝签署PiCCO操作同意书2例,自动出院3例,故实际纳入研究的患者27例。限制性液体管理组14例,其中:重症肺炎5例,腹腔感染3例,多发性创伤2例,H1NI1 2例,重症急性胰腺炎1例,吸入刺激性气体1例;开放性液体管理组13例,其中:重症肺炎4例,腹腔感染3例,多发性创伤1例,H1NI1 2例,重症急性胰腺炎2例,尿路感染l例。27例患者一般资料见表1。
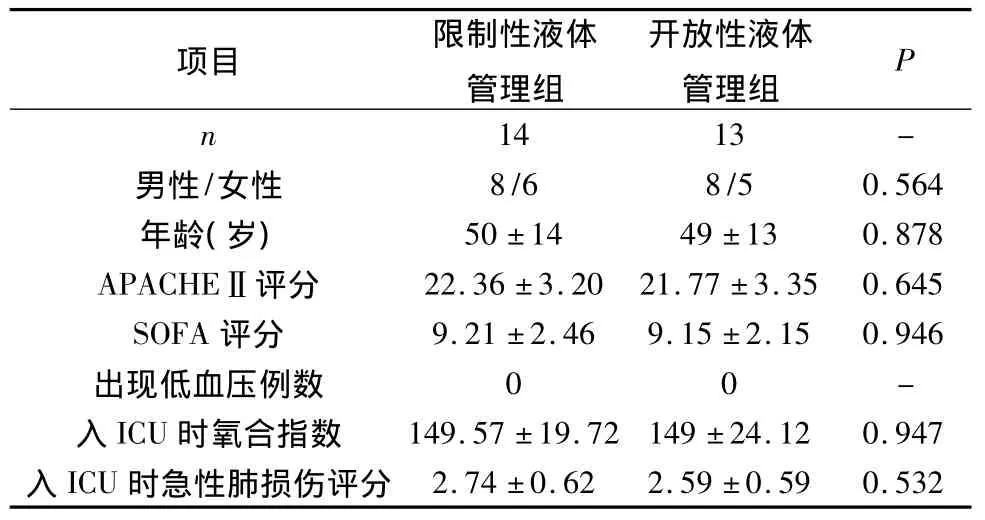
表1 两组病人一般资料比较
2.两组病人机械通气时间、住ICU时间、28天和60天死亡例数比较:两组患者在28天和60天死亡病例数上无明显差异(P=0.542),在机械通气时间和住ICU时间上限制性液体管理组时间小于开放性液体管理组(P=0.031,P=0.015,表 2)。

表2 两组病人机械通气时间、住ICU时间、死亡病例数比较
3.两组病人急性肺损伤评分变化的比较:两组病人在治疗前后不同时间的急性肺损伤评分之间差异有显著性(F=33.188,P=0.000);每组患者治疗前后不同时间(治疗后的第1、3、5天)的急性肺损伤评分差异亦有显著性(P均<0.05),治疗后急性肺损伤评分呈下降趋势;不同液体管理组的急性肺损伤评分变化差异无统计学意义(F=1.220,P=0.292,表3)。
4.两组病人氧合指数变化的比较:治疗前后不同时间氧合指数之间差异有显著性(F=59.565,P=0.000);每组患者治疗前后不同时间(治疗后的第1、3、5、7天)的氧合指数之间差异亦有显著性(P均<0.05);不同液体管理组氧合指数变化差异有统计学意义(F=3.772,P=0.035,表 4)。
讨 论
ARDS是发生于严重感染、休克、创伤及烧伤等非心源性疾病过程中,由于肺毛细血管内皮细胞和肺泡上皮细胞损伤引起弥漫性肺间质及肺泡水肿并导致的,以进行性低氧血症、呼吸窘迫为特征的临床综合征。其病理生理特征是高通透性渗出性肺水肿,导致肺间质和肺泡内的液体明显增多,肺容积减少、肺顺应性降低、严重的通气/血流比例失调为病理生理特征,临床上表现为进行性低氧血症和呼吸窘迫,肺部影像学上表现为非均一性的渗出性病变[1]。
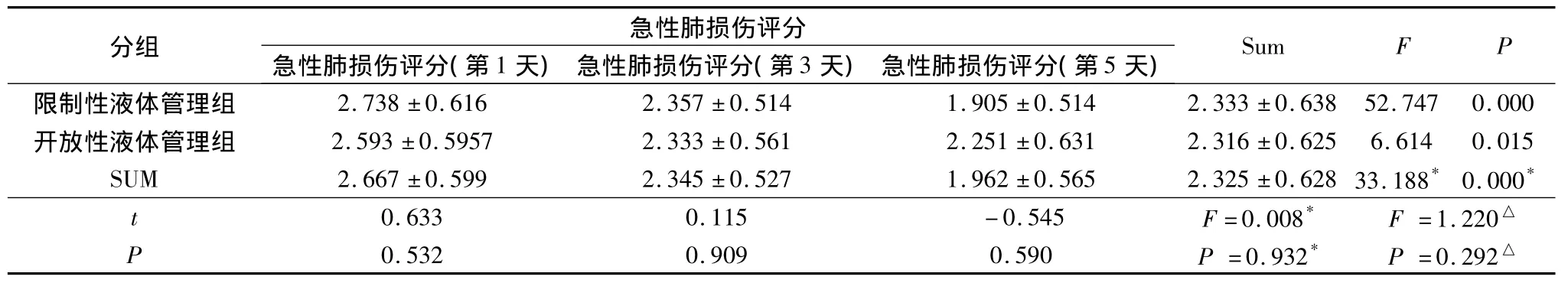
表3 两组病人急性肺损伤评分变化比较(x±s)
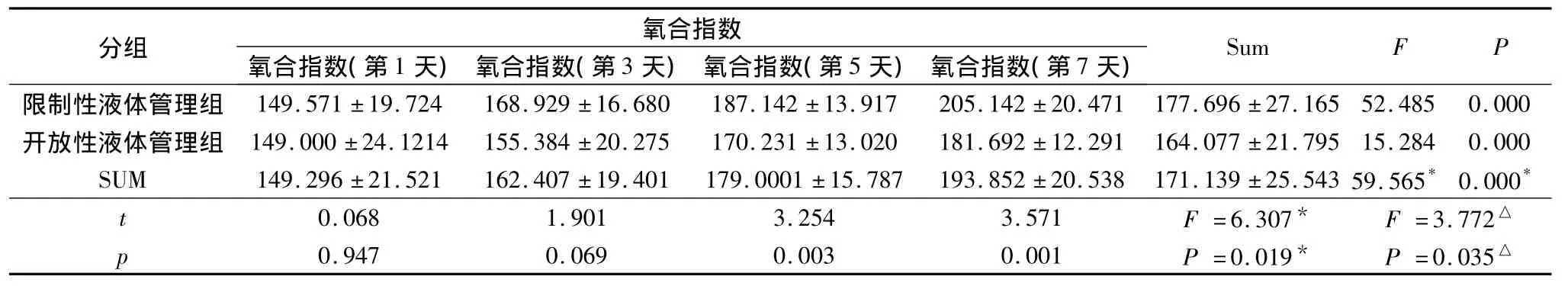
表4 两组病人氧合指数变化比较(x±s)
一直以来,对这类患者液体管理是一个十分棘手的难题。一方面,对于肺换气功能严重受损患者,静脉补液在维持合适的血管内容量,进而保证血流动力学稳定和重要脏器的灌注方面是十分重要的。另一方面,给予过多液体会加重肺水肿,进而损害气体交换。目前在不同的ICU内采取的液体管理策略分为两大类:①开放性液体管理策略,亦称湿性方法(wet approach);②限制性或保守性液体管理策略,亦称干性方法(dry approach)。最近,ARDSnet完成的不同ARDS液体管理策略的研究显示,尽管限制性液体管理与非限制性液体管理组病死率无明显差异,但与非限制性液体管理相比,限制性液体管理(利尿和限制补液)组患者第1周的液体平衡为负平衡(-136±491ml vs+6992±502ml),氧合指数明显改善,肺损伤评分明显降低,而且ICU住院时间明显缩短[5]。可见,在维持循环稳定,保证器官灌注的前提下,限制性的液体管理策略对ARDS患者是有利的。中华医学会重症医学分会同样也推荐:在保证组织器官灌注的前提下实施限制性液体管理,有助于改善ARDS患者的氧合和肺损伤,我们的研究也得到了相同的结果[4]。
特别值得注意的是,通过各种方法减轻肺水肿的过程可能会导致心排出量下降,器官灌注不足,增加肺外脏器功能不全的发生率[6]。在本研究中,虽然我们进行限制性液体管理,并使用利尿剂或CRRT,但休克和低血压的发生率并无明显增加,考虑可能与本研究样本量偏小,仍需进一步的前瞻性及回顾性临床研究。血管外肺水(EVLW)是唯一能定量监测肺毛细血管损害程度及其通透性的床边参数,也是预测危重患者疾病严重程度和预后的独立危险因素[7,8]。在ARDS的进展过程中,随着EVLW的增加,肺的氧合指数和静态顺应性明显下降[9]。笔者研究发现:以3ml/kg<EVLW<7ml/kg为目标进行限制性液体管理的ARDS患者,较之以7ml/kg<EVLW<14ml/kg为目标进行开放性液体管理的ARDS患者,虽然在总体病死率上无明显差异,但在急性肺损伤评分和氧和指数上有明显的改善,且在机械通气时间和ICU住院时间上有所缩短,可能原因为通过限制输液量加上利尿剂的合理使用,可以降低肺毛细血管压,减少肺间质液体的含量,促进间质液的吸收,从而减低血管外肺水含量,降低氧弥散距离,有利于改善ARDS肺组织的顺应性,纠正低氧血症,改善肺组织氧合状态。
总之,影响ARDS预后的因素很多,如年龄、原发病、是否合并MODS和严重脓毒血症等均与ARDS的病死率密切相关。虽然尚无研究表明,液体负平衡可以作为ARDS预后的独立因素,但本研究提示早期液体负平衡可改善氧和指数,降低机械通气时间,因此,我们有理由相信对ARDS患者进行限制性的液体管理,尤其是以EVLW为目标,能为其带来相应的益处。
1 Ware LB,Matthay MA.The acute respiratory distress syndrome[J].N Engl JMed,2000,342(18):1334 -1349
2 Phillips CR,ChesnuttMS,Smith SM.Extravascular lungwater in sepsis-associated acute respiratory distress syndrome:indexing with predicted body weight improves correlation with severity of illness and survival[J].Crit Care Med,2008,36(1):69 - 73
3 Bernard GR,Artigas A,Brigham KL,et al.The American - European Consensus Conference on ARDS.Definitions,mechanisms,relevant outcomes,and clinical trial coordination[J].Am JRespir Crit Care Med,1994,149(3):818 -824
4 中华医学会重症医学分会.急性肺损伤/急性呼吸窘迫综合征诊断与治疗指南(2006)[J].中华内科杂志,2007,46(5):430 -435
5 National Heart,Lung,and Blood Institute Acute Respiratory Distress Syndrome(ARDS)Clinical Trials Network,Wiedemann HP,Wheeler AP,etal.Comparison of two fluid - management strategies in acute lung injury[J].N Engl JMed,2006,354(24):2564 -2575
6 Murphy CV,Schramm GE,Doherty JA,etal.The importance of fluid management in acute lung injury secondary to septic shock[J].Chest,2009,136(1):102 -109
7 Kuzkov VV,Kirov MY,Sovershaev MA,et al.Extravascular lung water determined with single transpulmonary thermodilution correlateswith the severity of sepsis- induced acute lung injury[J].Crit Care Med,2006,34(6):1647 -1653
8 Sakka SG,Klein M,Reinhart K,et al.Prognostic value of extravascular lung water in critically ill patients[J].Chest,2002,122(6):2080-2086
9 Berkowitz DM,Danai PA,Eaton S,et al.Accurate characterization of extravascular lung water in acute respiratory distress syndrome[J].Crit Care Med,2008,36(6):1803 -1809
